日中を裸眼で過ごしたいけど、眼鏡や日中コンタクトのわずらわしさ、ドライアイの悪化、仕事やスポーツでの制限が気になる。
そんな流れで候補に入ってくるのが、寝ている間にレンズで角膜を整えるオルソケラトロジー・大人向けの治療かなと思います。
ただ、始める前に気になることも多いですよね。
効果がいつまで続くのか、視力が安定するまでの期間、費用相場や月額制の現実感、医療費控除の扱い、デメリット、定期検査、睡眠時間やレンズケアの負担、ハロー・グレア、感染症リスク、乱視への対応、40代以降の老眼とモノビジョンなど、調べるほど論点が増えていきます。
このページでは、オルソケラトロジー・大人を検討するうえで大事なポイントを、判断しやすい順番でまとめます。
数値や条件はあくまで一般的な目安なので、最終的な適応や方針は眼科での検査と相談で決めてください。
記事のポイント
- オルソケラトロジーの仕組みと効果の出方
- 大人ならではのメリットとドライアイの考え方
- 費用相場と医療費控除での負担調整
- デメリットとリスクを減らす運用ルール
オルソケラトロジーの大人への効果

ここでは、オルソケラトロジーがどうやって見え方を変えるのか、どれくらいの期間で安定してくるのか、生活の質にどう効くのかを整理します。
大人の場合は「近視進行を止める」より、日中の快適さと安全運用が主役です。
つまり、効果が出るかだけでなく、続けやすさとリスク管理まで含めて考えるのがコツです。
仕組みと角膜矯正
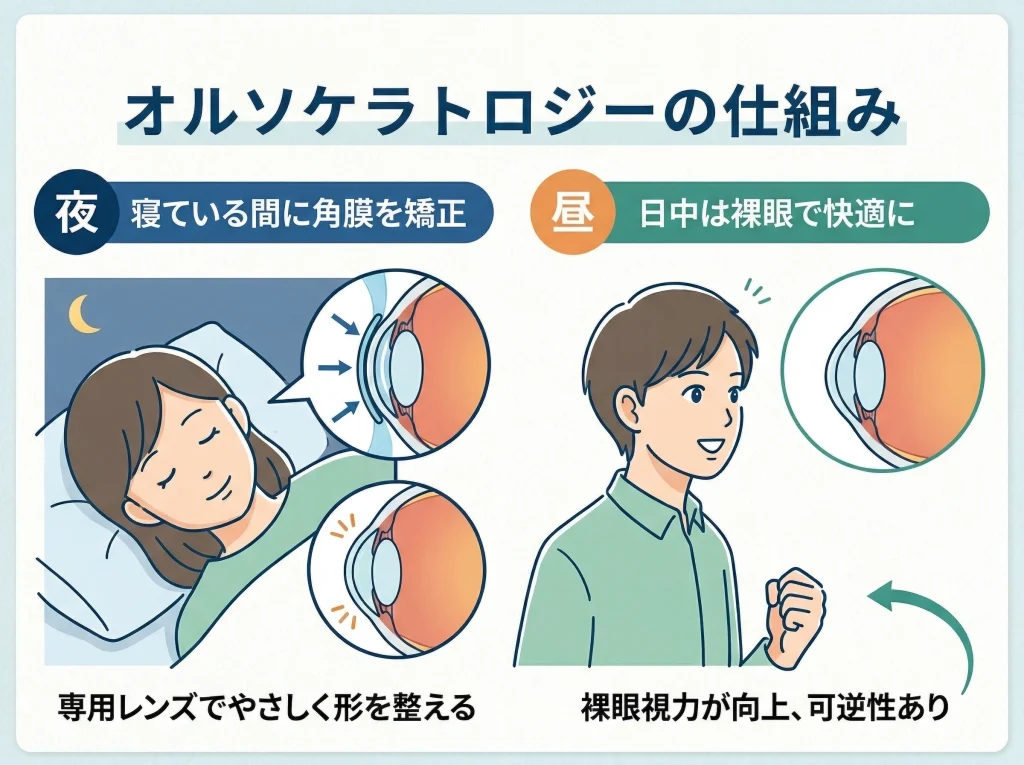
オルソケラトロジーは、就寝中に専用のハードレンズを装用して、角膜の形状(主に中央部)を一時的に変えることで、日中の裸眼視力を得る方法です。
レーザーで削る治療と違って、装用をやめれば元の状態に戻りやすい「可逆性」が特徴になります。
この可逆性があるからこそ、将来の生活の変化に合わせて方針を調整しやすいのが、大人にとっての大きな安心材料です。
角膜のどこが変わるのか
矯正の中心は、角膜のいちばん表面にある角膜上皮の「再配置」です。
角膜上皮は薄い層なので、ほんのわずかな再配置でも屈折力に影響が出ます。
よく誤解されがちですが、基本的には角膜を削って薄くする発想ではなく、表面の形をなだらかに整えるイメージです。
実際の変化量は個人差がありますが、数十ミクロン程度の範囲で起きると言われることが多いです。
この「少しの形の変化」で視界が変わるのが、角膜が光学的にすごく繊細なパーツだからです。
レンズ設計と涙液の力学
レンズの内面には複数のカーブがあり、中央部はやさしく平坦化しつつ、周辺は涙液の流れ(流体圧)も利用して形を整えます。
イメージとしては、寝ている間に角膜がレンズの形をうっすら覚える感じです。
中央だけを押しているわけではなく、周辺側の「支え」と「涙液のたまり」のバランスで、中心を狙った形に導いていきます。
このバランスが崩れると、視力が出にくかったり、ハロー・グレアが強くなったり、左右差が出たりします。
だからこそ、最初のフィッティングと途中の微調整がすごく重要です。
大人が知っておきたい適応の目安
なお、適応は目の状態によって変わります。
一般的には軽度〜中等度近視が中心で、乱視がある場合も設計や適応範囲の見極めが必要です。
角膜の病気が疑われるケースや、重度のドライアイなどでは向かないことがあります。
「向かない=終わり」ではなく、日中コンタクトの種類変更や、眼鏡の工夫、手術系(レーシックやICL)など、代替案があるのが視力矯正のいいところです。
最初から一つに決め打ちせず、選択肢を並べて比較する姿勢がいちばん失敗しにくいです。
オルソケラトロジーは近視そのものを「治す」治療ではなく、角膜形状を利用した視力矯正です。
やめると見え方は戻るので、ゴール設定(どこまで見えるようにしたいか)を最初に決めるのが大切です。
仕事で必要な視力、夜間運転の頻度、手元作業の多さまで含めて相談すると、設計の方向性が決まりやすいです。
視力安定までの期間
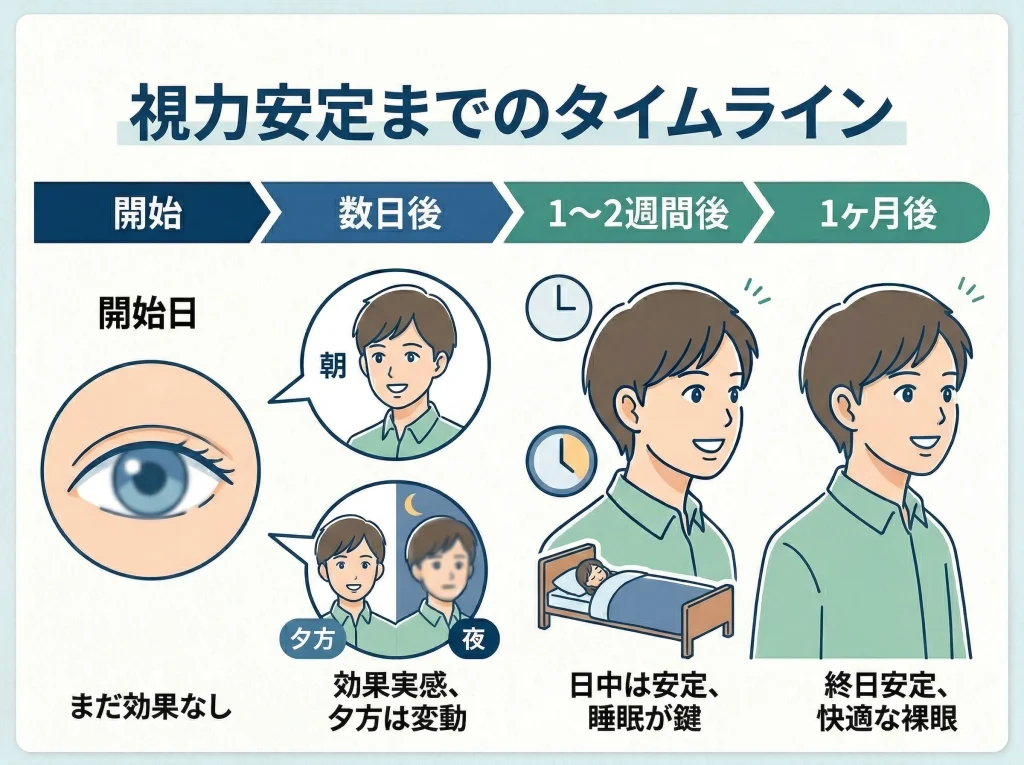
大人でも、初回装用の翌日から「ちょっと見えやすいかも」と感じることは多いです。
ただし、最初の数日は見え方が揺れやすく、夕方に落ちたり、片目だけ効きやすかったりもします。
この揺れは珍しいことではなく、角膜の反応とレンズの位置の安定がまだ整っていないサインだと思うと気持ちがラクです。
よく言われる目安と現実のズレ
安定までの目安はよく「1〜2週間」と言われますが、近視度数、角膜の形、涙液、睡眠の質、装用時間などで差が出ます。
私が相談を受ける中でも、安定が早い人ほど「睡眠が毎日だいたい同じ」「ケアが雑にならない」傾向があります。
逆に、仕事で帰宅が遅くて睡眠が短い日が多い人は、夕方の視力低下が長引きやすいです。
そしてここが大事なんですが、安定の早さは根性ではなく生活条件の差が大きいです。
| 時期の目安 | 見え方の傾向 | つまずきやすい点 |
|---|---|---|
| 初回〜数日 | 翌朝は改善するが日中に戻りやすい | 補助メガネが必要な場面が出る |
| 1〜2週間 | 日中の裸眼が伸びてくる | 睡眠が短いと夕方に落ちやすい |
| 1か月前後 | 見え方が安定しやすい | 自己判断で通院間隔を空けがち |
安定しないときにチェックしたいこと
安定しないときは「効果がない」と決める前に、原因になりやすいポイントを一つずつ潰すのが先です。
まずは装用時間が足りているかを見ます。
次に、レンズがズレていないか、朝の装用後に強い違和感がないかを確認します。
それでもダメなら、フィッティングの見直しや設計変更が必要なことがあります。
大人は子どもより角膜の反応がゆっくりな傾向があるので、焦って結論を出すより「調整前提」で進めるほうがうまくいきやすいです。
睡眠時間が極端に短い日が続くと、矯正が乗りにくくなったり、日中の変動が増えることがあります。
仕事の都合で睡眠が不規則になりやすい場合は、始める前に運用イメージを医師とすり合わせておくのが安心です。
無理して続けるより、コンディションが悪い日は一時中止する判断も含めて相談すると安全です。
メリットとQOL・ドライアイ
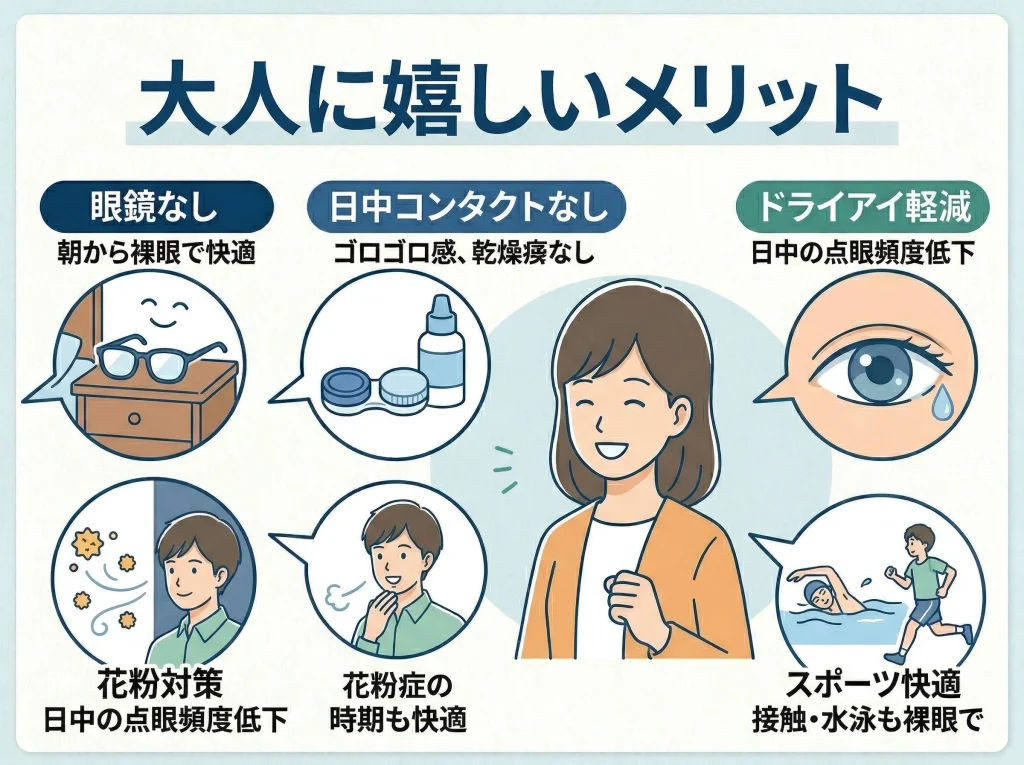
大人がオルソケラトロジーに期待するのは、ざっくり言うと「日中の自由度」です。
眼鏡の曇りやズレ、日中コンタクトの乾きや充血、作業中のゴロゴロ感から距離を取れるのは、生活の質に直結します。
この「小さなストレスが減る」体感は、視力そのものと同じくらい価値があることが多いです。
日中裸眼が増えると何が変わるか
日中に裸眼でいける時間が増えると、まず手が空きます。
コンタクトの予備を持つ、ゴロついたら目薬、外したいけど洗面所がない、みたいな場面が減ります。
花粉の時期や乾燥する季節は、日中コンタクトの不快感が強い人ほど差が出やすいです。
マスク生活で眼鏡が曇るストレスが強い人も、裸眼で過ごせる時間が増えるとかなりラクになります。
スポーツや旅行のときに「外で落としたらどうしよう」が消えるのも、地味に大きいです。
ドライアイとの相性は慎重に見る
ドライアイ傾向がある人は、日中のコンタクト装用が負担になりやすいですよね。
日中を裸眼で過ごせるだけでも、眼表面への刺激が減ってラクになるケースがあります。
ただし、重度のドライアイだと夜間装用自体が合わないこともあるので、そこは適応検査でしっかり見てもらうのが前提です。
「日中がラクになるはず」と思って始めたのに、夜の装用がつらいとなると本末転倒です。
涙液量や角膜の状態、まぶたの緊張などは、体感だけでは判断が難しいので検査が重要です。
日中コンタクトの見直しも一緒に考える
また、日中にコンタクトを入れない生活になると、「装用時間の長さで目がしんどくなる」ループから抜けやすいです。
日中コンタクトの見直しも視野にあるなら、コンタクトの度数を下げるときの考え方も合わせて読むと、調整の発想がつかみやすいかなと思います。
度数の話はオルソの設計にも関係してきます。
遠くを完璧に狙うのか、疲れにくさを残すのかで、満足度が変わるからです。
QOL面のメリットは「見える」だけじゃなく、日中の目の不快感が減る、予備のレンズ管理が減る、メイクや花粉シーズンのストレスが下がるなど、細かいところで効いてきます。
ただし、ラクになるほどケアが雑になりやすいので、慣れた後こそルールを守るのが大事です。
スポーツでの注意点

スポーツとの相性はかなり良いです。
接触のある競技で眼鏡がズレたり壊れたりする心配が減り、水泳やマリンスポーツでも「日中コンタクトを落としたら終わる」不安が小さくなります。
ここはオルソケラトロジー・大人の強みがいちばん分かりやすく出る場面です。
競技別に意識したいこと
コンタクトが禁止に近い環境や、粉じんが多い環境では、日中裸眼のメリットがそのまま安全性につながります。
一方で、裸眼=無敵ではないので、屋外競技では保護メガネやサングラスが役立つ場面もあります。
紫外線や砂埃は、見え方だけでなく眼表面のコンディションに影響します。
目が乾きやすい環境ほど、装用感や翌日の見え方にも跳ね返ってきやすいです。
大会や遠征の日の現実的な運用
遠征や合宿で睡眠がズレると、矯正効果が揺れやすくなります。
そういう日は「裸眼でいけるはず」と決めつけず、予備の眼鏡を持っておくのが現実的です。
また、試合後に疲れてレンズケアが雑になるのが、スポーツ勢のよくある落とし穴です。
ケアをやらないで寝落ちするくらいなら、その日は装用しないという判断のほうが安全なこともあります。
このあたりは医師の指示が最優先なので、自分の生活パターンに合う運用ルールを最初に作っておくと続けやすいです。
夜間の装用で角膜に負担がかかる以上、目の痛み、強い充血、視力低下、目やに、強い異物感があるときは、我慢せずに装用を中止して受診してください。
自己判断の継続がいちばん危ないです。
老眼とモノビジョン

40代以降で特に大事なのが老眼(調節力低下)とのバランスです。
近視がしっかり矯正されて遠くがよく見えるほど、手元がつらくなることがあります。
これは「失敗」というより、生理的な変化として起きやすい話です。
むしろ近視の人が「今まで手元は裸眼でいけていた」のが、矯正で遠くが見えるようになることで手元のラクさが消えて、老眼が表に出るという流れがよくあります。
代表的な3つの対策
対策として現実的なのは、次の3パターンです。
- 低矯正(マイルド設定):遠くを完璧に狙いすぎず、手元のラクさも残す
- モノビジョン:片目を遠方寄り、もう片目を近方寄りにして脳で統合する
- 必要時だけ補助:日中は裸眼中心、運転や会議など必要な場面だけ眼鏡を併用
モノビジョンの向き不向き
モノビジョンは合う人には便利ですが、立体感や距離感が気になることもあります。
仕事で夜間運転が多い、細かい作業が多いなど、生活パターン次第で向き不向きが変わります。
向いているかどうかは、説明だけで判断しにくいので、トライアルで体感しながら決めるのがいちばん確実です。
また、片目の矯正を弱めるぶん、夜間の見え方が気になる人もいるので、運転頻度は必ず伝えたほうがいいです。
最近のレンズ設計の考え方
近年は、遠近の見え方を意識した設計の考え方も出てきています。
ただし、どの設計が使えるかは取り扱いと適応次第なので、ここはクリニックごとに差が出やすいポイントです。
「老眼もあるけどオルソは無理」と決めるより、マイルド設定や補助眼鏡の併用まで含めて現実的な落とし所を探すのがいいかなと思います。
老眼が気になり始めたら「遠くを1.5まで出す」より、生活の快適さを優先して設計を相談するのがコツです。
どこを優先するかで正解が変わるので、遠方・中間・近方の困りごとを具体的に伝えると話が早いです。
大人のオルソケラトロジーの費用

ここでは、費用相場の考え方、月額制のメリット・注意点、医療費控除での負担調整、レーシック・ICLとの比較までまとめます。
金額はクリニックやプランで変わるので、あくまで目安として見てください。
そして、支払い方法だけでなく「何が含まれているか」を見ないと比較になりにくい分野です。
費用相場と月額制
オルソケラトロジーは自由診療のことが多く、初期費用に検査・レンズ・初期指導・一定期間の再診料などが含まれる形が一般的です。
相場感としては、両眼で十数万円〜二十万円前後が目安になりやすいですが、地域や内容で差があります。
ここで大事なのは「安い高い」より、内容の内訳とサポート範囲です。
初期費用に含まれやすい項目
初期費用には、視力検査だけでなく、角膜形状の測定、レンズ設計、装用指導、初期の再診が入っていることが多いです。
レンズは既製品というよりオーダー要素が強いので、単純にレンズ代だけで語れないのが特徴です。
また、開始直後は通院回数が増えるぶん、再診料が込みか別かで総額が変わります。
あなたが比較するときは、初年度に何回受診が想定されていて、その費用がどう扱われるかを確認すると見通しが立ちます。
ランニングコストの現実
加えて、継続コストとしては定期検査、ケア用品、数年ごとのレンズ交換(破損や度数変更も含む)が乗ってきます。
初期費用だけで判断すると、後から「思ったよりかかるかも」となりやすいので、最低でも1〜2年分の見積もりは取っておきたいところです。
ケア用品は毎月数千円程度が目安になりやすいですが、使う製品や交換頻度で変わります。
レンズ交換は2〜3年ごとが話題になりやすいですが、扱い方で寿命が前後するので断定はできません。
だからこそ、破損時の扱いと保証の有無は最初に確認したいです。
| 費用の種類 | 発生タイミング | チェックしたいポイント |
|---|---|---|
| 適応検査・初期費用 | 開始時 | どこまで含むか(再診料、保証、トライアル) |
| 定期検査 | 数か月ごと | 検査内容(角膜状態、内皮、涙液など) |
| ケア用品 | 毎月 | 推奨品、交換頻度、手間 |
| レンズ交換 | 数年ごと・破損時 | 耐用年数の目安、片眼交換の扱い |
月額制のメリットと注意点
月額制(サブスク型)を用意しているクリニックもあります。
毎月の支払いで検査や交換サポートを含める設計だと、突発コストの不安が減るのはメリットです。
一方で、総額がどうなるか、途中解約の条件、破損時の扱い、度数変更時の条件は必ず確認してください。
特に月額制は「安心料」も含まれているので、あなたの性格的に安心が必要か、自己管理でいけるかで向き不向きが分かれます。
費用は「初期費用+継続コスト」で考えるのが基本です。
最初に安く見えても、再診や交換が別料金だと総額が上がることがあります。
逆に初期費用が高く見えても、再診込みで長期的に読みやすいプランもあります。
医療費控除で負担軽減
オルソケラトロジーは、条件を満たせば医療費控除の対象になるケースがあります。
ここは「誰でも必ずOK」と断定できる話ではないので、領収書の記載内容や、治療としての位置づけを含めてクリニックに確認しつつ、最終的には国税庁の案内など公式情報を確認するのが安全です。
制度は年度によって案内ページが変わることもあるので、申告する年の情報でチェックしてください。
手続きでつまずきにくくするコツ
実務的には、次の3点を押さえるだけで手続きがかなりスムーズになります。
- 領収書はまとめて保管し、支払い日と内容が分かるようにしておく
- 家族分も合算する場合は、誰の分かが整理できる形で控える
- 確定申告の時期に慌てないよう、医療費の集計を早めにやる
計算の考え方はシンプルに押さえる
医療費控除は、支払った医療費の合計から一定額を差し引いて計算する仕組みです。
保険金などで補填される金額がある場合は、その分を差し引く扱いになります。
細かい条件や最新の扱いは、申告年のルールで確認するのが確実です。
税制度は改定されることがあります。
医療費控除の扱いは、必ず最新の公式情報をご確認ください。
(出典:国税庁『No.1120 医療費を支払ったとき(医療費控除)』)
レーシック・ICL比較
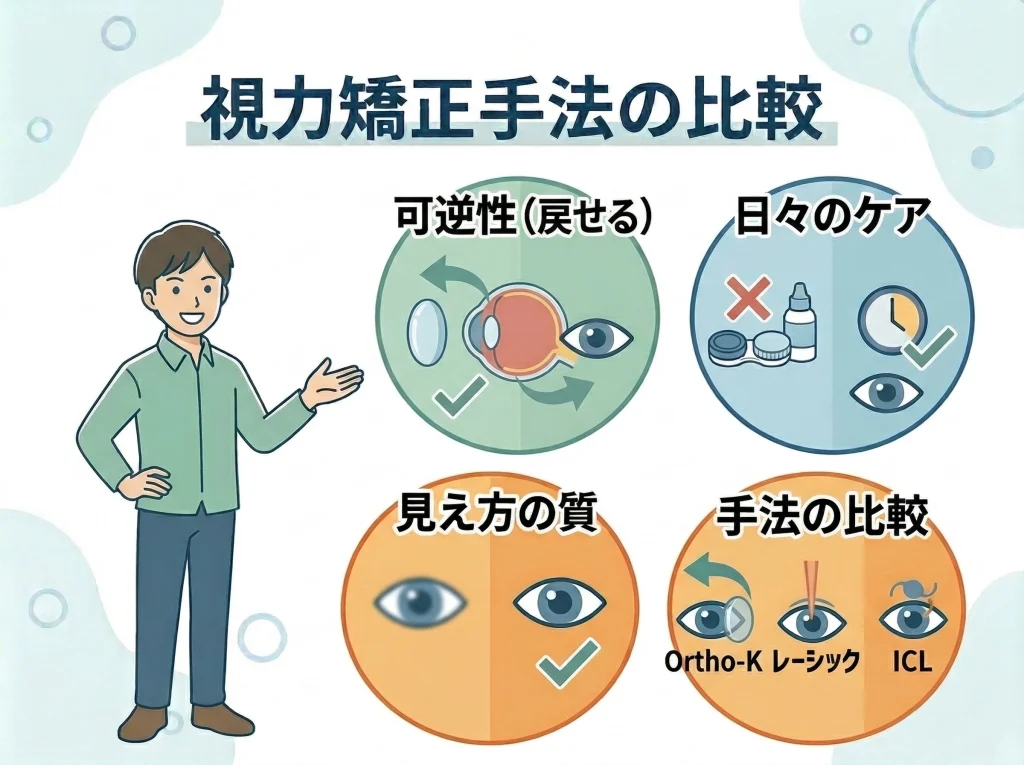
比較の軸はシンプルで、可逆性、日々の手間、見え方の安定、ドライアイとの相性、総費用あたりが中心です。
それぞれの良さは「何を面倒だと感じるか」で変わるので、あなたの生活を基準に考えるのがいちばん納得しやすいです。
ここでは結論を押し付けず、判断材料を並べます。
ざっくり整理するとこうなる
- オルソケラトロジー:手術なし・可逆性が高い/ただし毎日のケアと定期検査が前提
- レーシック:日々の手間が減りやすい/角膜を削るため元に戻せない性質がある
- ICL:角膜を削らず、強度近視も選択肢になりやすい/手術で費用は高めになりやすい
比較で見落としやすいポイント
オルソは「毎晩のルーティン」が前提なので、忙しいほどハードルが上がります。
一方で、生活が変わったときに撤退や方針変更がしやすいのが強みです。
レーシックは日々の手間が減りやすい反面、術後の見え方の質やドライアイの出方など、個人差が出るポイントがあります。
ICLは見え方の質で評価されることが多いですが、眼内手術なので別の観点のリスク管理が必要になります。
つまり、どれも万能ではなく「苦手なリスクの種類が違う」と捉えると納得しやすいです。
| 比較項目 | オルソケラトロジー | レーシック | ICL |
|---|---|---|---|
| 可逆性 | 中止で戻りやすい | 戻せない性質 | 抜去は可能だが手術 |
| 日々の手間 | ケアと通院が必要 | 基本的に少ない | 基本的に少ない |
| 見え方の安定 | 夕方に落ちることも | 安定しやすい | 安定しやすい |
| 費用感 | 初期+継続コスト | 一括型が多い | 高額になりやすい |
迷ったときは「怖さ」ではなく「運用できるか」で考えるのが現実的です。
手術が怖いからオルソ、ではなく、ケアと通院を続けられるかまで含めて選ぶと後悔が減ります。
デメリットと定期検診
大人のデメリットは、だいたい3つに集約されます。
毎晩の装用、レンズケア、定期検査です。
どれも「面倒」なんですが、逆に言うと、ここを回せる人ほど満足度が上がりやすいです。
定期検査が必要な理由
定期検査は、視力が出ているかだけでなく、角膜の状態、レンズのフィッティング、傷の有無、炎症兆候などをチェックする意味があります。
特に就寝中は自覚症状が出にくいので、問題が小さいうちに見つけるのが大切です。
「痛くないから大丈夫」は、コンタクト系のトラブルでは通用しにくいです。
だからこそ、最初に決めた検査スケジュールを守るだけで安全度が上がります。
大人がやりがちな落とし穴
見え方が安定してくると、通院の優先度が下がります。
忙しい時期に「次でいいか」と伸ばして、いつの間にか半年空いていた、みたいな話は本当に多いです。
でも、トラブルは「忙しい時期」に起きやすいので、そこが逆なんですよね。
睡眠不足や体調不良、飲酒、出張、花粉などが重なると、角膜の状態やケアの質が崩れやすいからです。
見え方が安定してきたタイミングほど、自己判断で検査を飛ばしやすいです。
でも、トラブルの芽を早期に拾うのは定期検査なので、スケジュールは「固定の予定」として押さえるのが安全です。
検査で見られやすい項目のイメージ
検査では、視力や度数だけでなく、角膜表面の状態やレンズ位置の安定などを総合的に見ます。
クリニックによっては角膜形状の測定や、角膜内皮のチェックなどを行うこともあります。
どこまで検査するかは施設で違うので、気になる人は「定期検査で何を見ているか」を最初に聞いておくと安心です。
聞くのが気まずい話ではなく、むしろ長く安全に続けるための大事な質問です。
ハロー・グレアと感染症
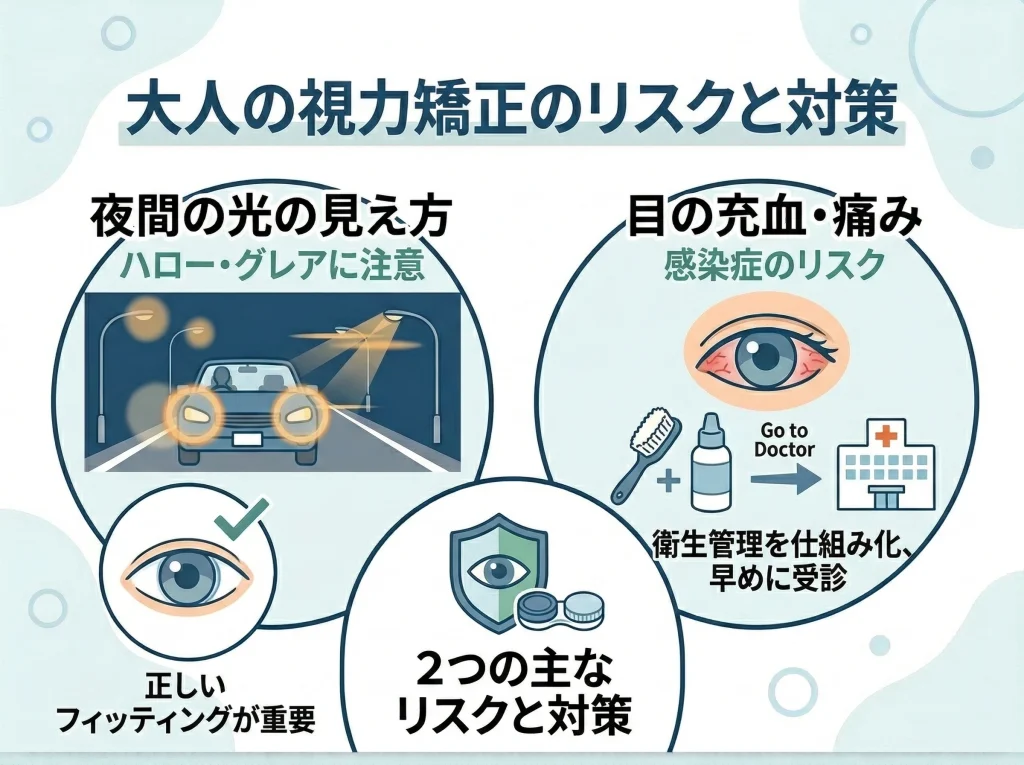
代表的な副作用としてよく挙がるのが、ハロー・グレア(暗いところで光がにじむ、まぶしい)です。
角膜の矯正領域と周辺の境目、瞳孔径、見え方の敏感さなどが絡むので、出やすさは個人差があります。
多くは慣れて気になりにくくなる方向ですが、夜間運転が仕事に直結する場合は、最初から慎重に相談したほうがいいです。
ハロー・グレアが強く出やすい状況
ハロー・グレアは暗い環境で瞳孔が開いたときに気になりやすいです。
また、レンズのズレや中心が合っていない状態が続くと、症状が強く出ることがあります。
だから「慣れの問題」と決めつけず、フィッティングの確認とセットで考えるのが安全です。
運転の頻度や夜の作業が多い人は、最初からその生活条件を詳しく伝えるのが大事です。
感染症は頻度よりも重さで見る
もうひとつ重要なのが感染症です。
就寝中のコンタクト装用は、ケアが雑になるほどリスクが上がります。
ここは精神論ではなく、衛生ルールを仕組み化できるかがすべてです。
とくに水回りの扱いは要注意で、洗面所での手順が崩れるとリスクが上がりやすいです。
安全側に倒すためのルール作り
- こすり洗いとすすぎを省略しない
- レンズケースも洗浄・乾燥し、定期的に交換する
- 痛み・強い充血・目やに・視力低下があれば中止して受診
- 自己判断で市販薬だけで粘らない
感染症は頻度が高い話ではない一方、起きたときのダメージが大きいのが怖いところです。
自己判断で様子見を続けず、違和感がある時点で眼科に相談してください。
特に強い痛みや急な視力低下は、待つメリットが少ないです。
結局は4点セットで決まる
ハロー・グレアも感染症も、最終的には「レンズ設計」「フィッティング」「ケア」「通院」の4点で管理する話です。
ここを丁寧にやるほど、オルソケラトロジーの良さが出やすいです。
逆に言うと、どれか一つを軽く見るほど、満足度が落ちやすいです。
大人のオルソは自由度が上がるぶん、自己管理の比重も上がると思っておくとギャップが減ります。
大人のオルソケラトロジーの結論

オルソケラトロジー・大人は、手術を避けつつ日中の裸眼時間を増やしたい人にとって、かなり実用的な選択肢です。
特に、眼鏡や日中コンタクトのストレスがQOLに直結しているなら、得られる変化は小さくないと思います。
そして、可逆性があることは「戻れる安心」として強いです。
向いている人の共通点
向いている人は、睡眠をある程度確保できて、ケアをルーティン化できて、定期検査に通える人です。
逆に言うと、視力のポテンシャルより生活設計のほうが重要になります。
仕事が忙しい人ほど、最初から完璧を目指すより、続く仕組みを作るほうが結果的にうまくいきます。
あなたの生活の中で「毎晩の5分」が作れるかをリアルに考えるのが大事です。
向き不向きが出やすい条件
一方で、向き不向きもはっきりしています。
睡眠が不規則で装用が続かない、レンズケアが習慣化しにくい、定期検査に通いにくい、夜間の見え方が仕事に直結する、重度のドライアイや角膜の問題がある、といった条件がある場合は、別の選択肢のほうが合うこともあります。
この場合は「オルソがダメ」というより、あなたの生活条件に対して最適化が難しいという話です。
だから、比較で迷ったら生活条件を基準に判断するのがいちばん納得感が出ます。
相談時に聞いておくと安心なチェックリスト
最終的な判断は検査と相談が必要なので、受診時は聞きたいことをメモしていくのがおすすめです。
例えば、どれくらいの睡眠時間が必要になりそうか、夕方の視力低下が出た場合の調整方針はどうか、老眼が出たときはどんな設計があり得るか、定期検査の頻度と内容は何か、レンズ破損時の費用はどうなるか、みたいなあたりです。
質問が多いほど慎重で良いので、遠慮しなくて大丈夫です。
あなたが納得できる説明があるかどうかも、続けやすさに直結します。
私がいちばん大事だと思う判断軸は「続けられる運用かどうか」です。
可逆性がある分、生活の変化(老眼の進行など)に合わせて方針を調整しやすいのも強みです。
無理のないゴール設定で始めるほど、満足度は上がりやすいです。
この記事の内容は一般的な情報であり、個別の診断や治療方針を決めるものではありません。
正確な情報は公式サイトや医療機関の説明をご確認のうえ、最終的な判断は眼科専門医にご相談ください。