コンタクトレンズが急に見当たらないと、目の裏側に入ったのか、それとも外れたのかで不安になりますよね。
行方不明のまま無理に探すと、レンズが取れないどころか、目を傷つけるきっかけにもなります。
実は、目の構造的にレンズが奥へ消えることは考えにくい一方で、上まぶたの裏に入り込んだり、白目に貼り付いたりして見えにくいことはあります。
さらに乾燥やドライアイが絡むと、レンズが外れているのに異物感だけが残ってしまうこともあります。
この記事では、コンタクトが目の中にあるかわからない・放置がなぜ危険なのかを整理しつつ、鏡での確認、目薬の使い方、洗面器を使った対処法、そして充血や痛いときに眼科へ行く目安まで、落ち着いて動けるようにまとめます。
記事のポイント
- レンズが目の裏側に入らない理由がわかる
- 放置で起きうる角膜炎・角膜潰瘍のリスクを整理できる
- 安全に探して外すための手順がわかる
- 眼科へ行くべきサインとタイミングがわかる
コンタクトが目の中にあるかわからないを放置の危険性

まず大事なのは、焦って目をいじらないことです。
ここでは「そもそも目の奥に消えるのか?」という不安をほどきつつ、放置がなぜまずいのかを、角膜トラブルの流れとセットで解説します。
目の裏側に入らない理由
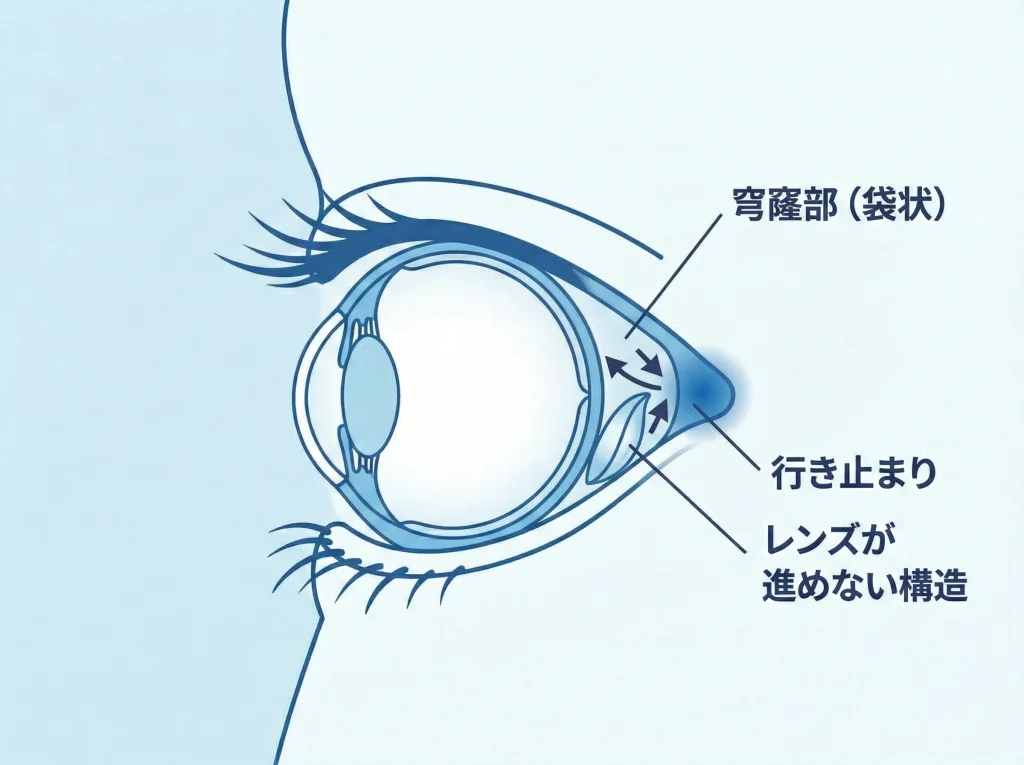
結論から言うと、コンタクトレンズが眼球の裏側(目の奥)に回り込むことは、目の構造的にほぼ起こりません。
まぶたの裏の膜(結膜)は眼球表面とつながっていて、袋状の空間の中で行き止まりになっています。
ここをイメージすると、目の表面とまぶたの裏は「ひと続きの袋」の中にあって、途中から脳に抜けるような抜け道はありません。
だから「奥へ入り込んだ気がする」という感覚は、実際には別のことが起きている可能性が高いです。
奥に入った気がする正体
代表的なのは、上まぶたの裏側(上のほう)に折れて入り込んでいるパターンです。
上側は鏡で見ても死角になりやすく、レンズの端だけが隠れてしまうことがあります。
次に多いのが、白目側にズレて貼り付いて見えにくいパターンです。
ソフトレンズは特に透明なので、白目の上だと輪郭が分かりにくく、見つけにくいです。
そしてもう一つが、すでに外れて落ちているのに、角膜の小さな傷や乾燥でゴロゴロしているパターンです。
この場合、レンズはないのに「ある感じ」だけ残るので、余計に焦りやすいです。
ここでやってほしい心の立て直し
私はこの手のトラブルを聞くたびに、まず「奥に消えることはない」と理解してもらうのが一番の安心材料だと思っています。
不安が強いと、人は目をこすったり、爪で探したりしがちです。
でもそれが角膜を傷つけて、痛みや充血を増やす方向に働きます。
落ち着くほど、目を守れるというのは本当にその通りで、焦りを止めるだけでダメージの半分は防げます。
不安を減らすための現実的な目標
この段階での目標は、「自力で必ず取る」ではなく、「安全に所在を切り分ける」ことです。
見つからないなら、それはそれで良くて、次の安全な手順に進めば大丈夫です。
逆に、無理やり取ろうとして角膜に傷がつくと、受診しても治るまで数日しんどい思いをすることがあります。
ここは勝負どころじゃなくて、丁寧に段取りを踏むところかなと思います。
覚えておくとラクな一言:レンズは目の奥に消えないので、やることは「見える位置に戻す」か「本当に外れているか確かめる」のどちらかです。
結膜のうで止まる構造
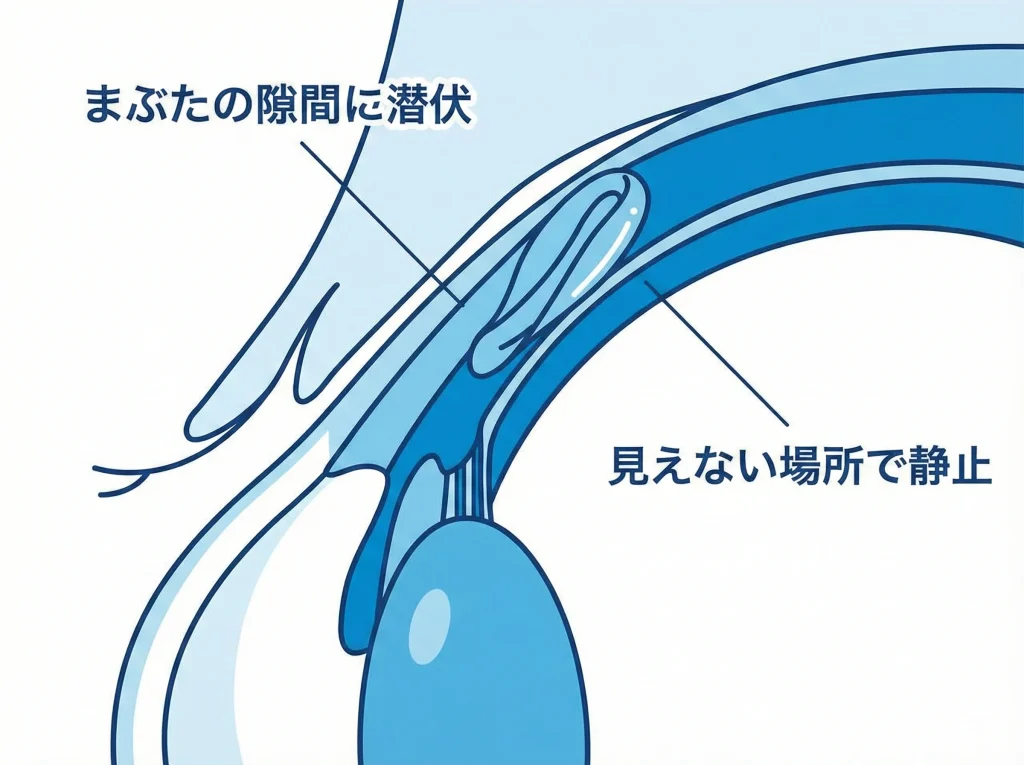
レンズが迷子になりやすい場所として多いのが、結膜のう(結膜嚢)の深いところです。
特に上まぶた側は空間が広く、レンズが折れたり、端が引っかかったりすると、見えない場所に滞在しやすくなります。
ここで重要なのは、「止まる場所がある」ことと「安全」なことは別だという点です。
結膜のうにいると何が起きるか
レンズが上まぶたの裏にいると、まばたきのたびにレンズが結膜や角膜の縁に触れます。
この触れ方が軽いと、単なるゴロゴロ感で済むこともあります。
でも、乾燥してレンズが硬く感じる状態だと、擦れが強くなって角膜に細かい傷が入りやすいです。
角膜は透明な組織なので、傷が深くなるほど「しみる」「まぶしい」「涙が止まらない」みたいな反応が出やすくなります。
それでも我慢して放置すると、炎症が長引いて充血が続くことがあります。
探すほど悪化しやすい理由
結膜のうは柔らかくて繊細なので、強くこすると、レンズが出てくるどころか、奥に押し込んでしまうことがあります。
さらに、こする刺激で結膜がむくむと、レンズの輪郭がいっそう見えにくくなります。
「見えないからさらに探す」というループに入りやすいのが、このトラブルの怖いところです。
だから私は、探し方は増やしていいけど、力は増やさないでほしいと思っています。
やりがちだけどNG
- 目を強くこする
- 爪先でひっかけて取ろうとする
- 痛いのに我慢して装用を続ける
- 見えないまま翌日まで放置する
放置すると起こりうる慢性トラブル
レンズが結膜のうで擦れ続けると、まぶたの裏に小さなブツブツ(乳頭)が増えることがあります。
これが進むと、巨大乳頭結膜炎のように、かゆみや目やに、装用感の悪化につながることがあります。
装用感が悪くなると、さらにレンズがズレやすくなって、また行方不明を繰り返す悪循環に入りがちです。
「最近ズレるな」と感じた時点で、レンズの種類や度数だけでなく、ベースカーブや装用時間も見直したほうがいいかもです。
「結膜のうで止まる」=安全、ではありません。
止まった場所で擦れたり貼り付いたりして、角膜や結膜に負担をかけ続けるのが問題です。
行方不明の原因は乾燥
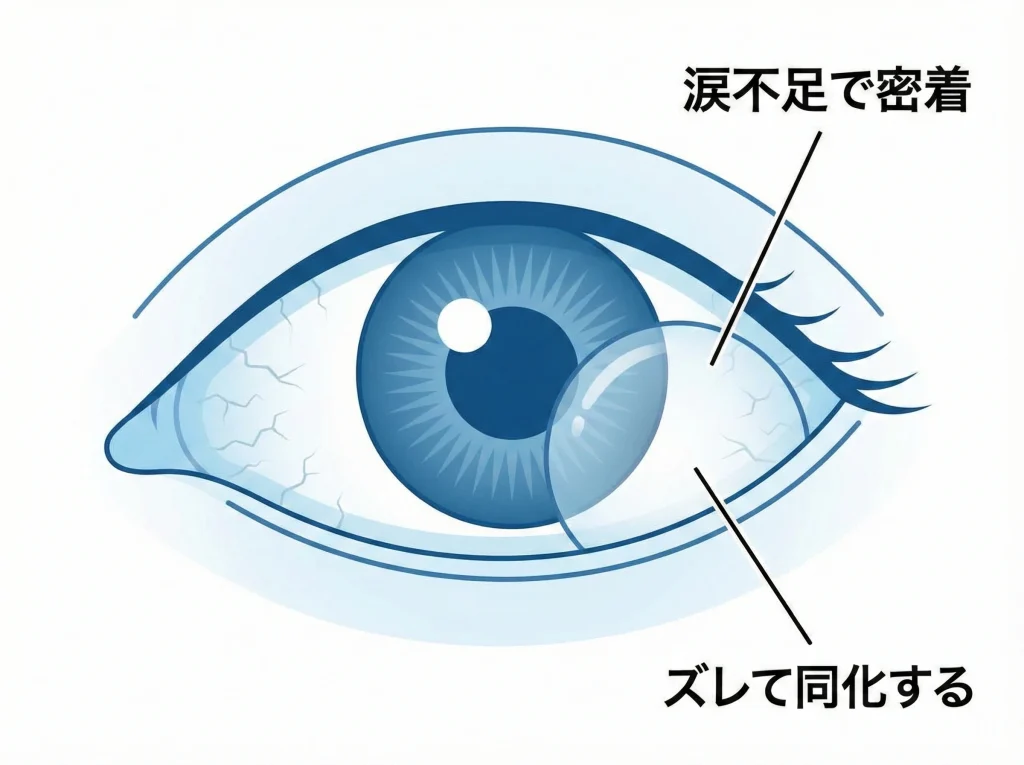
レンズが行方不明っぽくなる原因で多いのが乾燥です。
涙の量や質が落ちると、レンズがスムーズに動かず、白目側にズレたり、まぶたの裏に吸い込まれるように入り込みます。
そして乾燥が強い日は、レンズ自体が目に貼り付いたような感覚になり、外そうとしても動かしにくくなります。
乾燥が起きる仕組みをざっくり
目の表面には涙の膜があって、これがレンズの滑りを支えています。
まばたきが減ると涙の膜が途切れやすくなって、レンズが「張り付く」「引っかかる」方向に進みます。
特に画面作業中は、本人が思っている以上にまばたきが減りやすいです。
エアコンの風が当たる環境だと、涙の蒸発が増えて、さらに乾きます。
起きやすい状況
- エアコンの風が当たる
- 画面作業が長く、まばたきが減る
- 長時間装用が続いている
- 体調不良や寝不足で涙が不安定
乾燥が強いと「迷子」に見える理由
乾燥でレンズがズレると、黒目から白目へ移動して、透明なレンズが背景に溶け込みやすくなります。
さらに、乾燥で結膜がむくむと、レンズの端が埋もれて見えづらくなることもあります。
つまり「見えない=奥へ消えた」ではなく、「見えにくい条件が重なった」だけのことが多いです。
今すぐできる環境調整
この手のトラブルは、レンズを探すテクニックだけでなく、環境の整え方が効きます。
風向きを変えるだけでも、レンズの動きやすさが戻ることがあります。
デスクに小さな加湿器を置くのも手です。
水分摂取が少ない日も涙が不安定になりやすいので、地味ですが効きます。
| 乾燥のきっかけ | 起こりやすい場面 | その場での対策 |
|---|---|---|
| まばたき減少 | PC作業・スマホ集中 | 意識して瞬き、数分だけ遠くを見る |
| 蒸発増加 | エアコンの直風 | 風向きを変える、席をずらす |
| 装用時間過多 | 朝から夜まで装用 | 早めに眼鏡へ切り替える |
| 体調要因 | 寝不足・脱水気味 | 水分補給、無理せず休む |
ドライアイ寄りの人は、目の表面が荒れやすく、レンズが「どこかに行った感」が出やすいです。
度数や装用時間の見直しも絡むので、迷ったらコンタクトの度数を下げる判断の考え方の整理も役に立つかなと思います。
異物感と視力低下のサイン
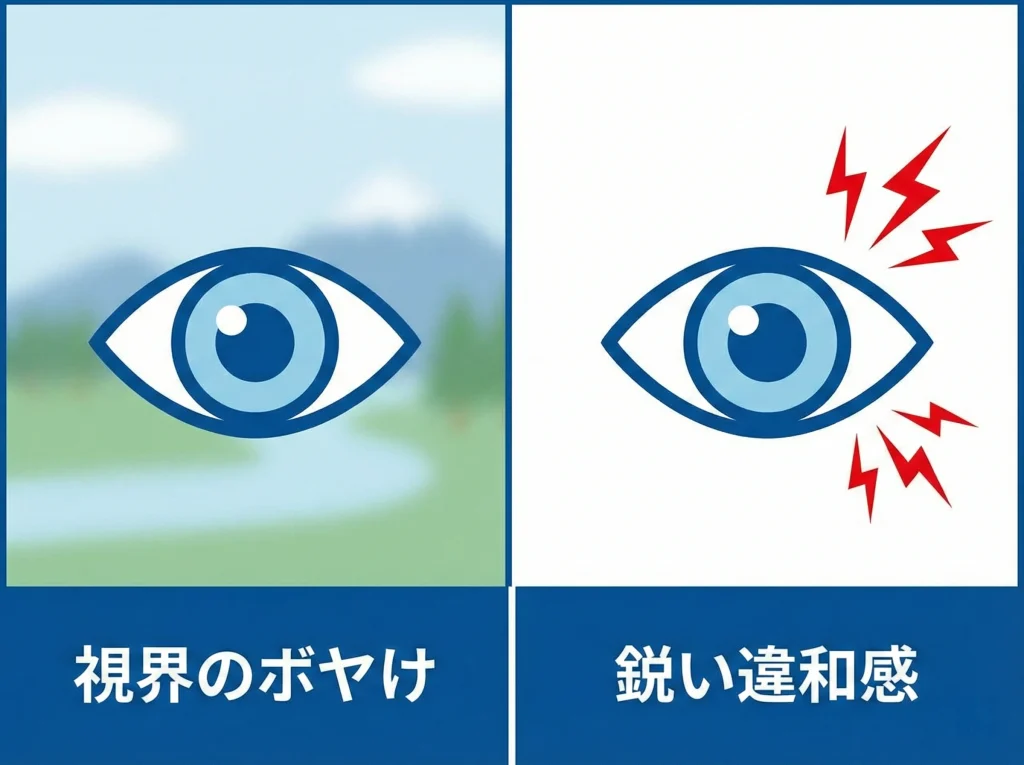
レンズが残っているのか、外れているのかは、主観だけで決めつけないのがコツです。
私は次の2軸で見ます。
1)見え方(視力)の変化
片目ずつ見たときに、いつもどおり見えるなら、レンズが黒目の上に残っている可能性はあります。
逆に、急にボヤけるなら、ズレているか外れていることが多いです。
ただし、ここで雑に判断しないほうがいい理由もあります。
まれに古いレンズが残ったまま新しいレンズを装用してしまう二重装用が起こることがあるからです。
「見えてるから大丈夫」と思っても、なんか変だなと感じたら、いったん眼鏡に切り替える判断が安全です。
2)異物感の質
チクチクする感じがあるなら、角膜に当たっている可能性を疑います。
ゴロゴロする感じがあるなら、レンズの端が結膜側に引っかかっているか、角膜表面が乾燥で荒れているかもしれません。
まばたきのたびに引っかかるなら、レンズの位置が悪いか、傷があるサインになりやすいです。
視線を動かしたときだけ痛みが出るなら、どこかに挟まっている可能性が上がります。
レンズがないのにゴロゴロするケース
ここが一番ややこしいのですが、レンズが外れていても、角膜に細かい傷があるとゴロゴロが続きます。
この状態で「まだいるはず」と思って探し続けると、傷を広げてしまうことがあります。
だから私は、違和感の強さよりも「変化の方向」を見ます。
時間とともに痛みや充血が増えるなら、自己処置を切り上げるサインです。
迷ったときの切り分けの順番
片目ずつ見え方を確認して、次に鏡で白目とまぶたの縁を見て、それでも不明なら潤して動かしてみる。
この順番で進めると、無駄にこすって悪化させにくいです。
放置で角膜炎・潰瘍リスク
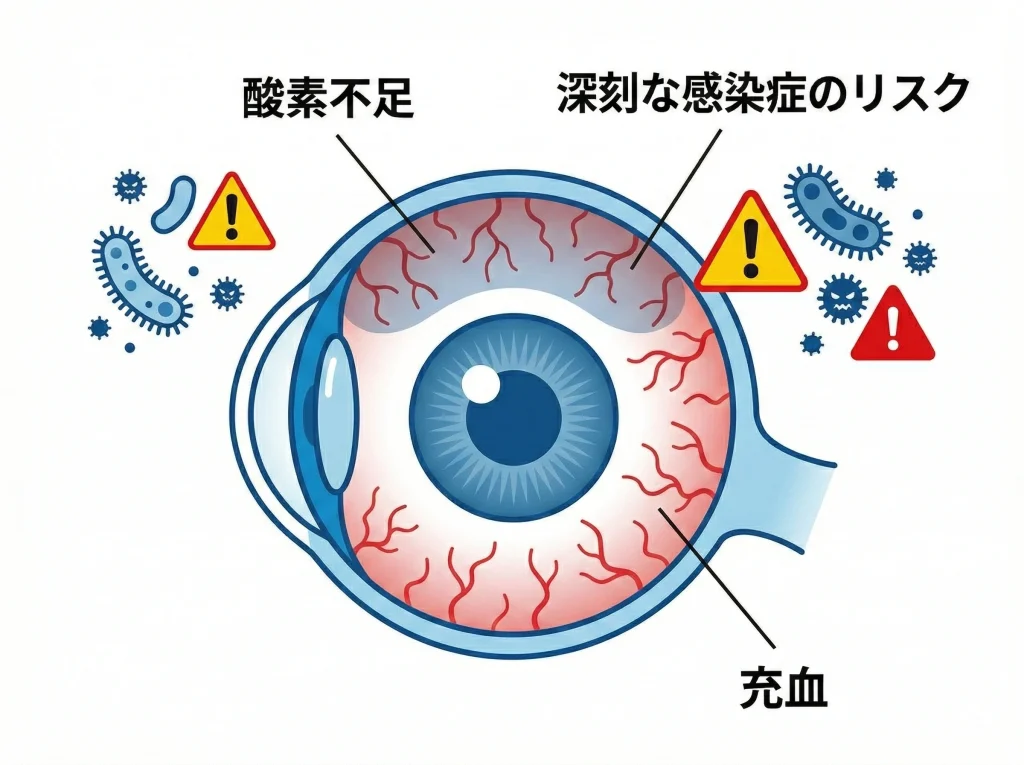
コンタクトが目の中にあるかわからない・放置が危ない理由は、「痛くない=安全」じゃないからです。
レンズが残っていた場合、酸素不足や擦れが続いて、角膜の状態が静かに悪化することがあります。
酸素不足が積み上がる怖さ
角膜は血管がないので、酸素を空気から取り込む割合が大きい組織です。
そこにレンズが不自然な位置で長時間残ると、酸素の出入りが邪魔されやすくなります。
一晩くらいなら大丈夫と思いがちですが、乾燥や傷があるとリスクは上がります。
そして酸素不足が続くと、角膜がむくんで見え方がかすむことがあります。
感染が絡むと一気に厄介になる
さらに怖いのが感染です。
レンズが汚れていたり、目に小さな傷があったりすると、細菌などが入り込み、角膜炎へ進むことがあります。
重くなると角膜潰瘍のように治りにくいトラブルになることもあり、視力への影響が残る可能性も出てきます。
特に「レンズを付けたまま寝る」は感染リスクを上げる行動としてよく知られています。
(出典:米国疾病予防管理センター(CDC)MMWR「Corneal Infections Associated with Sleeping in Contact Lenses」)
放置が危険なサイン
痛みが強い。
充血が増える。
視界がかすむ。
まぶしい。
目やにが増える。
こういう変化があるなら、早めの受診が安全です。
目安の話ですが、我慢できる痛みでも、時間とともに悪化するなら受診の優先度は上がります。
症状や目の状態には個人差があるので、最終的な判断は専門家にご相談ください。
| 状態 | よくあるサイン | おすすめの動き |
|---|---|---|
| 軽め | 少しゴロゴロ、見え方は大きく変わらない | 無理せず確認→潤す→短時間で改善しなければ相談 |
| 注意 | 異物感が続く、充血が出る、視界がぼやける | 自己処置を長引かせず眼科へ |
| 緊急寄り | 強い痛み、急な視力低下、白く濁る、強いまぶしさ | できるだけ早く受診(時間外なら救急対応も検討) |
コンタクトが目の中にあるかわからないを放置せずに対処する方法

ここからは、家でできる範囲の安全な手順です。
ポイントは、短時間で、優しく、清潔にです。
うまくいかないときに粘りすぎないのが、目を守るコツかなと思います。
鏡で白目・まぶたを確認

まずは手を石けんで洗って、明るい場所で鏡チェックです。
ここでの目的は、レンズを無理に取ることではなく、位置の見当をつけることです。
正面からだけじゃなく、視線を大きく動かして白目をしっかり見せるのがコツです。
鏡チェックの基本手順
鏡の前で顔を近づけて、片目ずつ確認します。
視線を上に向けて、下まぶたを軽く引き、下側の白目とまぶたの縁を見ます。
次に視線を下に向けて、上側の白目の見える範囲を確認します。
このとき、黒目の周りに透明なフチが見えないかを探します。
死角を減らすコツ
レンズは「白目の端」や「まぶたの縁」に引っかかっていることが多いです。
だから、上下左右に目を動かして、白目を最大限に露出させるのが効きます。
照明は天井の明かりだけだと影が出るので、横から光が当たる環境のほうが見つけやすいです。
コンタクトの透明感で見えにくい場合は、次のライト確認に進むほうが早いです。
上まぶたの裏が気になるとき
上まぶたの裏(上の深いところ)に入り込むと、正面からはほぼ見えません。
反転(まぶたをひっくり返す)に慣れていない場合は、無理にやらないでください。
慣れない反転で強く触ると、結膜を傷つけたり、むくみで見えにくくしたりすることがあります。
家族に見てもらうのはアリですが、それでも見つからないなら受診のほうが安心です。
小さな準備で差が出る
手洗いを丁寧にして、爪が長いなら切ってから触る。
これだけで角膜トラブルの確率がかなり下がります。
ライトで反射を探す
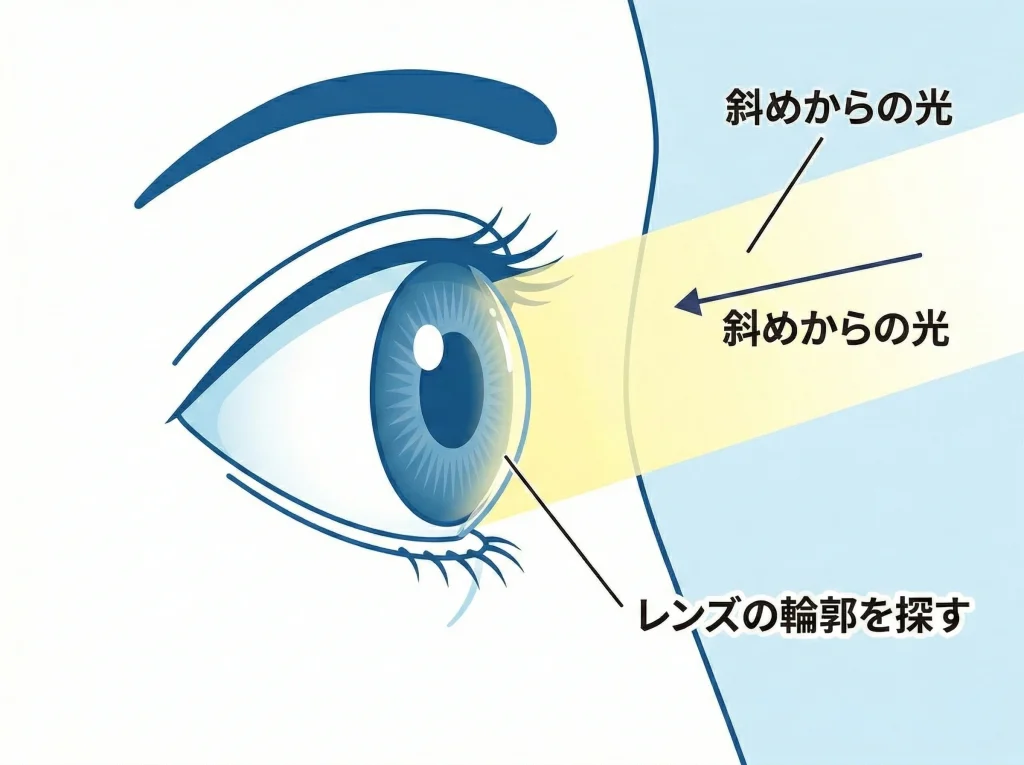
鏡で見えにくいときは、スマホのライトやペンライトを斜めから当てると、レンズ表面が反射して見つけやすくなります。
透明なソフトレンズは「輪郭が光る」感じで見つかることが多いです。
ライトの当て方
ライトは正面からより、斜め上や斜め横から当てるほうが反射が出やすいです。
まぶたの縁や白目の上側にキラッとした輪郭が見えたら、その周辺にいる可能性が高いです。
ライトを近づけすぎるとまぶしくて目が開けにくくなるので、少し距離を取って調整します。
片目だけ照らして、もう片方は閉じて休ませると、涙が増えて観察しやすいことがあります。
第三者チェックが強い場面
自分の目は、どうしても上側や目尻側が見えにくいです。
誰かに見てもらえるなら、ライトを当てつつ、白目の上側とまぶたの縁を見てもらうと発見率が上がります。
ただし、見てもらう人の手も清潔が大前提です。
「取ってあげるよ」で強く触られると、逆に傷がつくことがあるので、触るのは最小限がいいです。
ライトで見えたら次にやること
見えた瞬間に指でつまみに行くのは、私はおすすめしません。
乾燥しているとレンズが張り付いていて、つまむ動きが角膜を引っ張ることがあるからです。
見えたらまず潤して、レンズが動く状態を作ってから外すほうが安全です。
ここは徹底:ライトで探すのはOKです。
こすって探すのはNGです。
目薬で潤して動かす
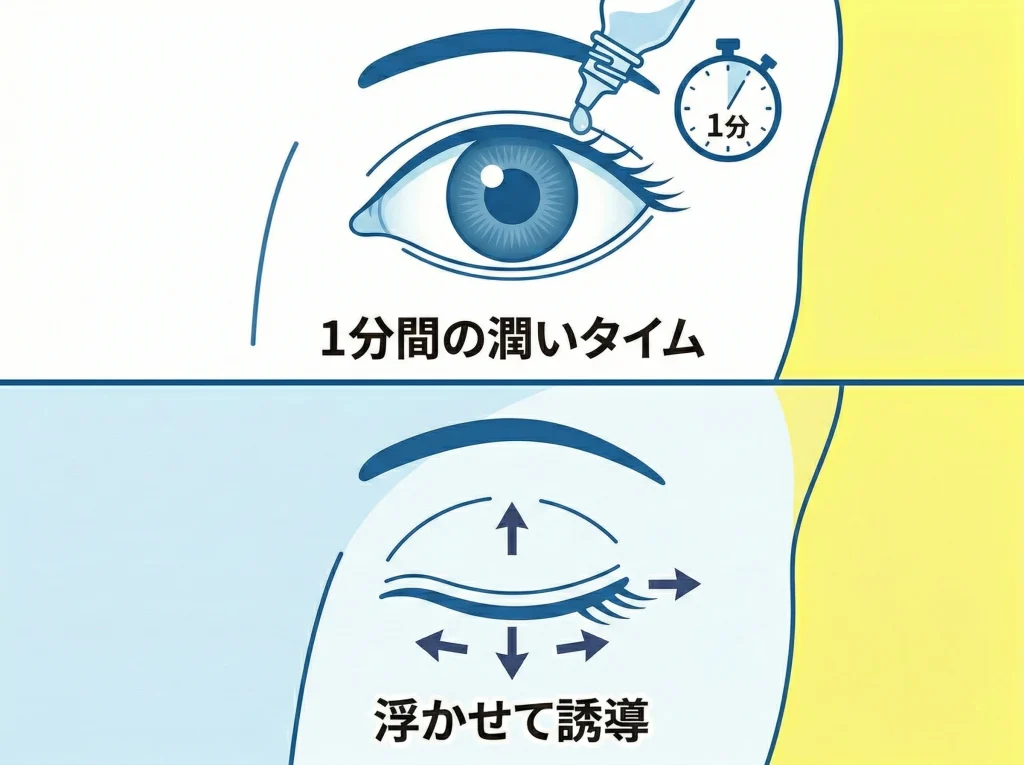
レンズが貼り付く原因の多くは乾燥です。
無理に取ろうとする前に、涙の層を作り直します。
目薬の選び方の考え方
基本は人工涙液(できれば防腐剤フリー)やコンタクト対応の点眼が無難です。
充血を取る目的のタイプなど、用途が違うものもあるので、迷うなら眼科で相談するほうが確実です。
製品によって使用条件が違うので、正確な情報は公式サイトをご確認ください。
点眼してからの待ち時間が大事
点眼したら、すぐに取ろうとせず、30秒から1分ほど待ちます。
この待ち時間で、レンズと目の間に水分が入り込みやすくなります。
待たずに触ると「まだ張り付いたまま」の状態で、取れにくいです。
やり方
- 点眼して30秒〜1分ほど待つ
- ゆっくり瞬きを繰り返す
- 目を閉じたまま、上下左右にやさしく眼球を動かす
動かすときのコツ
目を閉じた状態で、痛みが出ない範囲でゆっくり動かします。
「ゴリゴリ動かす」ではなく、「レンズが滑る余地を作る」イメージです。
うまくいくと、レンズが黒目側に戻ってきたり、白目側でフチが見えるようになったりします。
ここで見えたら、清潔な指の腹で、レンズを軽くずらしてから外します。
ワンデーは再装用しない
ワンデーのソフトコンタクトは、いったん外したら再装用は基本的に避けたほうがいいです。
表面に付いた汚れや微生物のリスクが上がるからです。
外れたのが夜なら、眼鏡に切り替えて目を休ませるのが安全かなと思います。
点眼のコツ
点眼後にまばたきを我慢しすぎると涙が偏るので、ゆっくり自然にまばたきするほうがレンズが動きやすいです。
まばたきと水洗法で除去

点眼しても動かない。
場所が分からない。
そんなときに候補になるのが「まばたき」と「水洗法(洗面器法)」です。
ただし、ここはレンズの種類で注意点が変わります。
まずはまばたき+まぶたの上から誘導
上まぶた側に入り込んだ感じがあるときは、視線を下に向けて、上まぶたの上から指の腹でやさしくなでるように動かします。
目的は、レンズを黒目方向へ戻すことです。
強く押すと結膜が痛むことがあるので、「触れているだけ」くらいの圧がちょうどいいです。
痛みが出るなら中止してください。
水洗法(洗面器法)の注意点
水を張った洗面器でまばたきする方法は、状況によっては外れやすくなります。
ただ、ソフトコンタクトは水道水の影響(汚染)の心配があるので、できれば生理食塩水など清潔な液体が用意できると安心です。
ハードコンタクトの場合は、水の中で自然に外れることがあるので、無理に指でこじ開けるより安全なことがあります。
どちらにせよ、痛みが強いなら水洗法にこだわらず受診のほうが早いです。
ソフトレンズで水洗法を使った場合
たとえ外れても再装用は避け、違和感が残るなら眼科で確認するのが安全です。
感染症のリスクは状況で変わるため、迷ったら専門家に相談してください。
破れ・欠けが疑われるとき
外したレンズが破れている。
欠けている。
形が変。
こういうときは破片が残っている可能性もあるので、こすらず受診が基本です。
自分で取り切ろうとして傷を広げるほうが、結果的に治りが悪くなりやすいです。
外せたあとにやってほしいこと
外せた直後は「よかった」で終わりがちですが、目の表面が荒れていると違和感が残ります。
コンタクトはその日は中止して、眼鏡に切り替えるのが安全です。
数時間たっても痛みやゴロゴロが強いなら、角膜に傷がある可能性があるので受診を検討してください。
外せた日の基本
眼鏡に切り替えて目を休ませる。
痛みや充血が残るなら無理せず相談する。
コンタクトが目の中にあるかわからないは放置せずに眼科へ
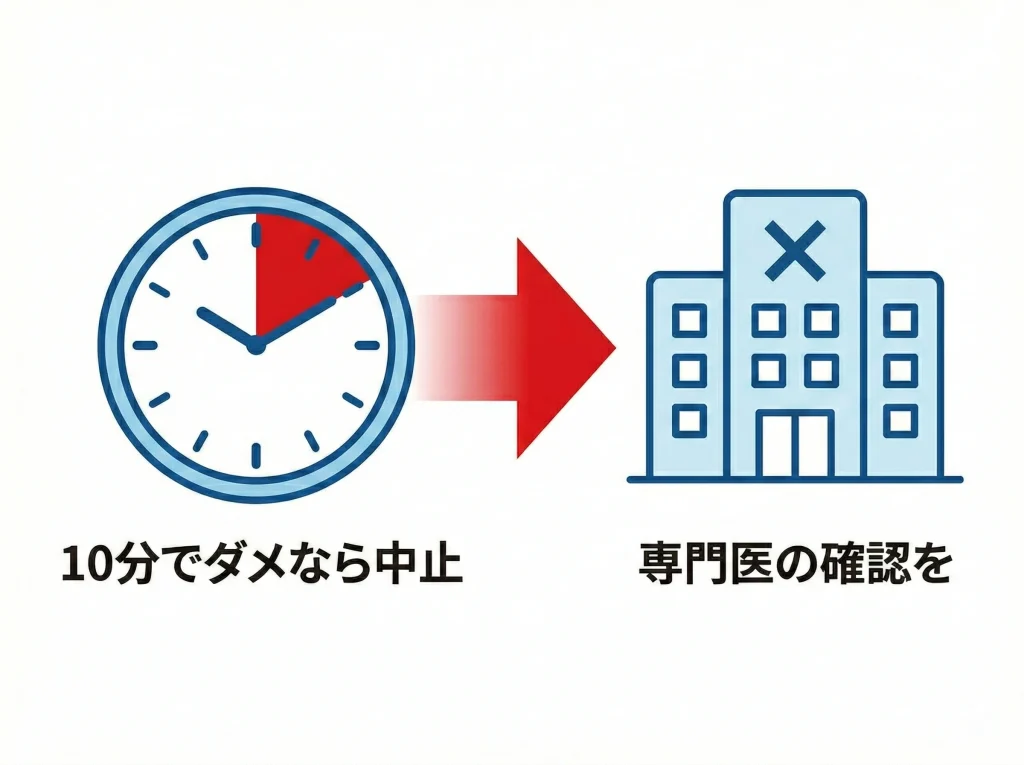
自己チェックと潤しをやっても見つからない。
外れない。
違和感が消えない。
ここまで来たら、私は眼科で確認するほうが早いと思います。
細隙灯顕微鏡のような検査で、まぶたの奥の死角まで見てもらえます。
自己処置を切り上げる目安
潤いを与えて、眼球運動や水洗を5分から10分程度続けても状況が動かないなら、粘りすぎないでください。
特に、レンズの所在が不明なまま異物感が続く場合は、角膜の傷の可能性も出てきます。
この段階で無理をすると、受診しても回復までの時間が長くなることがあります。
受診を急いだほうがいいサイン
- 充血が強い、時間とともに悪化している
- 痛い、しみる、まぶしくて目を開けづらい
- 視界がかすむ、白く濁る、急に見えにくい
- 黄色〜緑っぽい目やにが増える
- 外したあとも異物感が数時間以上続く
受診時に伝えるとスムーズな情報
いつから違和感があるかを伝えます。
ソフトかハードか、ワンデーかどうかも伝えます。
寝落ちや入浴など、思い当たるきっかけがあれば正直に言うほうが治療方針が立てやすいです。
もしレンズが外れて手元にあるなら、破れや欠けがないかも含めて持参すると安心です。
時間外の不安が強いとき
夜間や休日で不安が強いときは、地域の時間外診療の案内を確認するのも手です。
無理に耐えるより、早めに原因を切り分けたほうが安心につながります。
最後に:この記事は一般的な情報としてまとめています。
症状や目の状態は人によって違うので、最終的な判断は専門家にご相談ください。
製品ごとの注意点は添付文書や公式サイトをご確認ください。


