レーシックを考えるとき、いちばん気になるのは「視力回復って、何年もつの?」というところかなと思います。
実際には、角膜を削って屈折を変える手術なので、角膜の変化そのものは元に戻りません。
ただ、近視戻り(リバウンド)や、ドライアイ、ハロー・グレア、夜間視力の違和感などで「思ったより見え方が変わった」と感じることはあります。
さらに、10年後・20年後には老眼や白内障、緑内障(眼圧の評価)といった加齢変化も絡むので、レーシックの寿命は“年数”だけで語りにくいんですよね。
ICLやSMILEも含めて、長期目線でどう考えるかをまとめます。
記事のポイント
- レーシックの効果が何年もつと言える理由
- 近視戻りの原因と起こりやすい条件
- 10年後・20年後に増える悩みと対策
- 再手術やICL・SMILEを含む選択肢
レーシックは何年もつ?基礎編

ここでは、レーシックの「効果の持続」をどう捉えるべきかを整理します。
あわせて、視力が変化しやすいポイントも具体的にまとめます。
結論を急ぐと、角膜の矯正効果は長期で安定しやすい一方で、見え方は体質・生活・加齢で揺れることがある、という話です。
効果は半永久?持続期間

レーシックは、角膜の実質をレーザーで精密に削って屈折力を調整します。
削った組織が“元の厚みまで再生して戻る”ことは基本的にないので、角膜形状の変化そのものは長期に残りやすいです。
ここは「手術の効果が物理的に消えるかどうか」で見ると、かなり長く持つと考えてOKです。
ただし、あなたが知りたい「レーシックは何年もつ?」は、角膜の形の話というより裸眼で快適に暮らせる状態がいつまで続くかだと思います。
この“快適さ”には、視力表での数値だけじゃなく、にじみや眩しさ、目の乾き、疲れやすさみたいな体感も入ってきます。
つまり、長期の答えは「角膜は戻りにくいけど、目は生き物だから変化はゼロじゃない」というニュアンスになります。
たとえば、同じ視力1.0でも、乾きで波が出る人と、安定して見える人では満足度が全然違います。
私がよく言うのは、レーシックの寿命は“矯正が残る年数”より“生活で困らない年数”で考えたほうがスッと腹落ちする、ということです。
ここで大事なのは、困りごとの原因が「角膜が戻った」なのか、「乾きで揺れてる」なのか、「新しい近視」なのかを切り分ける視点です。
切り分けができると、必要以上に不安にならずに済みます。
逆に、切り分けがないまま「効果が切れた」と思い込むと、もったいない対策をしやすいです。
目安としての“時間軸”
あくまで一般的な目安ですが、体感の変化は次のように起こりがちです。
術後〜1年:視力が落ち着く時期です。
ドライアイや見え方のムラが改善していくこともあります。
1〜5年:安定しやすい時期です。
生活がラクになったと感じやすいです。
5〜10年:近視戻り(軽いリバウンド)や新しい近視で微調整したくなる人が出ることもあります。
仕事や生活が近業中心だと、差が出やすい時期でもあります。
10〜20年以上:老眼・白内障など“加齢イベント”が見え方に関与しやすいです。
遠くが見える状態のままでも、近くが急にしんどく感じることがあります。
| 見え方のテーマ | 起こりやすいタイミング | よくある対処 |
|---|---|---|
|
度数の微調整 |
術後1年〜10年 |
屈折検査で原因確認して調整を検討 |
|
ドライアイ |
術後早期〜数年 |
点眼と環境調整で安定化 |
|
老眼の自覚 |
40代以降 |
老眼鏡や見え方設計の見直し |
|
白内障など |
50代以降が増えやすい |
必要なら治療で改善 |
レーシックの矯正自体は長期で残りやすい一方、見え方は「近視戻り」「生活習慣」「加齢(老眼・白内障など)」で変化し得ます。年数だけで不安になりすぎず、変化の理由を切り分けて考えるのがコツです。
近視戻りの原因と確率
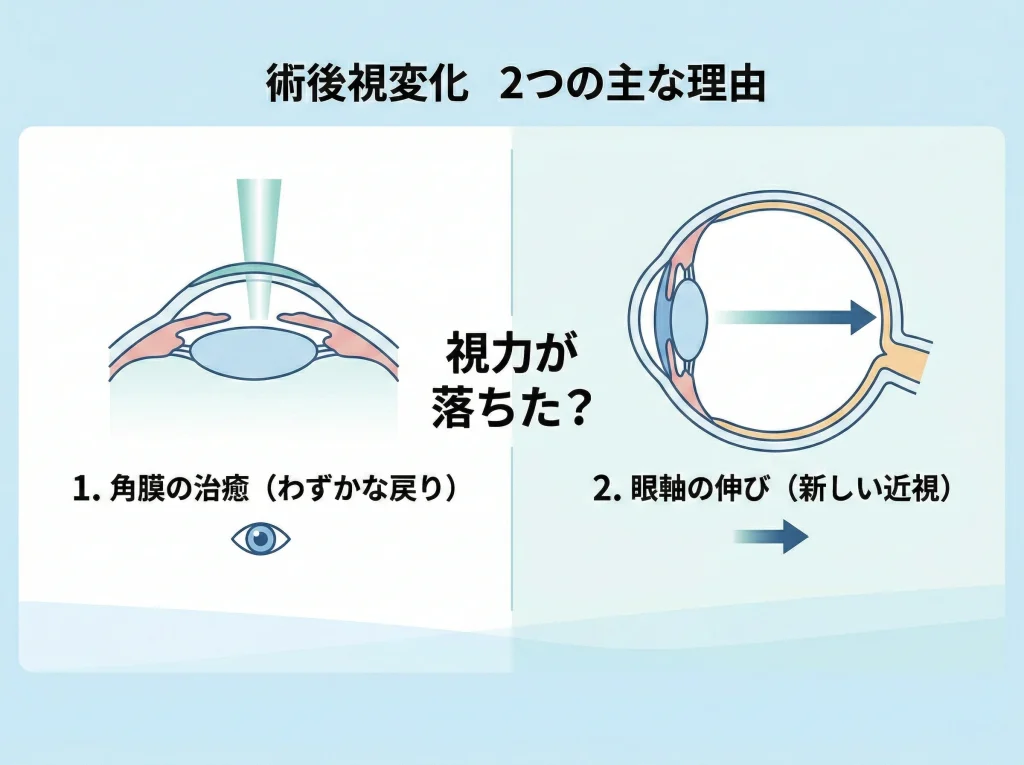
「視力が落ちた=手術が切れた」と思われがちなんですが、実際は近視戻り(リグレッション)、もしくは新しい近視の進行が重なっていることが多いです。
この2つは似ているようで、対策も見通しも変わるので、分けて理解したほうがいいです。
近視戻りは、ざっくり言うと「治る過程で、角膜の屈折が少しだけ変わる」現象です。
新しい近視の進行は、手術とは別に「目の使い方や体質で、度数が動く」現象です。
どちらが起きているかは、視力表だけだと判断しにくいです。
屈折検査(度数の測定)と、角膜形状の評価(トップографィー等)で見ていくと、原因がかなり見えてきます。
ここを雑にすると、必要のない不安が増えたり、逆に必要な受診が遅れたりします。
私は、視力低下を感じたときほど「いまのズレは度数の話か、涙の話か、病気の話か」を冷静に確認するのが大事だと思っています。
たとえば、ドライアイで見え方が揺れると、日によって視力が変わる感じになります。
一方で、度数の変化はわりと“安定してズレる”ことが多いです。
この体感の違いだけでも、次の一手が変わってきます。
近視戻りが起こる“2つのルート”
角膜の治癒反応:上皮がわずかに厚くなったり、角膜が微妙に形を変えて屈折がズレることがあります。
矯正量が大きいほど、影響が出やすい傾向があります。
眼軸の変化:近くを見る時間が長い生活で、眼球の前後長が伸びて近視寄りになることがあります。
これはレーシックの有無に関係なく起こり得ます。
確率は研究や条件で幅がありますが、一般的には「一定割合で起こり得る」ものとして説明されます。
特に、術後1年以内や5〜10年あたりで、軽い戻りや微調整の話が出やすいです。
ただ、ここでの数字は“平均的な傾向”であって、あなたの目にそのまま当てはまるとは限りません。
術前の度数が強かったか、角膜の条件はどうだったか、仕事で近くを見る時間はどれくらいかで、体感の出方は変わります。
だからこそ、確率だけを見て決め打ちしないのが大事です。
「戻りっぽい」と感じても、実際は乾きや疲れが主因だったというケースも普通にあります。
逆に「疲れかな」と放置していたら、度数が動いていたというケースもあります。
| 要因 | どうズレる? | 対策の方向性 |
|---|---|---|
|
角膜の治癒反応 |
上皮肥厚などでわずかに近視寄り |
経過観察しつつ必要なら追加矯正を相談 |
|
眼軸の伸び |
新しい近視として進行 |
近業の休憩と度数の再評価をセットで |
|
ドライアイ |
見え方が揺れる(にじむ・かすむ) |
点眼・環境調整・涙の質改善で安定化 |
数字はあくまで目安で、術式・度数・角膜条件・生活環境で差が出ます。気になる変化があるなら、自己判断で「戻った」と決めつけず、屈折検査と角膜評価で原因を分けるのが近道です。
強度近視は後戻り注意
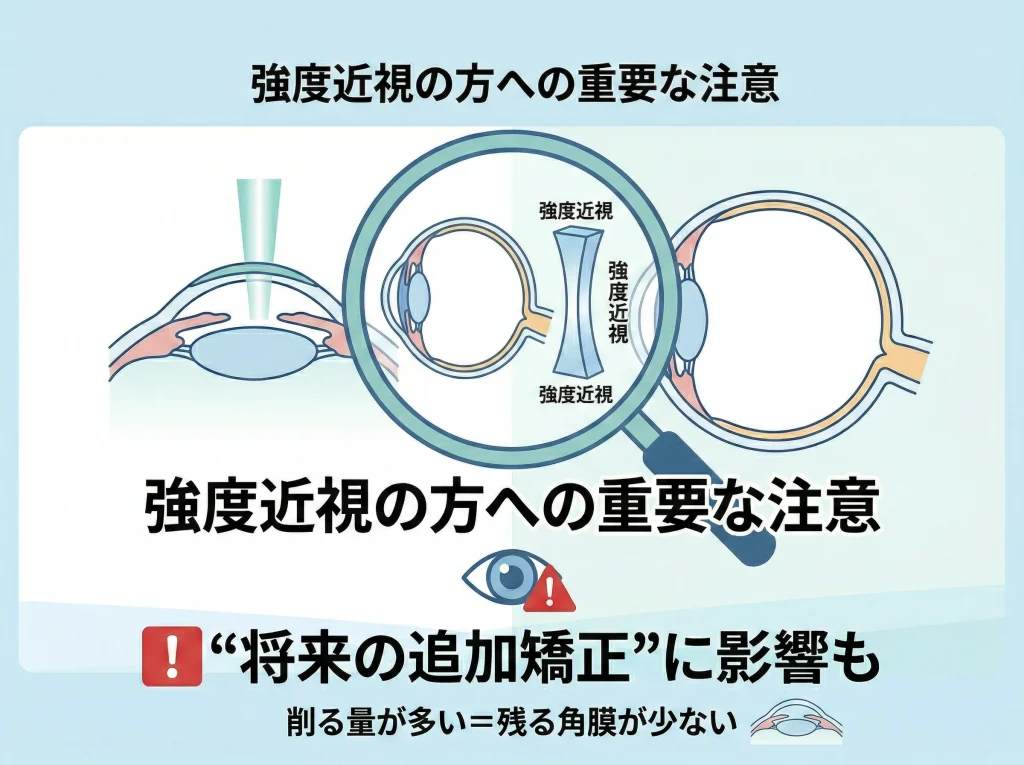
強度近視(目安として-6D以上など)の矯正では、角膜を削る量が増えやすく、治癒反応の影響も受けやすくなります。
結果として、軽度近視より「少し戻ったかも」と感じる確率が上がる傾向があります。
強度近視の人ほど、術後の“わずかなズレ”が生活のストレスとして出やすいのもポイントです。
たとえば、軽度近視の0.25Dのズレはあまり気にならなくても、強度近視の人は仕事や運転で気になりやすい、みたいな差が出ます。
さらに、削る量が増えると、将来の追加矯正の余地(角膜の残り)が限られる可能性が高くなります。
ここは「見えるようになりたい」気持ちが強いほど、冷静な設計が必要なところです。
私は、強度近視の人ほど“どこまでをゴールにするか”を先に決めるのが重要だと思っています。
遠くを完璧に合わせるのか、少し余裕を残して安全域を厚めに取るのかで、納得感が変わります。
また、強度近視は網膜のトラブル(飛蚊症や網膜裂孔など)のリスクが一般に高くなりやすいので、レーシックとは別軸での目のチェックも大事です。
手術そのものの安全性だけでなく、あなたの目の“土台”の話も含めて考えたいところです。
ここで大事なのは、強度近視ほど“最初の適応検査の精度”と“術式選び”が結果を左右しやすいという点です。
角膜が十分に厚いか、形状に問題がないか、ドライアイ傾向はないかなど、細かい前提が揃ってはじめて長期の満足度が上がります。
もし適応検査で「削る余地が少ない」「条件がギリギリ」と言われたら、それは“怖がらせたい”のではなく、将来まで含めた設計の話だと受け取ってほしいです。
同じように、強度近視で無理にレーシックへ寄せる必要もありません。
視力回復手段はレーシックだけじゃないので、比較して選ぶほうが結果的に安心しやすいです。
強度近視を「とにかく1回で全部ゼロにしたい」と焦ると、削除量が増えて将来の追加矯正が難しくなることもあります。最終判断は必ず眼科の専門医とすり合わせてください。
強度近視で「削るのが不安」「角膜が薄め」と言われた場合は、角膜を削らないICLを比較対象に入れるのも現実的です。
角膜厚みと適応条件
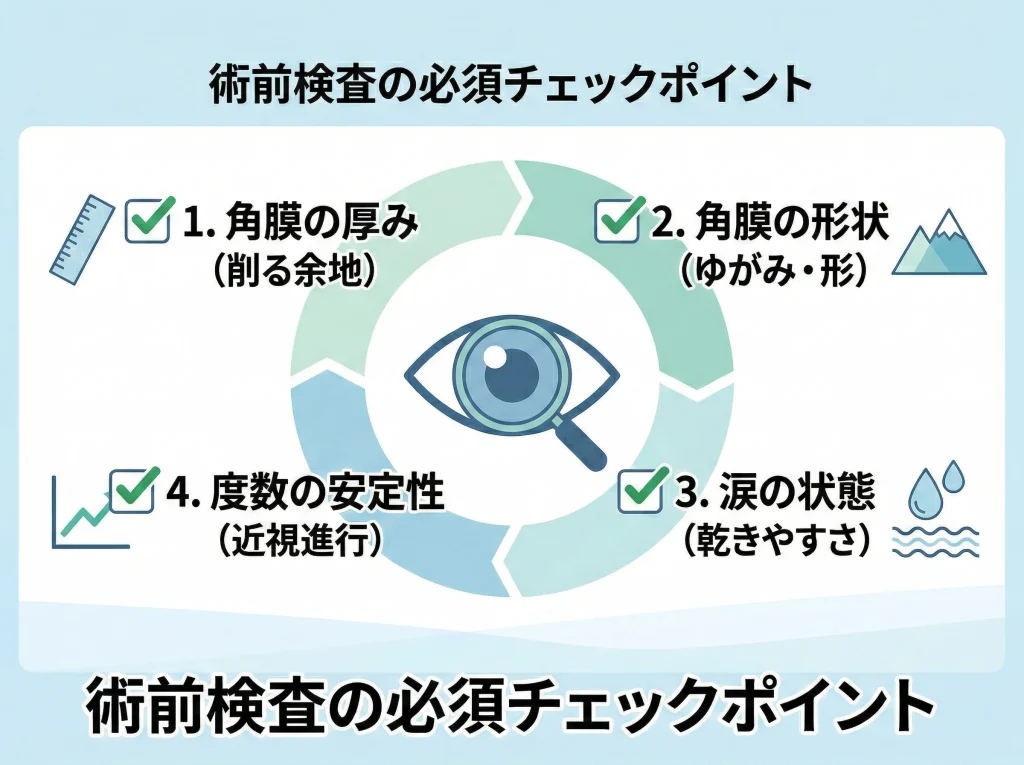
レーシックの“長期の安全性”で避けて通れないのが、角膜厚みと形状です。
角膜を削る以上、術後に十分な残存角膜が確保できないと、見え方の不安定や、まれに角膜の形状が崩れるリスク評価が必要になります。
ここは「いまの視力がどれだけ上がるか」より「将来も形が安定するか」を優先して考えたい部分です。
適応条件の話は地味に見えますが、長持ちの核心です。
なぜなら、レーシックは一度やると角膜を元通りには戻せないからです。
つまり、最初の判断を丁寧にするほど、あとで悩む確率が下がります。
検査でよく出てくるワードに「角膜が薄い」「乱視が強い」「角膜形状が不正っぽい」みたいなものがあります。
これらは手術ができないと言いたいのではなく、リスクを増やす要因になり得るという意味です。
そして、こういう要因は“自覚症状がない”ことも多いです。
だからこそ、検査機器と医師の経験がものを言います。
検査内容や説明が薄いと感じたら、遠慮なく質問したほうがいいです。
あなたの目の条件は、あなたの人生でずっと使うものだからです。
適応検査でチェックされやすい項目
角膜の厚み(削る余地があるか)
角膜形状(不正乱視・円錐角膜の兆候がないか)
近視・乱視の度数と安定性
ドライアイ傾向、瞳孔径、生活スタイル(夜間運転の頻度など)
このほかにも、角膜の“立体的な形”を見る検査や、見え方の質(高次収差)を見る検査が入ることもあります。
とくに夜間のハロー・グレアが気になるタイプは、瞳孔径と光学設計の話が重要になりやすいです。
逆に日中メインで近業が多い人は、ドライアイの評価と対策が重要になりやすいです。
同じレーシックでも、生活によって“つまずきポイント”が違うんですよね。
| 検査項目 | 見るポイント | 長期で大事な理由 |
|---|---|---|
|
角膜厚み |
削っても安全域が残るか |
将来の安定性と追加矯正の余地に関わる |
|
角膜形状 |
ゆがみや不正の兆候 |
術後の形状変化リスクを下げる |
|
涙の状態 |
乾きやすさと炎症 |
見え方の安定と快適さに直結する |
|
度数の安定 |
近視が進行中か |
“新しい近視”での再低下を避けやすい |
「適応外」と言われたときは、失敗扱いではなく“安全のための判断”です。ICLやSMILE、年齢によっては別の選択肢が合うこともあります。
ドライアイはいつ治る
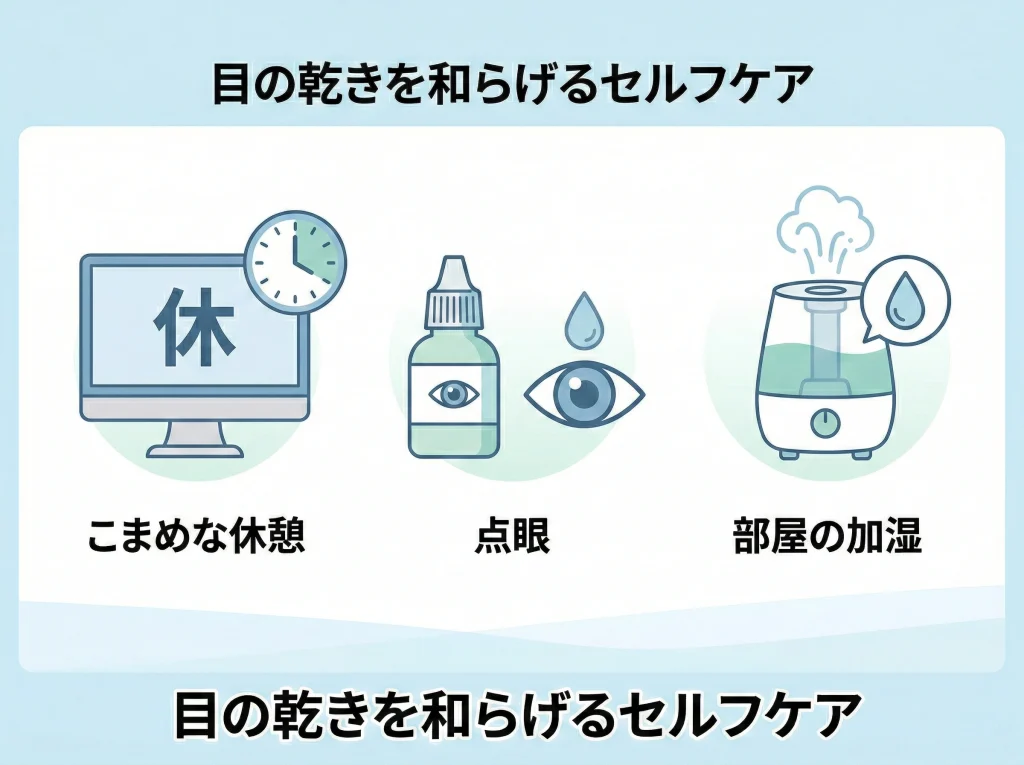
レーシック後のドライアイは、角膜表面の神経が一時的に影響を受けて、涙の反射やまばたきの質が変わることで起こりやすいです。
多くは時間とともに落ち着きますが、体質や術前の涙の状態によっては長引く人もいます。
ドライアイがやっかいなのは、「目が乾く」という不快感だけじゃなく、見え方の質まで揺らすところです。
涙はレンズの役割もしているので、涙の膜が乱れると、視力検査の数字が同じでも“にじむ・かすむ”が出やすいです。
つまり、視力低下っぽく感じても、原因が度数じゃなく涙だったということが普通にあります。
だから私は、術後の見え方に不満があるときほど、まず涙の状態を疑うのが合理的だと思っています。
また、ドライアイは生活の影響を受けやすいです。
エアコン、画面作業、睡眠不足、ストレス、加齢、まばたきの減少が積み重なると、体感は一気に悪化します。
逆に、ケアがハマると体感がかなり戻ることもあります。
手術後しばらくして「なんか最近かすむ」というときは、度数の話に行く前に、乾きと炎症を整える価値が大きいです。
とくにコンタクト生活が長かった人は、もともと涙が不安定なこともあります。
その場合は、レーシック後に“隠れていた弱点”が表に出ることがあります。
これは失敗というより、体質に合わせたメンテが必要になったという捉え方が近いです。
私がよく伝える“生活側のケア”
点眼など医師の指示が基本として、日常でできることもあります。
エアコン直風を避けて、加湿も意識します。
長時間の画面作業は休憩を挟みます。
まばたきを増やす意識を入れます。
水分補給と、食事で涙の材料を確保します。
有名な考え方として、20分近くを見たら、少し遠くを見て目を休めるというルールがあります。
これをやるだけで、眼精疲労と乾きの両方がラクになる人もいます。
目が疲れると、まばたきが浅くなって涙が広がりにくくなるので、悪循環を切る意味でも休憩は効きます。
あとは、温めるケアが合う人もいます。
まぶたの油(マイボーム腺)が固まりやすいタイプだと、温めて流れを良くすると涙の質が改善しやすいです。
ただ、症状が強い場合や長引く場合は、自己流で粘らず眼科で治療方針を相談してください。
点眼の種類や回数、炎症の有無、まぶたの状態で、やるべきことが変わります。
見え方が「かすむ」「日によって波がある」とき、原因が近視戻りではなくドライアイ由来のこともあります。まず涙の状態を整えると、体感がガラッと変わることがあります。
ハロー・グレアの長期

ハロー・グレアは、暗い場所で光がにじんだり、眩しく感じたりする現象です。
術後早い時期に気になり、時間とともに“慣れ”や“脳の補正”で軽くなる人が多い一方、夜間運転が多い人ほどストレスになりやすいです。
この症状は「目の性能が落ちた」というより、光学的な条件が変わったことで起きることが多いです。
暗いところでは瞳孔が大きくなるので、レーザーの光学ゾーンや角膜の微細なゆがみの影響が出やすくなります。
さらに、涙の膜が乱れていると、光が散ってハローが強くなることもあります。
つまり、ハロー・グレアは角膜だけの話でもなく、涙や瞳孔、見え方の質の総合問題になりやすいです。
最近は照射設計や眼球追跡などでリスク低減が進んでいますが、ゼロにはできません。
だから私は、術前に「夜に車をよく運転する」「暗所作業が多い」などの生活背景を、遠慮せずに医師へ伝えるのが大事だと思っています。
リスクや起こり得る見え方の変化は、公的な情報でも注意点として整理されています。
ここを読んだうえで「自分は許容できるか」を考えると、後悔が減りやすいです。
そして術後に気になる場合は、まず乾きの治療や、度数の微妙なズレの確認から入るのが現実的です。
“夜だけにじむ”なら、涙や瞳孔の影響が大きいこともあります。
“昼もずっと眩しい”なら、炎症や他の要因の可能性もあるので早めに診てもらったほうが安心です。
必要に応じて、反射を抑える眼鏡(コーティング)で楽になる人もいます。
ただ、根本の原因が残っているなら、道具でごまかすだけでは限界があります。
不安が続くなら、角膜の状態、涙、度数、必要なら波面収差まで含めて評価してもらうと、納得できる対策に繋がりやすいです。
ハロー・グレアが強く、生活に支障がある場合は我慢しすぎないでください。角膜や涙の状態、度数のズレ、他の目の病気が隠れていないかも含めて、早めに眼科で評価を受けるのが安心です。
レーシックが何年もつか~将来の見え方

ここからは“将来の見え方”にフォーカスします。
レーシックの長期満足度は高いと言われますが、老眼や白内障などの加齢変化は誰にでも起こります。
先に知っておくと、10年後・20年後に慌てにくいです。
10年後・20年後の変化
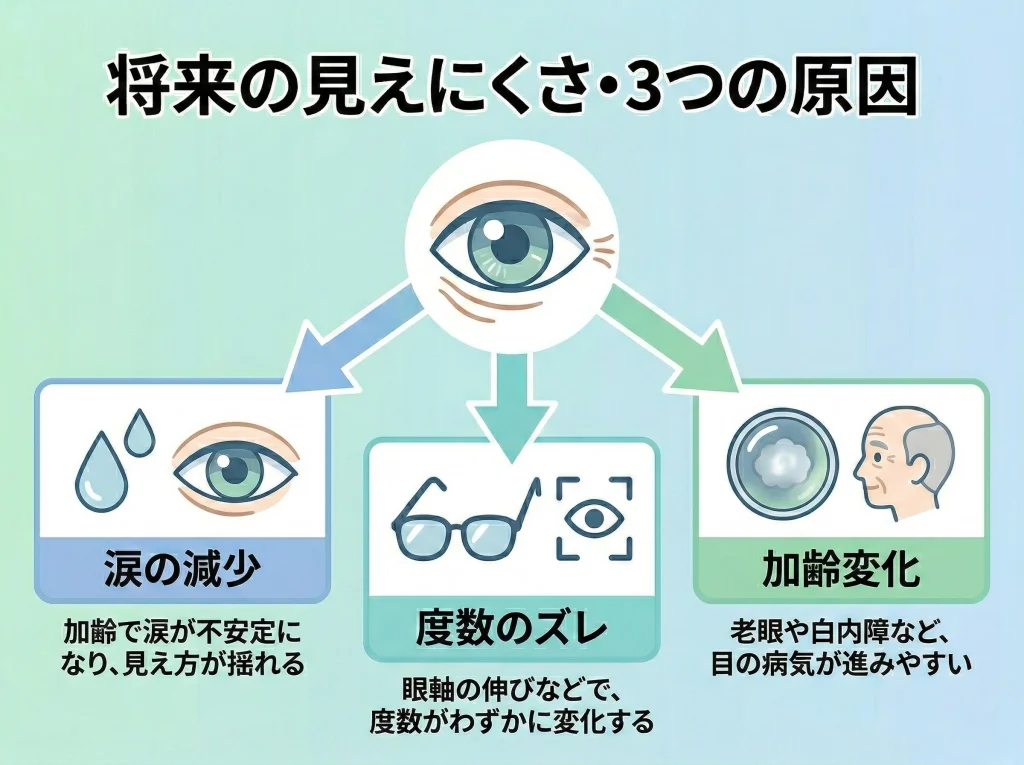
10年後・20年後に起こる変化は、レーシックの矯正が消えるというより、目の“別パーツ”が年齢の影響を受けるイメージです。
たとえば、眼軸の変化で軽い近視が出たり、涙の質が落ちたり、水晶体が濁り始めたりします。
このとき、本人の感覚としては「前より見えにくい」なんですが、原因はひとつじゃないことが多いです。
遠くの解像感が落ちたのか、近くが急につらいのか、眩しさが増えたのかで、疑うべきものが変わります。
10年くらい経って出やすいのは、軽い度数のズレか、乾きの慢性化です。
20年くらいのスパンになると、白内障など水晶体側の変化が絡んでくることも増えます。
ここでのポイントは「レーシックのせいで起きた変化」と「レーシックとは別に起きた変化」をごちゃ混ぜにしないことです。
ごちゃ混ぜにすると、対策が全部ズレます。
たとえば白内障なら、レーザーで角膜をいじっても解決しません。
ドライアイなら、度数をいじるより涙を整えるほうが効きます。
つまり、長期の満足度を上げるコツは“原因別のルート分け”です。
この考え方があるだけで、10年後の不安はかなり減ります。
| 症状の例 | 考えやすい原因 | チェックの方向 |
|---|---|---|
|
日によってかすむ |
涙の不安定 |
ドライアイ評価と治療 |
|
ずっと遠くが甘い |
度数の変化 |
屈折検査でズレを確認 |
|
近くが急にしんどい |
老眼の進行 |
作業距離と矯正の調整 |
|
眩しさが増えた |
白内障など |
水晶体の評価 |
長期の臨床データでは、満足度が高い報告が多い一方で、一定割合で追加矯正や見え方の調整が入ることも示唆されています。
だからこそ、「一回で永久に固定」より「長期でメンテしながら快適にする」くらいの捉え方が現実的かなと思います。
この“メンテ”は再手術だけの話ではありません。
検診、涙のケア、生活習慣、必要なときの眼鏡も含めて、トータルでの最適化です。
老眼は術後に表面化

老眼(調節力の低下)は、レーシックの有無に関係なく進みます。
ただ、近視の人は“近くが見えやすい状態”に慣れているので、レーシックで遠くが見えるようになると、老眼をはっきり自覚しやすくなるんですよね。
ここで誤解が起きやすいのが「レーシックで老眼が進んだ?」という不安です。
でも実際は、老眼が進んだというより、正視寄りになって“隠れていた老眼”が目立った、というケースが多いです。
術前の近視は、ある意味で“天然の近用メガネ”みたいな側面があります。
その状態から遠くがクリアになると、手元が急にぼやけて感じるので、ギャップが強く出ます。
ここを知らないと「レーシックのせいで悪化した」と感じやすいです。
私は、老眼は悪者というより、年齢相応の変化として受け入れて設計するほうがラクだと思っています。
設計というのは、老眼鏡を敵視しない、近くの作業環境を整える、必要なら見え方の作り方を相談する、みたいなことです。
とくにパソコン作業が多い人は、遠くの視力だけをゴールにすると、作業距離で逆にストレスが出ることがあります。
仕事の距離が中間なら、その距離に合わせた工夫のほうが満足度が上がりやすいです。
ここは「視力1.5が正義」みたいな話ではなく、あなたの生活に合うかどうかです。
対処の選択肢
必要なときだけ老眼鏡(軽めからでOKなことも)
作業距離を調整(手元を少し離す、照明を明るくする)
手術を検討中なら、将来の見え方(モノビジョン等)を事前に相談
モノビジョンは合う人には強い味方ですが、合わない人もいます。
立体感や見え方の好みがあるので、試せるなら体験してから決めるほうが安心です。
また、老眼鏡を使うのは“負け”ではなく、必要な場面で最小のストレスにする道具だと捉えると気がラクです。
遠くの快適さと、近くの快適さはトレードオフが出ることがあるので、どっちを優先するかを言語化するのがコツです。
「遠く完璧」を優先するか、「近くもほどほどに」を優先するかで設計が変わります。40代以降で検討するなら、老眼込みでゴール設定を話し合うのが満足度につながります。
白内障・緑内障と検診
白内障は水晶体の濁り、緑内障は視神経の障害(眼圧だけが原因ではない)で、どちらも加齢とともにリスクが上がります。
レーシックを受けたからといって、将来の治療が“できなくなる”わけではありません。
ただし、注意点はあります。
この注意点を知っておくと、将来の眼科でのやりとりがスムーズになります。
逆に知らないと、検査値の解釈で損をすることがあります。
とくに緑内障は、自覚症状が少ないまま進むことがあるので、検診の価値が大きいです。
「見えてるから大丈夫」になりやすい分野だからこそ、定期的にチェックする意味があります。
白内障:眼内レンズ度数の計算が難しくなることがある
レーシック後は角膜形状が変わっているので、白内障手術で使う眼内レンズの度数計算が難しくなることがあります。
最近は計算法も進歩していますが、術前データが役立つ場面もあるので、手術歴とあわせて記録を残しておくと安心です。
とくに「術前の度数」「角膜の情報」「どの術式だったか」みたいな情報は、後から思い出すのが難しいことがあります。
検診のときにサッと提示できるようにしておくと、将来の選択がラクになります。
白内障が進むと、眩しさ、かすみ、夜間の見えにくさが増えることがあります。
この症状はレーシックの問題と混同されやすいので、原因の切り分けがさらに重要になります。
緑内障:眼圧が“低めに出る”ことがある
レーシックは角膜を薄くする手術なので、測定方法によっては眼圧が実際より低めに出ることがあります。
だからこそ定期検診では、レーシック歴を必ず伝えるのが大事です。
眼圧は緑内障の判断材料のひとつですが、眼圧だけで決める病気でもありません。
視神経の状態、視野検査、画像検査などを組み合わせて評価します。
つまり「眼圧が低いから安心」と単純に言い切れないところがあるんですよね。
だから、検査を受ける側が情報提供することで、診る側の精度が上がります。
白内障や緑内障の診断・治療は、自己判断で遅らせるほど不利になりやすい分野です。少しでも違和感が続くなら、早めに眼科で相談してください。
再手術保証とICL・SMILE
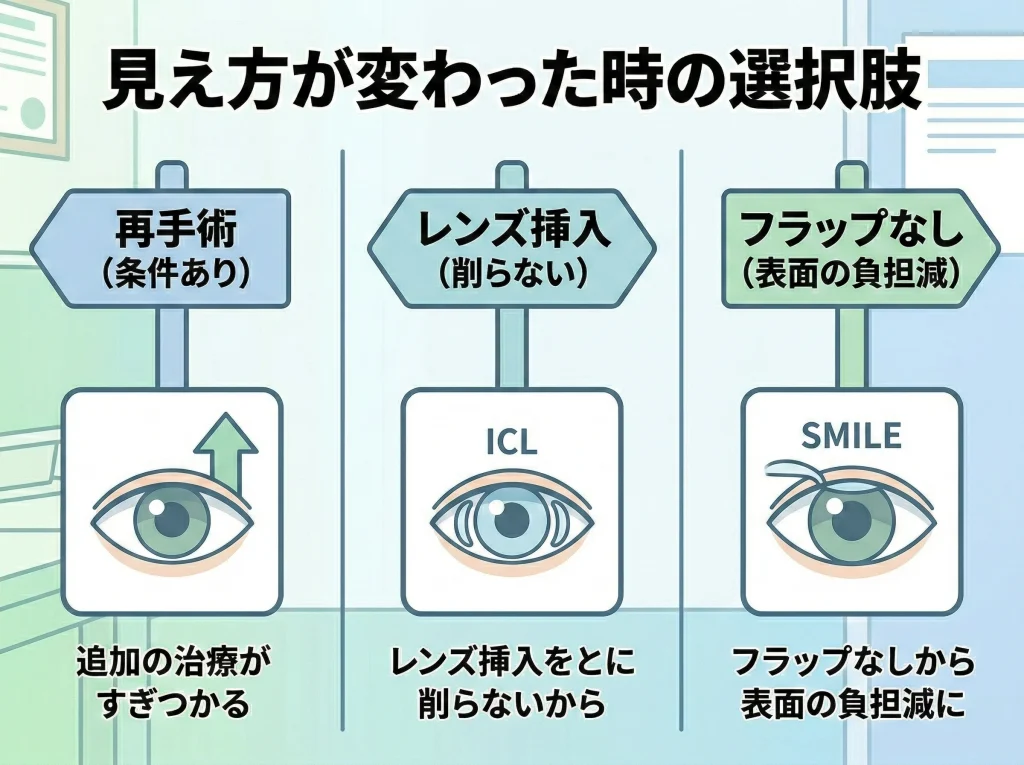
術後に見え方が変化したとき、追加矯正(再手術)という選択肢が取れる場合があります。
ただし、ここは「保証があるから気軽に何度でも」ではなく、角膜の厚みや形状など医学的条件が最優先です。
追加矯正が可能かどうかは、度数の安定性と角膜の余力で決まります。
また、乾きが強い状態で追加矯正を急ぐと、見え方の満足度が上がりにくいこともあります。
だから私は、再手術の話が出たときほど「いまの不満は何が原因か」をもう一段丁寧に確認するのが大事だと思っています。
度数のズレなのか、涙なのか、老眼なのかで、正解が変わります。
保証は安心材料にはなりますが、万能チケットではありません。
保証の有無より、検査・説明・術後フォローの質があなたに合うかのほうが、長期の満足度には効いてきます。
そして将来の選択肢として、ICLやSMILEを比較しておくことも意味があります。
レーシックが合う目もあれば、別の方法のほうが合う目もあります。
これは優劣というより、相性の問題です。
相性の判断材料は、角膜の条件、度数、乾きやすさ、生活スタイル、将来の治療見通しなど、かなり多面的です。
保証は“安心材料”だけど、条件は要確認
クリニックの保証は心強い一方で、適用には条件があります。
保証年数だけで決めず、再矯正の条件、検診の範囲、追加費用の有無などを、公式情報とカウンセリングで確認するのが安全です。
とくに「いつからいつまで」「どんな状態なら対象」「検診に行っていないと無効」みたいな細部で差が出ます。
ここを把握しておくと、万一のときに揉めにくいです。
ICL・SMILEも含めて“長期での相性”を見る
角膜を削らないICLは、将来の度数変化や白内障などのイベントに対して、方針を立てやすい面があります。
一方で、眼内にレンズを入れる手術なので、適応と管理はきちんと考える必要があります。
SMILEはフラップを作らない術式として知られ、角膜表面の影響が比較的少ないと言われることがあります。
ただ、あなたの目にとっての最適解は、一般論だけでは決まりません。
だからこそ、比較の視点を持って検査に臨むと、話が早いです。
比較の観点をまとめたものは、当サイトのレーシックICL比較おすすめランキング!後悔しないためのクリニック選び徹底解説でも整理しています。
私は、将来の老眼や白内障まで含めて「どの手段があなたの生活に合うか」を考えるのがいちばん大事だと思っています。短期の見え方だけでなく、10年後の通院や治療も含めて設計すると、後悔が減りやすいです。
レーシックは何年もつ総括

レーシックは何年もつのか。
結論としては、角膜を削って作った矯正そのものは長期で残りやすい一方で、近視戻り(リバウンド)や生活習慣、そして老眼・白内障などの加齢変化で「見え方」は変わり得ます。
なので、年数だけで「何年で終わり」と決めるより、変化が起きたときにどう対応できるかを持っておくのが安心です。
対応は、再手術だけじゃなく、涙のケア、生活習慣、必要なら眼鏡、そして定期検診まで含みます。
ここまで読んで「じゃあ私はどう動けばいいの?」となると思うので、私のおすすめの考え方をまとめます。
難しいことを増やすというより、迷いを減らすための型です。
変化の原因を切り分ける:近視戻り/新しい近視/ドライアイ/加齢を分けて考えます。
最初の適応検査を重視する:角膜厚み・形状・生活背景まで含めて判断します。
定期検診で“未来のリスク”を潰す:白内障・緑内障は早期発見が大きいです。
そして最後に、いちばん大事なことを言うと、違和感が出たときにひとりで抱えないことです。
レーシック後の目は、見え方の変化があっても対策があるケースが多いです。
逆に、放置が不利になるケースもあります。
だから「気になるなら相談する」を最初から行動の選択肢に入れておくとラクです。
本記事の数値や傾向は、あくまで一般的な目安です。術式や度数、角膜条件、生活環境で結果は変わります。正確な情報は各クリニックの公式サイトをご確認のうえ、最終的な判断は眼科の専門医に相談してください。