レーシック後、しばらくして視力戻りを感じたり、視力低下で補正が必要になったのに、コンタクトができない・合わない…という相談はわりと多いです。
コンタクトはいつから再開できるのか、ベースカーブが合わないのはなぜか、つけた瞬間にゴロゴロして痛い、乾いてドライアイがつらい、見え方がぼやける…。さらにカラコンやハードコンタクトだと条件が厳しく、不正乱視っぽいブレが出たり、高次収差の影響で夜ににじむこともあります。
ただ、ここは諦めポイントじゃなくて、角膜形状の変化に合わせた検査とレンズ設計で突破口が見つかることが多いです。
強膜レンズ(スクレラルレンズ)やリバースジオメトリの選択肢、どうしても合わないときのICLやタッチアップ再手術まで、現実的な解決ルートを整理します。
今の目の状態を一度きちんと把握できると、無駄な買い替えや我慢がかなり減るかなと思います。
この記事では、できるだけ「何をチェックして」「どう選ぶと失敗しにくいか」をあなた目線でまとめます。
記事のポイント
- レーシック後にコンタクトできない主な原因
- ベースカーブ不一致や見え方の乱れの正体
- 検査から特殊レンズまでの具体的な対策
- ICLや追加矯正を検討する判断軸
レーシック後コンタクトができない原因

ここでは、レーシック後に装用できない、つけても不快、視力が安定しないとなる理由を、角膜形状・涙・見え方の3方向から整理します。
原因が分かると、次に何を試すべきかがクリアになって、遠回りしにくくなります。
角膜形状オブレートの影響
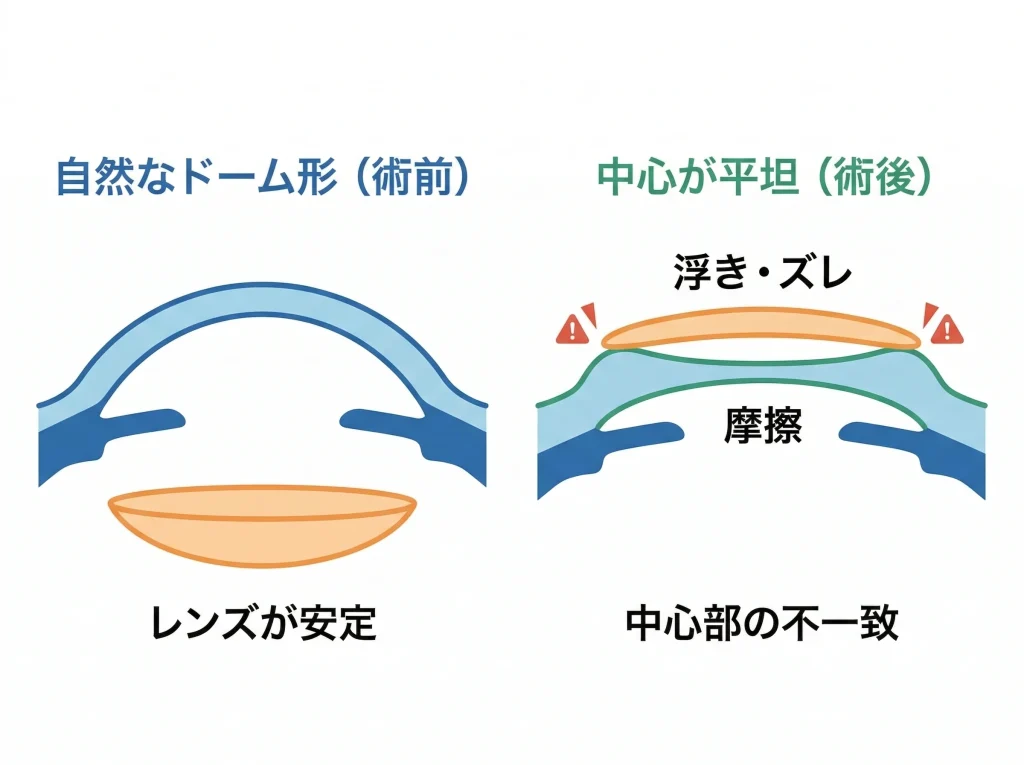
レーシックは角膜の中心部を削って屈折力を調整します。
近視矯正の場合は中心がより平坦になりやすく、手術前の自然なドーム形状とは違う形になります。
このとき起こりやすいのが、いわゆるオブレート形状(中心が平たく、周辺が相対的に急になる形)です。
コンタクトレンズは均一に当たるか、均一に浮くことを前提にした設計が多いので、角膜側の形が変わると、レンズの安定性が一気に落ちることがあります。
特にソフトレンズは、レンズの形そのものが柔らかく変形しやすいぶん、角膜形状の段差やカーブ差の影響を受けやすいです。
中心が平らになっているのにレンズの中央がうまく乗れないと、レンズが浮いたようになって視力が揺れたり、周辺だけが当たって違和感が強くなったりします。
逆に、涙の量が少ないタイプだとレンズが吸い付く感じになって、外しにくさや痛みにつながることもあります。
この吸い付きは「フィットしている」ではなく、負圧で張り付いているだけのケースもあるので要注意です。
さらに、角膜の中央部と周辺部のカーブ差が大きいと、瞬きのたびにレンズが跳ねたり、上下に大きく動いたりして、目が疲れやすくなります。
装用直後は大丈夫でも、30分から数時間で急にゴロゴロし始めるなら、表面が乾いて摩擦が増えている可能性があります。
その状態で使い続けると、角膜上皮をこすって傷がつきやすく、充血や痛みの原因になります。
よくある勘違いとして、度数を上げ下げすれば解決しそうに見える点があります。
でも実際は、度数より前に「レンズが安定して正しい位置にいるか」が成立していないことが多いです。
レーシック後の合わないは、度数より先に形(フィッティング)が問題になりやすいです。度数だけ合わせても違和感が強いなら、形のミスマッチを疑うのが近道です。
よくある体感
瞬きのたびにレンズがズレる、外れそう、逆に吸い付いて外しにくい、という両極端が起きます。
見え方としては、一瞬クリアなのにすぐ滲む、焦点がふわっと動く、という感じになりやすいです。
片目だけやたら疲れる、片目だけ異物感が強い、という左右差も典型です。
この左右差は、手術前後の角膜形状や涙の状態が左右で違うことが多いからです。
だからこそ、同じ製品を両眼に入れれば解決という話になりにくいんですよね。
できれば眼科で角膜形状を見たうえで、合う設計に寄せるほうが現実的です。
レーシック後に起きやすいフィットのズレ例
| 起きやすい状態 | 体感 | ありがちな原因 |
|---|---|---|
| 中心が浮く | 視力が揺れる | 角膜中心の平坦化 |
| 周辺が当たる | 縁が痛い | 周辺カーブが急 |
| 吸い付き | 外しにくい | 涙不足と負圧 |
| 過度な動き | 違和感が強い | 形の受け皿不足 |
カーブ不一致とベースカーブ
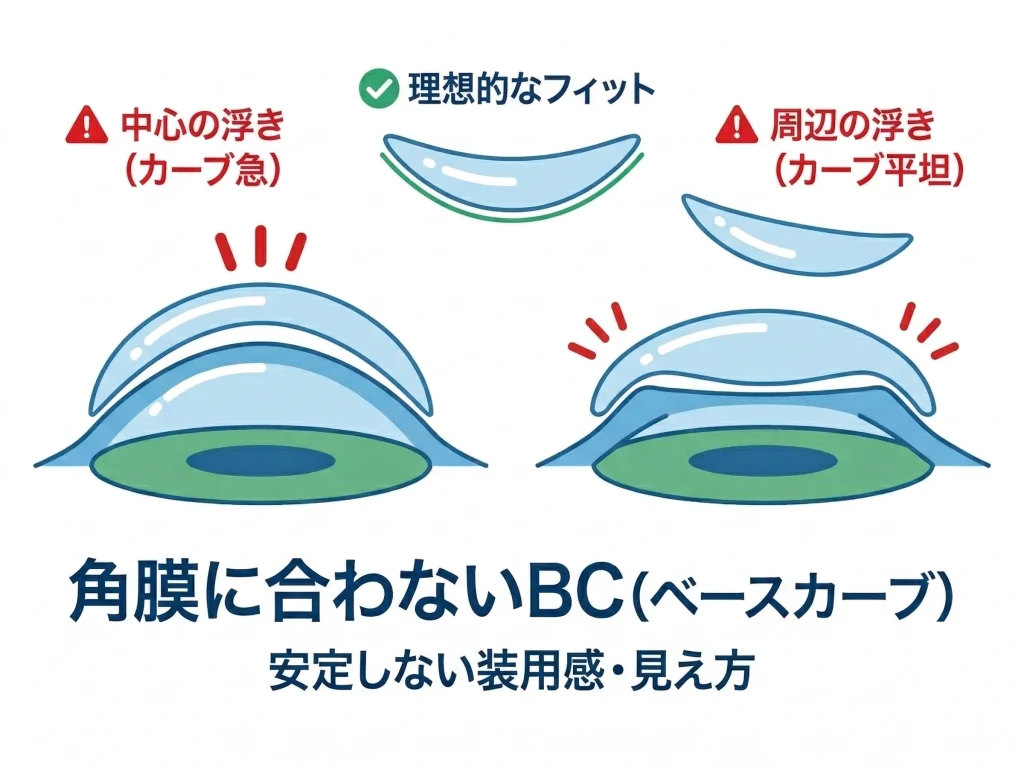
ソフトでもハードでも、コンタクトの合う・合わないに直結するのがベースカーブ(BC)です。
レーシック後は角膜のカーブが変わるため、手術前に快適だったBCが急に合わなくなることがあります。
ただ、ここで大事なのは、BCは「数字だけ」の話じゃないということです。
同じBCでも、レンズの直径、厚み、エッジ形状、素材、含水率でフィット感が別物になります。
とくに厄介なのは、見た目はついているのに視力が安定しないパターンです。
レンズが少し回転したり上下に動いたりするだけで、乱視成分がブレたり、涙の層がムラになって見え方が揺れます。
乱視用ソフトレンズは、回転を止めるために下側を厚くする設計が多いので、レーシック後の乾きやすい目だと違和感が増えやすいです。
さらに、角膜の中心が平坦で周辺が急という形だと、レンズのどこに力がかかるかがズレて、回転が止まらないことがあります。
その結果、視力は出る日もあるけど、日によってブレる、夕方に乱視が強く出る、という形になりがちです。
ハードの場合も同じで、ベースカーブを合わそうとして急にしすぎると頂点が当たって痛くなりやすいです。
逆に平らにしすぎるとレンズが動きすぎて、瞬きのたびに違和感が出やすいです。
レーシック後は「平均的な角膜」を想定した合わせ方が通じにくいので、試し方そのものを変える必要が出ます。
具体的には、見え方だけでなく、レンズの動き、涙の交換、外した後の角膜の赤みまで含めて評価していきます。
ここを飛ばして度数だけ合わせると、視力が出ても長時間装用で崩れます。
だから私は、合わないと感じた時点で、まずフィットの評価に戻るのがいいかなと思います。
セルフチェックの目安
- 同じ度数なのに、日によって見え方が変わる
- 片目だけ異物感が強い
- 夕方に急に乾いて、視界が白っぽくなる
- 外すと角膜が赤い、しみる
BCは数字だけで決め打ちしないのが大事です。
レーシック後は角膜形状そのものを見て調整する必要が出てくるので、販売店ベースで延々と試すより、眼科で形状解析まで含めて相談したほうが結果が早いです。
もし今のレンズ情報が手元にあるなら、BCだけでなく直径と製品名もメモして持っていくと話が早いです。
そのうえで、医師に「ズレるのか」「吸い付くのか」「乾くのか」を具体的に伝えると、候補を絞りやすいです。
視力戻り・視力低下の兆候
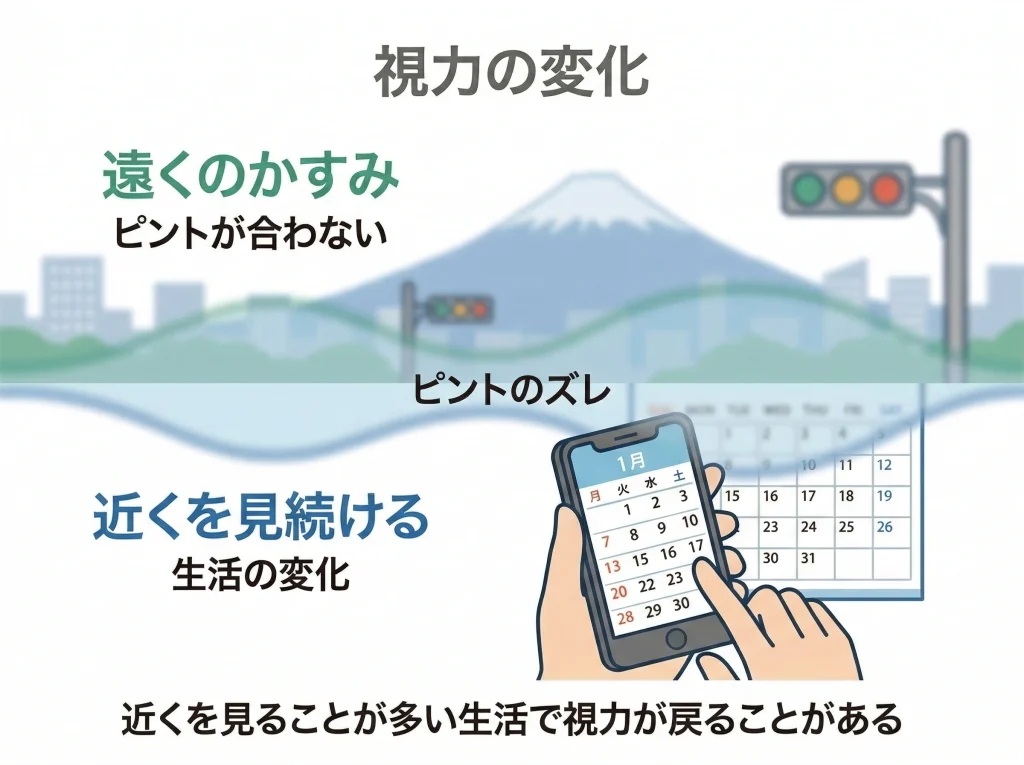
レーシック後に視力戻り(近視の戻り)を感じるタイミングは人それぞれです。
加齢や生活(近くを見る時間の増加)、もともとの近視の強さなどが重なると、裸眼が少しずつ不便になることがあります。
この視力戻りは、角膜が元に戻るというより、目の屈折のバランスが経年で変わるイメージに近いです。
たとえば、微妙に近視寄りに動いたり、乱視が強く出るようになったり、乾きで視力が落ちているだけだったりします。
だから、裸眼が見えにくい=すぐにレンズで上書き、という流れだと、根本がズレたままになります。
ここでやりがちなのが、昔のコンタクトを引っ張り出してとりあえずで使うことです。
レーシック後は角膜の形が変わっているので、度数だけでなくフィッティングもズレやすく、装用トラブルの引き金になりがちです。
また、40代以降だと近視戻りだけでなく、老眼(調節力の低下)が混ざって見えにくさが増えることもあります。
この場合は、遠くはそこそこ見えるのに手元が急にしんどい、夕方に文字が読みにくい、という形で出やすいです。
さらに、白内障などの水晶体変化が始まると、裸眼の見え方が急に変わったように感じることもあります。
だからこそ、自己判断で度数を上げ下げする前に、屈折と角膜形状の両方を確認するのが安全です。
特に「片目だけ急に見えない」「視界が欠ける」「強い痛みや充血がある」みたいな症状は、単なる度数の問題じゃない可能性があります。
コンタクトに戻る前に、メガネで一時的に安定させるのも現実的な手です。
メガネで視力が安定するなら、レンズ設計より前に眼の状態を整えるほうが先かもしれません。
この順番を守ると、結果的に時間もお金も節約しやすいです。
見えにくさが続くときは、自己判断でレンズを変え続けるより、まず眼科で屈折値(近視・乱視)と角膜形状を同時に確認するのが安全です。急な見え方の悪化や片目だけの異常がある場合は早めに受診してください。
レーシックの長期的な変化(10年後・20年後に起こりうること)も含めて知っておくと判断がしやすいので、必要なら下記も参考にしてみてください。
レーシックは何年もつ?寿命と再手術・ICLとの比較を徹底解説
ドライアイと異物感の関係
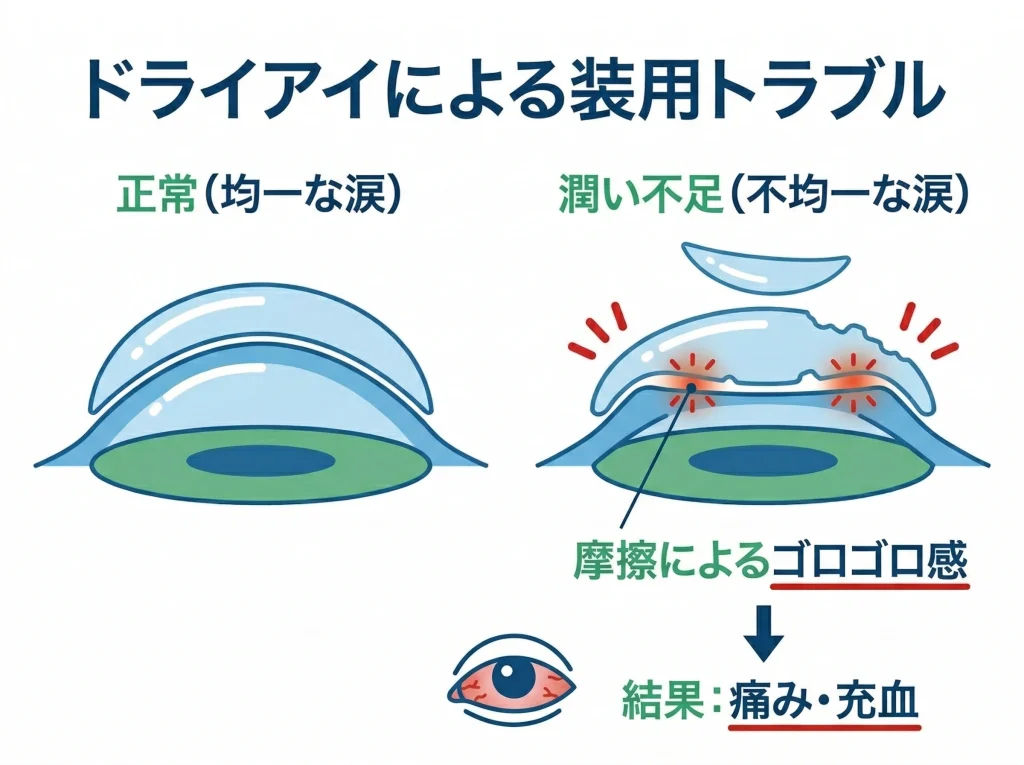
レーシック後は、術後しばらく乾きやすい状態になりやすいです。
涙の量や質が落ちると、コンタクトが水分を奪いやすくなり、ゴロゴロ・しみる・痛いにつながります。
乾きの正体は、涙が減るだけじゃなく、涙の膜が安定しないことでも起きます。
涙は油層・水層・ムチン層のバランスで成り立っているので、どこかが崩れると一気に乾きやすくなります。
レーシック後は角膜の知覚が一時的に落ちやすく、瞬きが減って乾きが進むケースもあります。
乾いた状態でレンズをつけると、レンズと角膜の摩擦が増えて、異物感が強く出やすいです。
さらに、乾燥で涙の膜が不安定になると、瞬きのたびに光が乱れて見えることもあります。
数値の視力がそこそこ出ていても、本人はかすむ、白っぽい、疲れると感じやすいので、装用感だけじゃなく見え方も含めて評価するのが大事です。
乾きが強い人ほど、1日使い捨てやシリコーンハイドロゲルなど、素材と交換頻度の影響も受けやすいです。
ただ、どれが合うかは目の状態次第なので、流行りの素材を選べば解決という単純な話ではないです。
生活面だと、エアコン直撃、PCの見続け、コンタクトの長時間装用が乾きを底上げしやすいです。
だから私は、レンズを変える前に「乾く条件」を切り分けるのがおすすめです。
たとえば、装用時間を短くしても痛いのか、点眼で楽になるのか、メガネだと夕方のかすみが減るのか、を見ます。
この切り分けができると、ドライアイ対策を厚くするべきか、レンズ設計を変えるべきかが見えてきます。
なお、レーシック後の乾きや見え方の症状については、米国食品医薬品局(FDA)が公開している調査でも触れられています。
(出典:米国食品医薬品局(FDA)「LASIK Quality of Life Collaboration Project」)
コンタクト再開の目安(一般的なイメージ)
| 術後の時期 | 考え方 | 注意点 |
|---|---|---|
| 〜1週間 | 原則として装用は避ける | 感染・刺激のリスクを最小化 |
| 1週間〜1か月 | 医師の判断が前提 | 乾燥や違和感が強く出やすい |
| 1〜3か月 | 状態が落ち着けば検討 | 度数だけでなくフィッティング重視 |
| 3か月以降 | 必要に応じて処方で調整 | 形状解析・特殊レンズの選択肢も |
※あくまで一般的な目安です。回復には個人差があるため、装用再開時期は必ず主治医の指示に従ってください。
乾きが強い日の現実的な工夫
- 装用時間を短くして目を休ませる
- 室内の風向きを変えて直撃を避ける
- PC作業は意識して瞬きを増やす
- 点眼やケアは医師の方針に合わせる
高次収差とカラコン注意
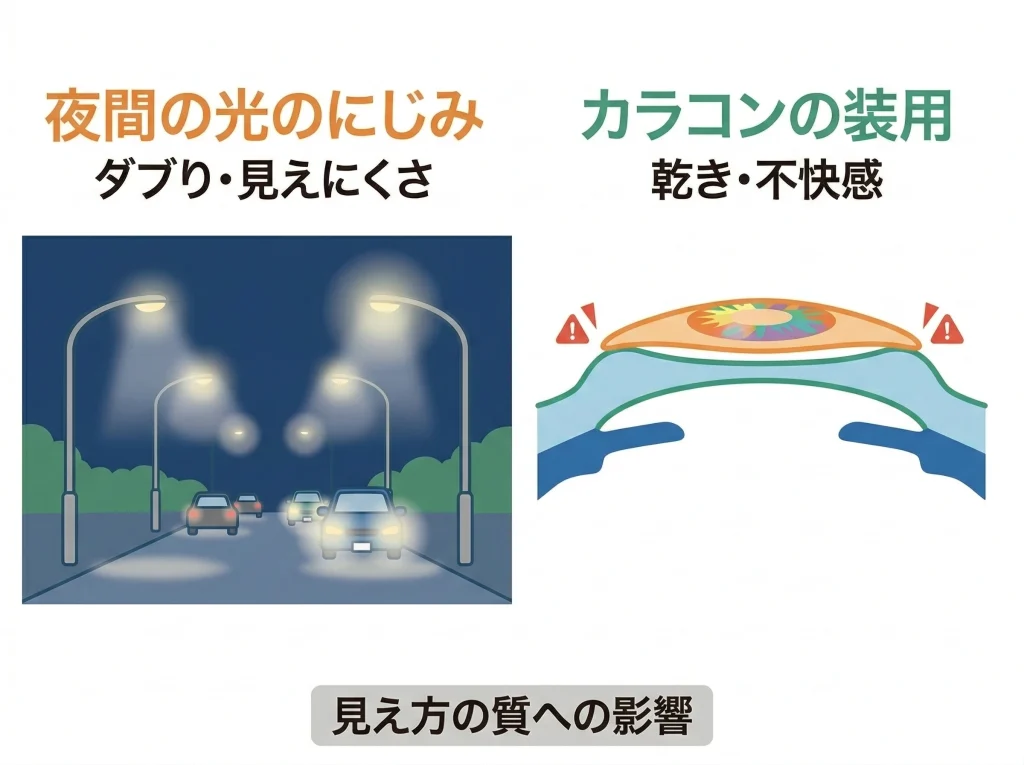
レーシック後は、角膜の形の質が変わることで高次収差(にじみ・まぶしさ・ダブりの原因になる細かなゆがみ)が目立つことがあります。
夜間のライトがにじむ、コントラストが落ちる、という悩みはここが絡んでいることが多いです。
高次収差は、通常の視力検査の数字だけだと見逃されやすいです。
視力は1.0でも、実生活では見えにくいというギャップが起きやすいのがこの領域です。
瞳孔が暗所で大きくなるタイプだと、夜に症状が強く出やすいです。
この状態でフィットが不安定なコンタクトをつけると、レンズ下の涙がムラになり、見え方がさらにブレます。
ソフトレンズは角膜の不規則さを完全には打ち消しにくいので、見え方の質が上がりきらないことがあります。
一方でハードレンズや強膜レンズは、涙の層で角膜の凹凸をならして見え方を改善できるケースがあります。
だから、レーシック後で見え方の質に悩む人ほど、レンズの種類を変える価値が出やすいです。
そしてカラコンは、製品によって厚みや着色部の設計が違うので、乾きやすい目だと影響が出やすいです。
とくに、長時間装用や、乾いた状態での装用は、ゴロゴロや充血を増やしやすいです。
また、カラコンは度数を上げたくなる場面が多いのですが、度数を優先しすぎるとフィットが後回しになりやすいです。
だから私は、カラコンを使いたい場合ほど、まず通常レンズで安定する条件を作るのが先かなと思います。
安定した状態が作れたら、医師に相談しつつ、装用時間やケアの設計を守る形で選ぶのが安全です。
カラコンは使えるケースもありますが、術後の状態が安定してから、眼科で許可を取ったうえで選ぶのが基本です。赤み・痛み・かすみが出たら使用を中止し、受診を優先してください。
レーシック後コンタクトができない事への対策

対策は合うレンズを探すだけじゃなく、まず目の状態を正確に把握して、合う可能性が高いルートに乗るのがコツです。
ここでは検査→レンズ→手術の順で、現実的な選択肢を並べます。
トポグラフィー・OCT検査

レーシック後のコンタクト調整で強い味方になるのが、角膜トポグラフィーと前眼部OCTです。
トポグラフィーは角膜表面のカーブや段差を見える化し、OCTは角膜の厚みや層構造を確認しやすい検査です。
この2つがあると、なぜソフトがズレるのか、ハードが痛い理由はどこか、特殊レンズが向くかを感覚ではなく形で判断しやすくなります。
レーシック後は角膜中心が平坦で周辺が急という特徴が出やすいので、通常の曲率計の情報だけでは足りないことがあります。
トポグラフィーは、中心から周辺までのカーブ変化を広く見られるので、フィットのズレの説明がつきやすいです。
OCTは、フラップの状態や角膜の厚み、表面の状態を把握する助けになります。
コンタクトが痛いときに、単に合わないのか、角膜表面が荒れているのか、そういう切り分けにも役立ちます。
さらに可能なら、高次収差測定や涙の評価(涙液の安定性やマイボーム腺の状態)も一緒に見てもらえると強いです。
検査結果を見たうえで、ソフトを微調整するのか、ハードに寄せるのか、強膜レンズを検討するのか、判断がしやすくなります。
ここを飛ばして場当たりでレンズを買い替えると、当たり外れの運ゲーになってしまいがちです。
あなたとしても、何が理由で合わないのかが分かると、我慢するべきところと変えるべきところが見えてきます。
私は、この検査フェーズを一回やり切るのが、結局いちばん近道だと思っています。
装用できないという悩みは、気合いでは解決しないので、データで攻めたほうが勝ちやすいです。
受診前にまとめておくとスムーズなメモ
- 痛い・ゴロゴロするタイミング(朝/夕方/エアコン下など)
- ぼやける条件(夜間運転、PC作業、乾いたとき)
- 使ったレンズの種類(ソフト/ハード/カラコン、BC、装用時間)
- 点眼の種類と回数
検査結果で出やすい用語のざっくり解釈
- オブレート:中心が平たくなりやすい形
- 不正乱視:角膜のゆがみが不規則な状態
- 高次収差:にじみやダブりの原因になりやすいゆがみ
- 涙液不安定:乾きやすさと見え方の揺れに関係
検査ができる眼科や、屈折矯正手術後の相談に慣れている施設だと、レンズ選びの試行錯誤が短くなりやすいです。
リバースジオメトリHCL
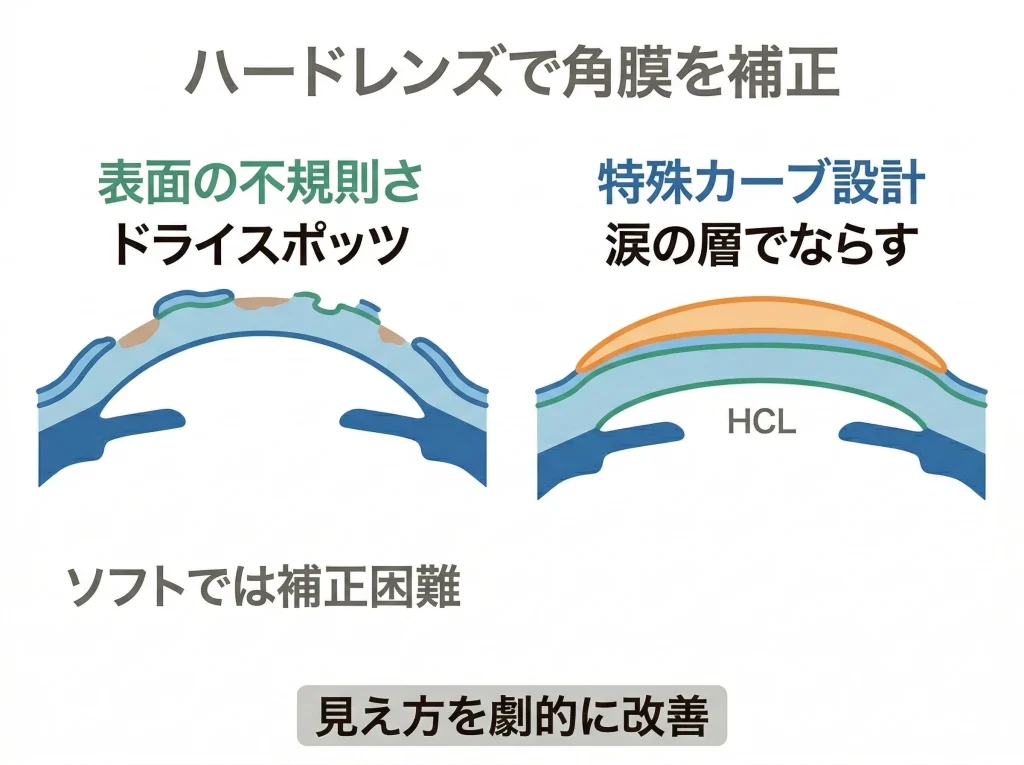
レーシック後の角膜形状に合わせやすいハードレンズとして、リバースジオメトリ設計のHCL(ハードコンタクト)が選択肢になります。
中心部の形を術後の角膜に合わせる発想なので、通常のハードよりフィットが安定しやすいケースがあります。
ハードの強みは、レンズと角膜の間にできる涙の層で、表面の不規則さをならして見え方を改善できる点です。
ソフトだと改善しにくい、にじみやダブりが軽くなる人もいます。
一方で、ハードは角膜の上にレンズが直接乗るぶん、フィッティングが少しズレるだけで痛みが出やすいのが難点です。
だからこそ、トライアルレンズを使いながら、涙の交換やレンズの動きまで見て調整できる施設で試すのが現実的です。
リバースジオメトリは名前の通り、通常とは逆方向のカーブ設計が入るので、合わせ方にも経験が必要です。
合うときは、レンズの位置が落ち着いて、視力も安定しやすいです。
合わないときは、縁の当たりが強くなったり、逆に動きすぎたりして違和感が続きます。
ここで「我慢すれば慣れる」は危険なことがあるので、必ずフィットの再評価をしてもらってください。
装用開始直後は、涙の状態が整っていないと痛みが出やすいので、点眼や装用時間の段階調整も大事です。
また、乾きやすい人ほど、ハードの汚れやくもりが視界に直結しやすいです。
だからケア方法は自己流にせず、指示通りに整えるほうが結果が出やすいです。
このへんは地味ですが、結局ここが安定の分かれ道になります。
ハードに慣れるまでの期間は個人差があります。最初から長時間つけず、医師の指示のもとで段階的に装用時間を伸ばすほうがトラブルが減ります。
スクレラルレンズ強膜支持
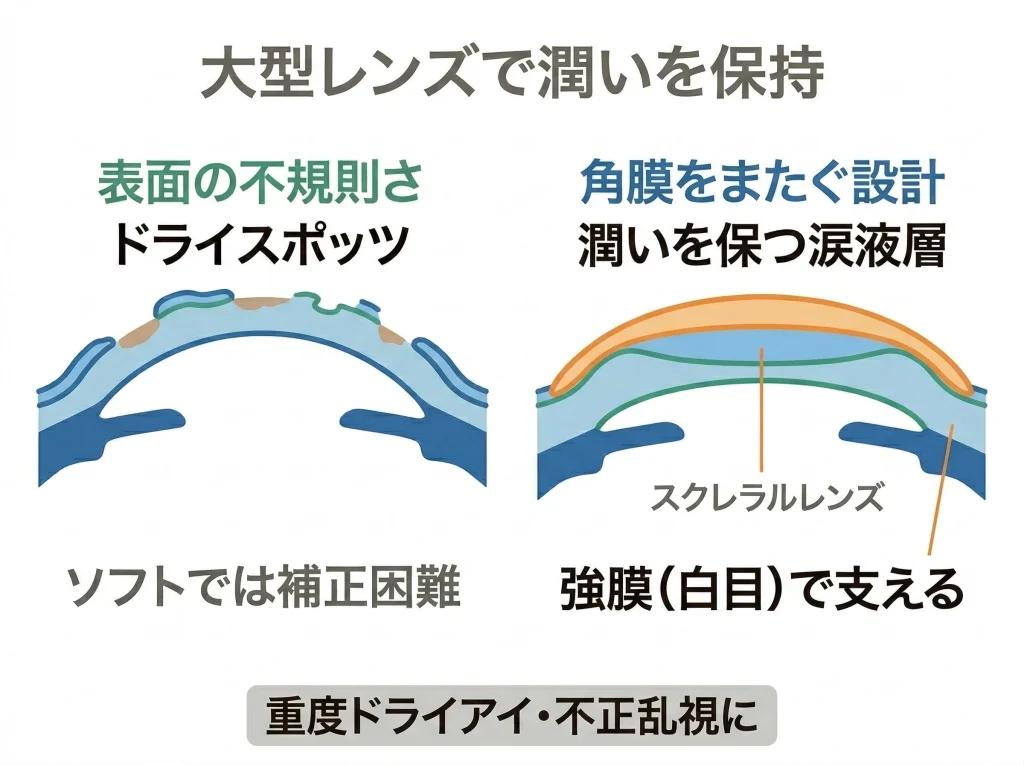
ソフトもハードもつらい、乾燥が強い、不正乱視っぽいブレが強い…という場合に、強膜レンズ(スクレラルレンズ)がハマることがあります。
これは角膜に触れにくく、白目側(強膜)で支える大きめのレンズで、レンズの内側に涙を満たして装用します。
角膜に直接当たりにくい設計なので、角膜表面がデリケートな人ほど楽に感じやすいです。
涙の層がレンズ内に保たれるので、乾きが強い人でも「痛みが出にくい」方向に寄せられることがあります。
見え方の面でも、角膜のゆがみを涙の層でならせるので、ソフトよりクリアに感じるケースがあります。
スポーツ時の安定性が高いのも特徴で、ズレや脱落が少ない設計です。
一方で、装用には生理食塩水を満たして入れるなど、手順に慣れが必要です。
途中でくもる感じが出る人もいて、その場合は涙の入れ替えや洗浄の工夫が必要になることがあります。
また、直径が大きいぶん、フィッティングの調整項目が多く、作成までに時間がかかることもあります。
だから最初は「すぐ完成品が出る」というより、試して合わせていく感覚が近いです。
費用は自由診療になることが多いので、金額はあくまで目安として捉えて、必ず医療機関で確認してください。
定期検査やレンズ寿命も含めて、長期でどう付き合うかを最初に聞いておくと安心です。
合う人にとっては、生活のストレスが一気に減る可能性がある選択肢です。
だから、ソフトで詰んだ感じがあるなら、早めに相談してみる価値はあるかなと思います。
一方で、着脱に慣れが必要だったり、ケアの手順が増えることがあります。費用は自由診療になることが多いので、料金や通院頻度は必ず医療機関で確認してください。
強膜レンズでよく出る相談の整理
| よくある悩み | 起きやすい理由 | 対処の方向性 |
|---|---|---|
| 入れるのが難しい | 直径が大きい | 器具や手順の練習 |
| 途中でくもる | 涙や汚れの影響 | 入れ替えや洗浄 |
| 異物感が残る | 縁の当たり | フィット再調整 |
| 乾きは減ったが疲れる | 長時間装用 | 休憩と装用設計 |
ICLとタッチアップ再手術
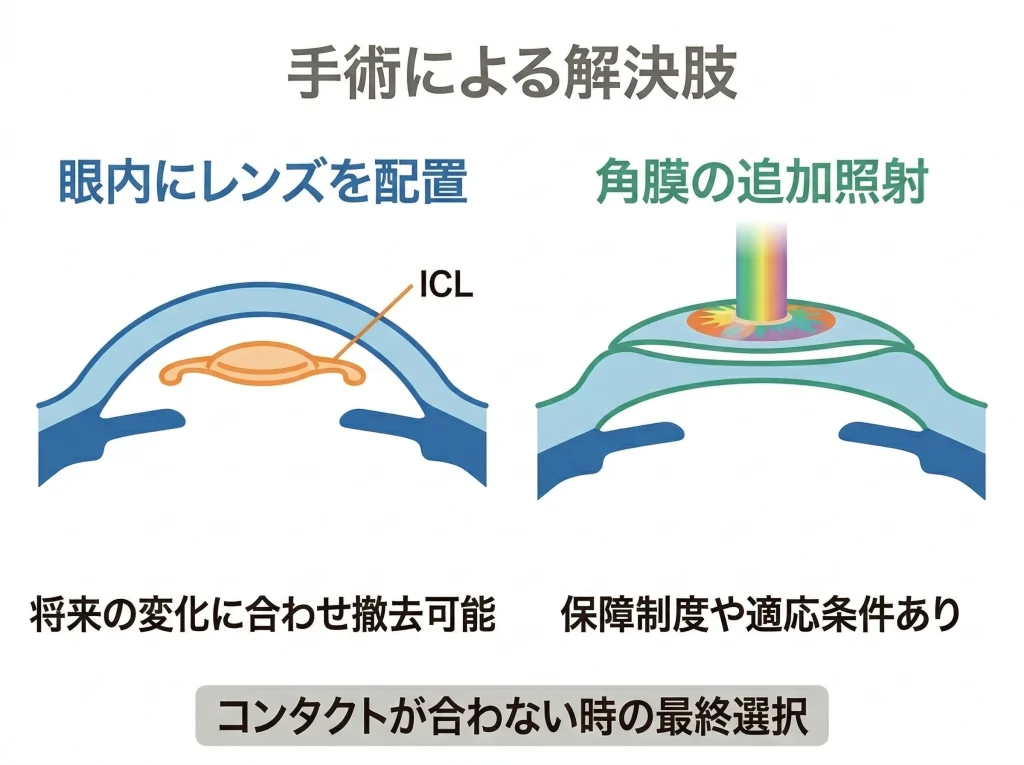
どうしてもコンタクトが合わない、あるいは再び裸眼中心に戻したい場合、追加矯正(タッチアップ)やICLが検討対象になります。
ただし、ここは適応条件とリスクを丁寧に見たうえで決める分野です。
まず、タッチアップは角膜を追加で削る可能性があるので、角膜の厚みや形の安定が重要になります。
視力戻りの度数が小さい場合でも、角膜条件が厳しいと適応にならないことがあります。
また、乾きが強い人は、追加の処置で症状が悪化する可能性も考えたいです。
一方で、条件が良ければ、短期間で裸眼を戻せる可能性があるのも事実です。
ICLは角膜を削らず、眼の中にレンズを入れて矯正する方法なので、角膜をこれ以上いじりたくない人には方向性が合いやすいです。
ただし、手術である以上、術前検査と術後フォローが重要で、向き不向きがあります。
たとえば、眼内のスペースや角膜内皮の状態など、チェック項目は多いです。
ここで大事なのは、今の悩みが「見え方の質」なのか「乾き」なのか「フィット」なのかで、最適解が変わることです。
見え方の質が主因なら、強膜レンズで劇的に改善する人もいます。
乾きが主因なら、手術より先にドライアイの治療設計を組むほうが楽になるケースもあります。
逆に、仕事や生活上どうしても裸眼中心に戻したいなら、手術を含めて検討する価値が出ます。
私は、いきなり手術に飛ばずに、検査→特殊レンズ→それでも厳しいなら手術、の順番が納得感が高いと思います。
この順番だと、たとえ手術に進むとしても「やり切ったうえで決めた」状態になるので後悔しにくいです。
タッチアップ(追加照射)
角膜に十分な厚みが残っていて、形状が安定しているなど、条件が揃う場合に限って検討されます。
追加で角膜を削ることになるため、乾燥の悪化や角膜の強度低下など、デメリットも一緒に理解しておく必要があります。
保障制度があるクリニックもありますが、条件や期間は施設ごとに違うので、必ず確認が必要です。
また、度数が安定していない段階で焦って追加矯正すると、狙いがズレてしまうこともあります。
だからこそ、屈折が落ち着いているか、角膜形状が安定しているかを丁寧に確認してから進めます。
ICL(眼内コンタクトレンズ)
ICLは角膜を削らず、眼内にレンズを入れて矯正する方法です。
レーシック後で角膜追加切除が不安な場合でも、条件が合えば選択肢になります。
将来の変化に合わせて取り出し・交換ができる点がメリットとして語られることもあります。
ただし、手術である以上、感染や炎症などの一般的な手術リスクはゼロにはできません。
また、老眼が進む年代では、遠方だけを完璧にすると手元がつらくなるなど、設計の考え方も大事です。
だから、ICLを考えるときは、今だけじゃなく数年後の見え方まで一緒に相談するのがいいです。
選択肢の比較(一般的な目安)
| 選択肢 | 向きやすいケース | 注意点 |
|---|---|---|
| メガネ | まず安全に見え方を安定させたい | 度数変化がある時期のつなぎにも有効 |
| 特殊コンタクト | 装用感と見え方の両立を狙う | 施設選び・フィッティングが重要 |
| タッチアップ | 角膜条件が良く、再矯正が可能 | 追加切除のリスクを理解する |
| ICL | 角膜をこれ以上削りたくない | 適応検査・術後管理が必須 |
※費用や適応は医療機関・術式で変わります。必ず最新情報は各クリニックの公式サイトで確認し、最終判断は専門医に相談してください。
【まとめ】レーシック後コンタクトができない

レーシック後にコンタクトできないときは、度数よりも先に角膜形状(オブレート化)とドライアイ、そして見え方の質(高次収差)を疑うのが近道です。
合わないのに無理して使うと、角膜表面のダメージや炎症につながることがあるので、我慢で突破しないほうがいいです。
私のおすすめの進め方は、まず眼科でトポグラフィーやOCTを含む評価をして、原因をデータで把握することです。
そのうえで、ソフトの微調整でいけるのか、リバースジオメトリHCLや強膜レンズのような特殊設計に寄せるのかを決めます。
見え方の質が課題なら、涙の層でならせるレンズが効くことがあります。
乾きが課題なら、レンズの種類だけでなく、生活環境やケア設計もセットで見直すほうが結果が出やすいです。
それでも難しい場合に、タッチアップやICLを含めて手術としての解決を検討すると、順番として納得感が高いです。
手術は早い解決になりうる一方で、適応条件とリスクがあるので、焦らず検査と相談を重ねて決めるのが安心です。
今の悩みを言語化して、どの条件でつらいのかを整理できるだけでも、受診時の精度が上がります。
この記事をきっかけに、あなたの目の状態に合ったルートが見つかるといいなと思います。
この記事は一般的な情報です。症状や適応には個人差があります。痛み・充血・急な視力低下がある場合は放置せず受診し、費用や術式の最新情報は必ず各クリニックの公式サイトをご確認ください。最終的な判断は眼科専門医にご相談ください。