レーシックを考え始めると、できない度数はどこからなのか、視力0.01でも受けられるのか、強度近視や乱視、遠視でも大丈夫なのか、と不安が一気に増えやすいです。
実際は、近視・遠視・乱視の数字だけで決まるわけではなく、角膜厚や角膜の形、ドライアイの程度、年齢、見え方の質まで含めて判断されます。
この記事では、レーシックができない度数の考え方を軸に、視力0.01の見方、乱視や遠視の上限、角膜厚の基準、そしてICL・SMILE・PRKまで、迷いやすいポイントをまとめて整理します。
数値はあくまで一般的な目安です。
正確な情報は公式サイトをご確認ください。
最終的な判断は専門家にご相談ください。
記事のポイント
- レーシックが難しくなりやすい度数の目安
- 角膜厚とPTAをどう見ればいいか
- 度数以外で見送りになりやすい条件
- ICL・SMILE・PRKの選び分けの考え方
レーシックができない度数の基準

ここでは、まず数値の境目を整理します。
大事なのは、裸眼視力の数字だけで判断しないことです。
実際の適応判断では、屈折度数、角膜形状、角膜厚、涙の状態、瞳孔径まで含めて見ていきます。
レーシックは角膜を削る手術なので、同じ-6.00Dでも、角膜に余裕がある人と薄めの人では結論が変わります。
この違いを知らないままカウンセリングに行くと、ネットで見た数字と説明内容がズレて感じやすいです。
先に全体像をつかんでおくと、医師の説明もかなり理解しやすくなりますよ。
強度近視の適応外ライン
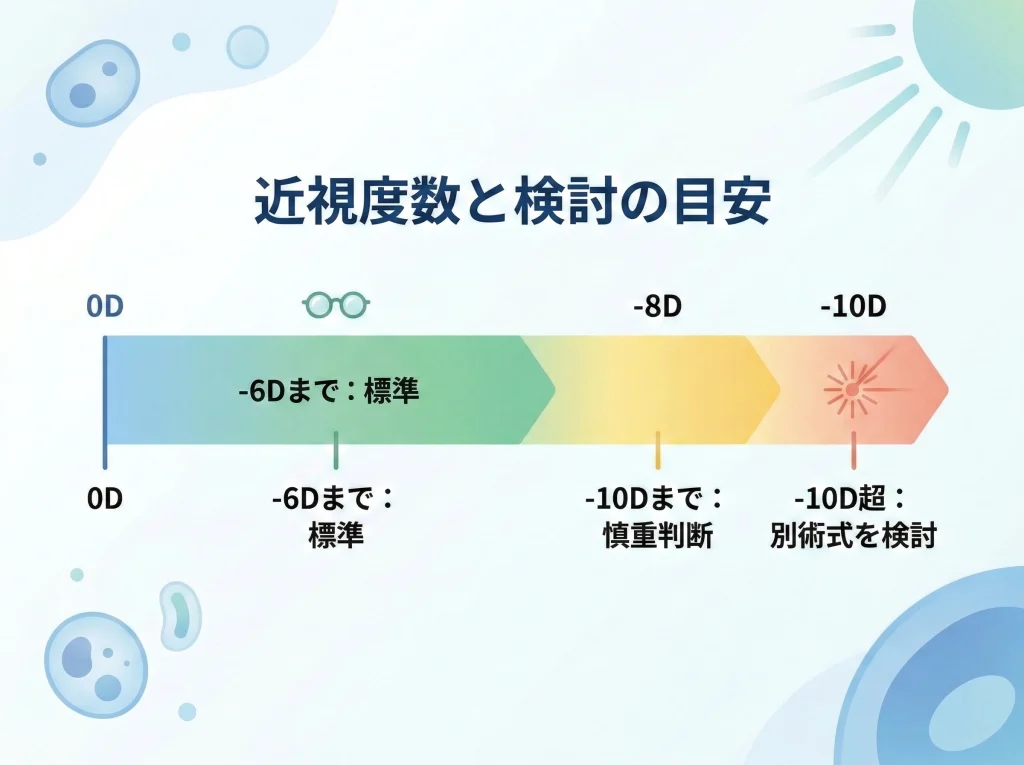
レーシックの可否を考えるとき、最初に確認したいのは裸眼視力ではなく屈折度数です。
一般的な目安としては、近視矯正は原則6Dまで、条件を厳しく確認したうえで10Dまでが検討範囲として扱われることがあります。
(出典:日本眼科学会『屈折矯正手術のガイドライン(第8版)』)
ここで言う6Dや10Dは、どの施設でも必ず同じ結論になる絶対ラインというより、角膜の安全性を考えるときの大きな目安です。
私がとくに強調したいのは、-6.00Dを超えたあたりから、単に削れるかどうかだけでなく、削ったあとにどれだけ角膜の安定性を保てるか、そして術後の見え方の質をどれだけ維持できるかまでセットで考える必要があるという点です。
強度近視では切削量が増えやすく、角膜の構造的な余裕が減るだけでなく、近視戻りや夜間の見えにくさが問題になりやすいです。
そのため、数字だけ見ると適応範囲に見えても、実際の説明では「受けられなくはないが積極的には勧めにくい」という結論になることもあります。
度数の数字だけで判断しにくい理由
同じ-7.00Dでも、角膜が厚くて形が整っている人と、角膜が薄めで乱視成分も強い人では、必要な切削量も術後の安定性も変わります。
さらに、仕事で夜間運転が多い人、細かいコントラストが重要な職種の人、スポーツをよくする人では、術後に気になりやすいポイントも違ってきます。
つまり、強度近視の適応外ラインは単純な数字の壁というより、数字と角膜条件と生活条件が重なったときに見えてくる現実的な限界と考えるほうがわかりやすいです。
視力回復手術を初めて検討する段階では、どうしても「何Dまでいけるのか」という一点に目が向きやすいです。
ただ、実際に満足度を左右するのは、受けられるかどうかよりも、受けたあとに無理のない設計になっているかどうかです。
| 近視度数の目安 | 考え方 | 見ておきたい点 |
|---|---|---|
| -3.00D未満 | 比較的検討しやすい帯 | 角膜厚、ドライアイ、度数安定 |
| -3.00D〜-6.00D | 標準的な検討帯 | 角膜形状と残存角膜厚の確認が重要 |
| -6.00D超〜-10.00D | 慎重判断になりやすい帯 | PTA、近視戻り、見え方の質も要確認 |
| -10.00D超 | レーザー矯正はかなり難しい | ICLなど別術式の検討が中心 |
この表は一般的な整理です。
実際には、同じ-7.00Dでも角膜がしっかりしている人と薄い人では結論が変わりますし、強度近視ほど術後の近視化も気にして見ていく必要があります。
強度近視でレーシックを希望しているなら、受けられるかではなく、受ける合理性があるかまで含めて考えるのが大事かなと思います。
まず押さえたいのは、レーシックができない度数は「度数だけの一発判定」ではないという点です。原則6D、条件付きで10Dという考え方はありますが、実際の結論は角膜側の条件や術後の見え方まで含めて決まります。
乱視と遠視の矯正上限

近視だけでなく、遠視や乱視にも一般的な上限があります。
遠視や乱視も、数字だけ見ればレーザーで矯正できそうに感じますが、角膜のどの場所をどう変えるかという設計が近視とは少し違うため、見え方の安定性まで含めると慎重に考える必要があります。
とくに遠視矯正は角膜の中心ではなく周辺部の処理が関わりやすく、術後の光学的な変化が読みにくいことがあります。
乱視も同じで、単純な正乱視なら比較的計画しやすい一方で、乱視軸が不安定だったり、不正乱視の要素があったりすると、術後の見え方が数字通りきれいに整わないことがあります。
あなたが乱視中心で悩んでいるなら、まず知っておきたいのは、乱視には眼鏡で整えやすい乱視と、角膜のゆがみが絡んで整えにくい乱視があることです。
後者では、単純に度数を削る発想だけでは足りません。
角膜形状解析で、どの程度規則的なゆがみなのかを確認する必要があります。
遠視・乱視で見落としやすいポイント
近視の人は「度数が強すぎると削る量が増える」というイメージを持ちやすいですが、遠視や乱視はそれに加えて、術後の見え方の質が揺れやすいことも考えたいところです。
たとえば、昼間は問題なく感じても、夜になるとにじみや違和感が出ることがあります。
これは瞳孔が開いたときの光の入り方や、角膜の移行部の影響が関係してきます。
乱視が強い人ほど、矯正後の軸ズレや不正な見え方への不安も出やすいです。
そのため、施設によっては「数字だけなら適応範囲内だけれど、満足度を考えると別術式のほうがいいかもしれません」という提案になることがあります。
この説明は後ろ向きではなく、むしろ現実的な提案です。
手術は受けられても、見え方の質に不満が出れば、あなたの生活満足度は上がりにくいからです。
遠視や乱視の矯正上限を見るときは、単に「何Dまで可能か」ではなく、その矯正で見え方の質まで保てそうかを必ずセットで確認してください。
この視点があるだけで、カウンセリングで聞くべき質問もかなり変わってきます。
乱視や遠視では、数字が範囲内でも安心とは限りません。角膜形状が規則的か、夜間の見え方に無理が出ないか、術後の満足度まで想定して判断することが大切です。
適応外になる角膜厚
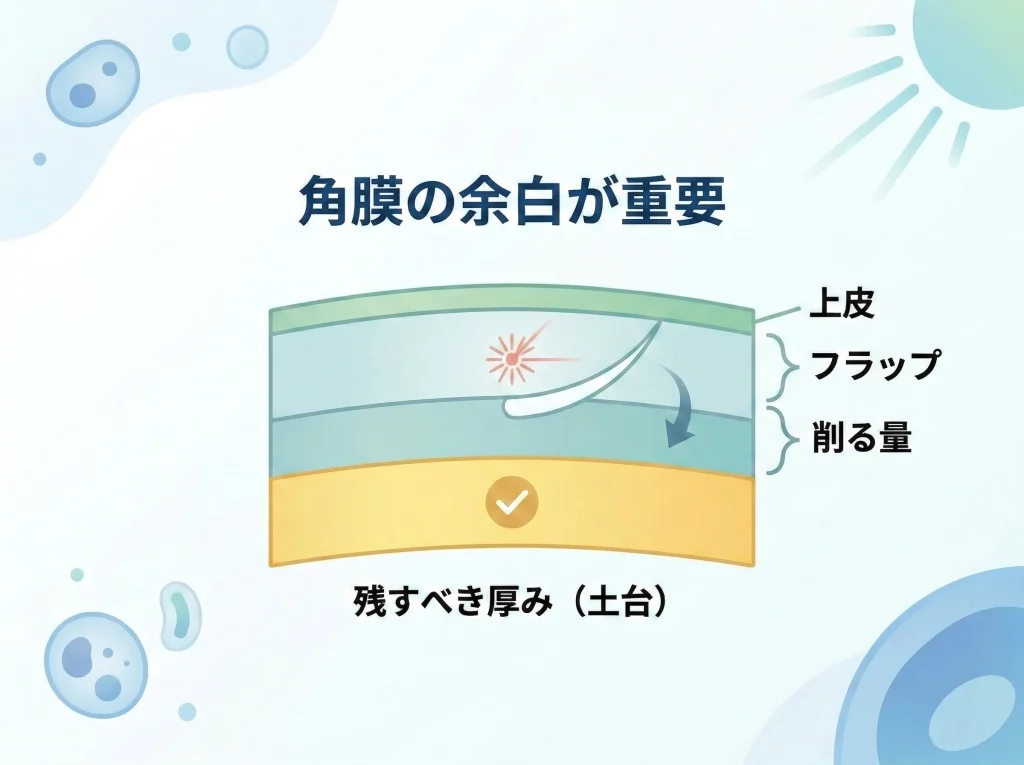
レーシックは、角膜にフラップを作ってから内部をレーザーで削る手術です。
そのため、もともとの角膜が薄いと、度数がそれほど強くなくても見送りになることがあります。
ここで大事なのは、角膜厚は単なる数字ではなく、手術後に角膜がどれだけ安全に形を保てるかを考えるための土台だということです。
手術前の角膜厚が十分でも、フラップ作成と切削を合計したあとに残る角膜実質が少なすぎると、術後に角膜の安定性が落ちるおそれがあります。
逆に、軽度近視でも角膜がかなり薄ければ、見送りや別術式の提案になることは普通にあります。
だからこそ、私は「近視がそこまで強くないから受けられるはず」と考えすぎないほうがいいと思います。
レーシックは度数の問題であると同時に、角膜の余白の問題でもあるからです。
角膜厚を見るときの基本
角膜厚でよく話題になるのは、術前の中心角膜厚、フラップの厚み、レーザーの切削深さ、そして術後に残る残存角膜実質層です。
このうち、患者側から見てわかりにくいのが「フラップを作るだけでも角膜に影響がある」という点です。
レーザーで削る量だけを気にしていると、実際の組織変化を少なく見積もってしまいます。
また、切削深さは度数だけでなく、どの範囲まできれいに見える設計にするかという光学域でも変わります。
夜間の見え方を意識して光学域を広めに設計すると、そのぶん切削量が増えやすくなります。
つまり、見え方の質を上げようとすると角膜負担が増え、角膜負担を抑えようとすると見え方の質で妥協が必要になることがあるわけです。
ここが、強度近視の判断が難しくなる理由のひとつです。
| 確認項目 | 見たいポイント | 判断への影響 |
|---|---|---|
| 中心角膜厚 | もともとの厚みが十分か | 薄いと早い段階で慎重判断になりやすい |
| フラップ厚 | 作成後に残る実質がどのくらいか | 予定より厚くなると安全域が縮みやすい |
| 切削深さ | 度数と光学径からどれだけ削るか | 強度近視や広い光学域で増えやすい |
| 残存角膜実質層 | 術後の構造安定性を保てそうか | 少なすぎると見送りや別術式を検討 |
切削深さは概算ではムネリン式で考えられ、矯正度数が強いほど、また光学域が広いほど深くなります。
実際の切削量は機種や設計で変わるため、ここも検査での個別計算が前提です。
施設によって安全域の考え方に少し差があるのは事実ですが、その差があるからこそ、一度の説明で結論を急がず、残存角膜実質層や角膜形状も含めた説明を受けることが大切です。
薄い角膜でも、レーシックが難しいだけで視力回復手術が全部だめというわけではありません。
ICLやPRKのように、角膜条件に合わせて考えやすい選択肢が出てくることもあります。
角膜厚の基準は施設ごとに少し幅があります。だからこそ、「薄いから無理」と早く決めすぎず、角膜形状解析と残存角膜実質層の計算まで受けてから判断するのが大切です。
PTAと残存角膜厚の基準
最近は角膜厚そのものだけでなく、PTAもかなり重視されます。
PTAは、手術で変化を受ける組織の割合をみる指標で、PTA=(フラップ厚+切削深さ)÷術前中心角膜厚で表されます。
この数式だけ見ると難しく感じるかもしれませんが、意味はシンプルです。
もともとの角膜のうち、どれだけの割合を手術で変えるのかを見る指標です。
同じ残存角膜実質層でも、術前角膜厚が違えば、手術全体としての負荷の見え方は変わります。
そのため、残存角膜実質層だけを見て安心するより、PTAまで含めて確認したほうが、実際のリスク感覚に近づきやすいです。
強度近視の人ほどこの指標が大事になりやすいのは、切削深さが増えやすく、フラップ厚との合計が大きくなるからです。
PTAが重要になる場面
PTAは、見た目の角膜形状がそれほど悪くなくても、手術設計として無理があるケースをあぶり出しやすい指標です。
たとえば、角膜厚が平均的に見えても、度数が強くて光学域も広めに取りたい場合、思った以上にPTAが上がることがあります。
こういうケースでは、患者側は「角膜厚が普通なら大丈夫では」と思いやすいです。
でも、実際には角膜全体に対する変化率が大きくなり、術後安定性の面で積極的に勧めにくいことがあります。
この説明を受けたときにがっかりする人もいますが、私はむしろ丁寧な判断だと思います。
受けられることより、長く安定して見えることのほうが大事だからです。
また、残存角膜実質層にもよく使われる安全目安がありますが、これも絶対ではありません。
250µm以上という考え方はよく見かけますが、それだけで安全が保証されるわけではなく、より余裕を持った設計を優先する施設もあります。
つまり、PTAと残存角膜厚は、どちらか一方だけ見ればいいものではないということです。
両方を合わせて見て初めて、角膜にどれくらいの負担がかかるかが見えやすくなります。
カウンセリングでは、「術後にどれだけ残るか」だけでなく、「PTAはどれくらいか」も聞いてみると、説明の質がかなり上がりますよ。
同じ-6.50Dでも、角膜が厚い人と薄い人ではPTAが変わります。つまり、度数の数字だけを見て「受けられる」「受けられない」と決めるのは早いということです。安全性は、角膜の余白と手術設計のバランスで決まります。
視力0.01と度数の見方
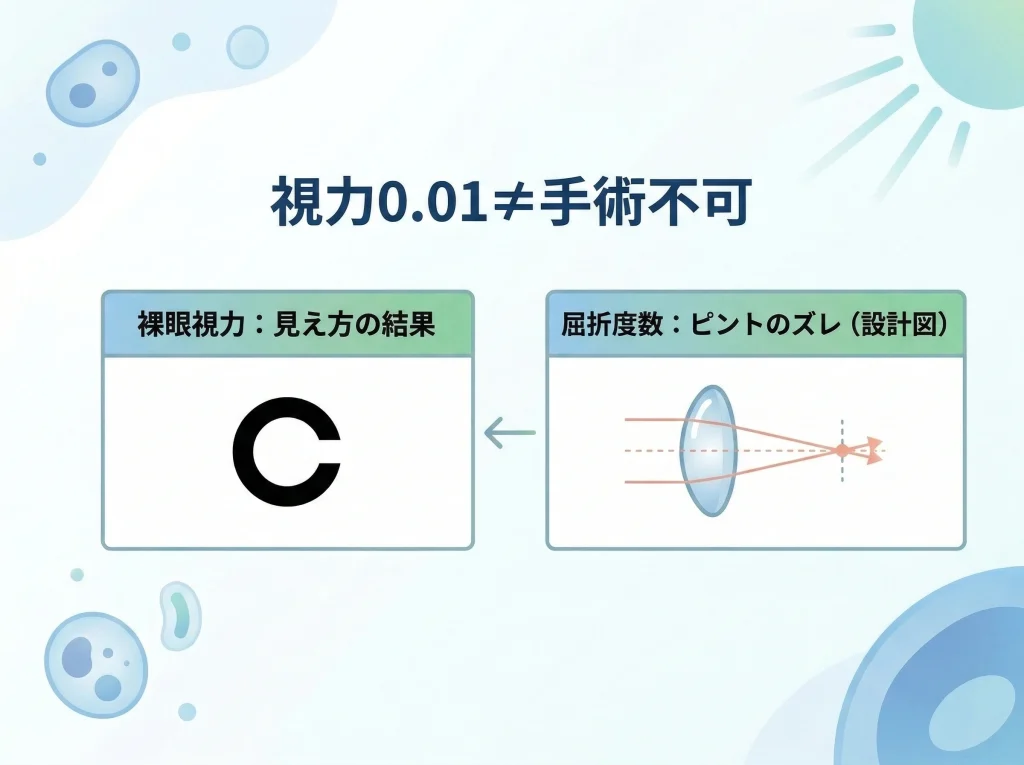
視力0.01という数字だけでは、レーシックの適応は決められません。
裸眼視力は見え方の結果であって、手術計画に直結するのは屈折度数です。
この点は、視力回復手術を初めて考える人ほど誤解しやすいところです。
視力表で0.01と言われると、とても強い近視でレーシックは無理なのではと感じやすいです。
でも実際は、同じ0.01でも近視の度数、乱視の混じり方、調節の影響で中身が違います。
つまり、0.01という小数だけでは、どれだけ削る必要があるかも、どの術式が向いているかも決められません。
ここを正しく理解しておくだけで、必要以上に不安にならずに済みます。
裸眼視力と屈折度数の違い
裸眼視力は、どれだけ小さいものを見分けられるかという結果の数字です。
一方で屈折度数は、ピントがどれだけズレているかを示す設計の数字です。
手術では角膜の形を変えてピント位置を整えるので、必要なのは後者です。
たとえば、視力0.01でも-5.50D程度の人もいれば、-9.00D近い人もいます。
さらに乱視が強いと、見えにくさの体感は同じでも、必要な矯正量は変わります。
だから、健康診断や日常の見え方の印象だけでは、レーシックの適応を予想しきれません。
実際の適応検査では、自覚・他覚・散瞳下での屈折検査、角膜厚測定、角膜形状解析、瞳孔径の確認などを組み合わせて判断します。
この流れを知っておくと、「なぜこんなに検査項目が多いのか」が腑に落ちやすいと思います。
また、視力0.01の人は、強度近視や乱視が絡んでいることも多いので、レーシックよりICLが向いているケースも少なくありません。
ここで大切なのは、レーシック向きかどうかだけで落ち込まないことです。
視力回復の選択肢はひとつではありません。
まずは「私は何Dなのか」「乱視はどのくらいあるのか」「角膜はどれくらい厚いのか」を把握することがスタートです。
見え方の数字だけで一喜一憂せず、検査で出る設計の数字を見るようにすると、判断がかなり整理されます。
視力0.01は不安になりやすい数字ですが、手術の可否は視力の小数ではなく屈折度数と角膜条件で決まります。ここを取り違えないだけでも、判断がかなりクリアになります。
レーシックができない度数の代替策

ここからは、度数以外で見送りになる条件と、レーシック以外の選択肢を整理します。
レーシックが難しいと言われても、それで視力矯正の道が閉じるわけではありません。
今はICL、SMILE、PRKといった代替手段もあります。
大事なのは、レーシックを基準にして他を妥協案と見るのではなく、自分の目に合う術式を探すという順番で考えることです。
この発想に切り替わると、適応外という言葉の重さがかなり変わってきます。
「無理だった」ではなく、「別のほうが合っているかもしれない」に変わるからです。
円錐角膜と不正乱視の注意
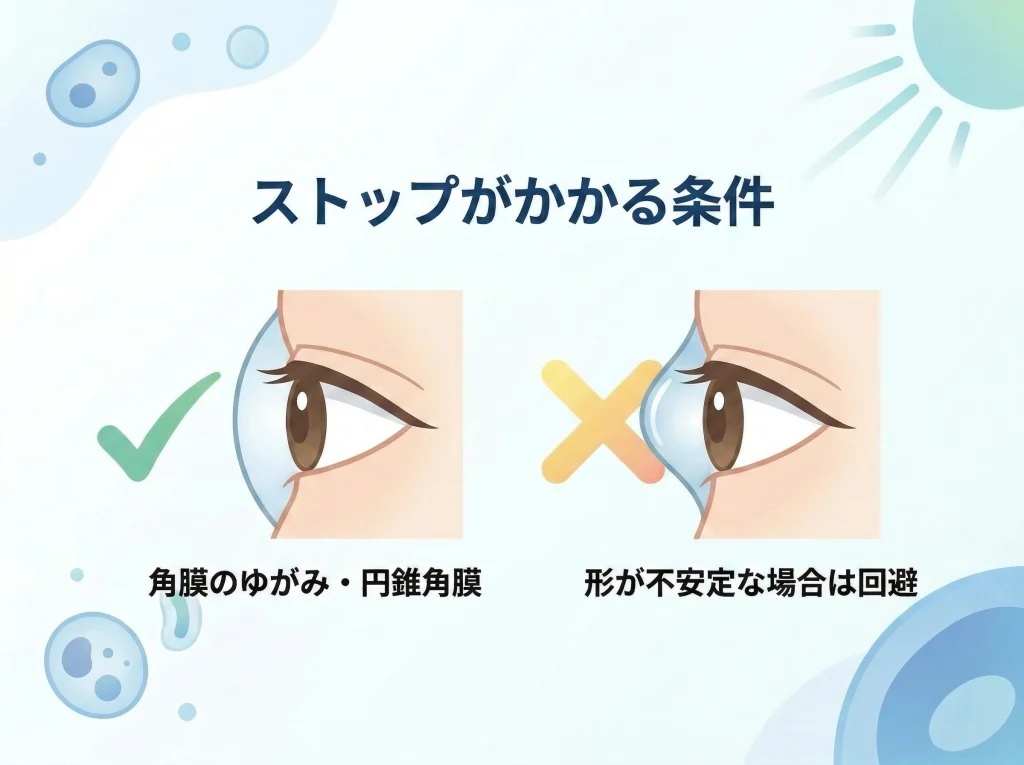
円錐角膜は、レーシックで最も強く警戒される条件のひとつです。
これは、角膜が部分的に薄くなって前方へ突出しやすくなる病気で、もともと角膜の構造的な弱さがあるところに切削を加えると、術後にさらに不安定になるおそれがあるからです。
あなたが「近視が強いだけだと思っていたのに、角膜形状で引っかかった」と言われたなら、まさにこの領域のチェックが入っている可能性があります。
見た目には普通でも、角膜形状解析では初期の異常や疑い所見が見つかることがあります。
ここを軽く見て進めてしまうのがいちばん避けたい流れです。
円錐角膜やその疑いがある場合、レーシックはかなり慎重になります。
施設によっては早い段階で見送りとなることもあります。
不正乱視が問題になる理由
不正乱視は、眼鏡で完全にきれいに整えにくい乱視です。
単純な軸のズレだけではなく、角膜のゆがみ方そのものが不規則なため、レーザーで均一に整える発想と相性が悪いことがあります。
このタイプでは、視力検査の数字以上に「にじむ」「二重に見える」「輪郭がブレる」といった質の問題が出やすいです。
つまり、数字の矯正だけでは満足しにくいわけです。
さらに、アレルギーで目をよくこする人、家族に円錐角膜がいる人、片目だけ妙に乱視が強い人などは、術前検査でより慎重に見てもらったほうが安心です。
目をこする習慣は、角膜に機械的ストレスをかけ続けるので、角膜が弱い人では悪化要因になり得ます。
こうした背景まで含めて聞いてくれる施設は、かなり丁寧だと思っていいです。
円錐角膜や不正乱視が疑われるときは、「レーシックをどうにか通す」方向で考えないほうが安全です。
ここは回避の判断がすごく大事な場面です。
角膜の健康を守ることが最優先なので、必要なら角膜クロスリンキングなど別の管理が検討されることもあります。
視力矯正手術は、やる勇気より、やらない判断の質が問われる場面もあります。
このセクションはまさにその代表です。
円錐角膜や不正乱視の疑いがある場合は、レーシック可否の前に角膜の安全性評価が最優先です。無理に進めるより、まずは角膜形状を丁寧に評価してもらうことが大切です。
ドライアイと年齢の制限

ドライアイも見逃しにくいポイントです。
レーシックでは角膜フラップ作成の過程で角膜神経に影響が出るため、術後しばらく乾燥感が強くなったり、異物感やしみる感じが気になったりすることがあります。
もともとドライアイが強い人では、この負担が術後満足度に直結しやすいです。
視力の数字が良くても、乾いてつらい状態が続けば、日常の快適さは上がりません。
パソコン作業が長い人、コンタクトで乾きやすい人、目薬を頻繁に使っている人は、とくに事前評価を丁寧に受けたいところです。
涙の量だけでなく、涙の質や角膜表面の状態も見て判断する必要があります。
年齢は入口であって結論ではない
年齢については、レーシックやSMILEでは一般的に18歳以上が目安とされます。
ただ、18歳を超えていれば自動的に向いているという意味ではありません。
大事なのは、ここ1年ほどで度数が安定しているかどうかです。
若い時期は近視進行が続いていることもあるため、早く受けすぎると、手術後にまた度数がズレてきたと感じやすくなります。
一方で40代以降になると、今度は老眼や白内障の影響を無視できなくなります。
遠くが見えるようになるほど近くが見えにくく感じることもあるので、満足度のイメージを事前にすり合わせることが大事です。
ICLでも年齢の目安はありますが、やはり最終的には目の中の状態や生活設計で決まります。
また、妊娠中や授乳中はホルモン変化で屈折や角膜状態が揺れやすいため、手術時期としては避けられることが多いです。
糖尿病、膠原病、重いアレルギー、白内障、緑内障などがある場合も、単純な視力矯正の話だけでは済まなくなります。
ここでも大切なのは、レーシックの可否を急いで決めることではなく、今の目の条件と今後の変化を見通したうえで設計することです。
年齢は数字としてわかりやすいですが、本当の判断材料は「度数が安定しているか」「角膜が耐えられるか」「将来の見え方に納得できるか」です。
ここまで考えられると、説明を受けるときの納得感がかなり変わりますよ。
ドライアイや年齢の問題は、手術ができるかどうかだけでなく、術後に快適に過ごせるかどうかに直結します。適応検査では、視力の数字と同じくらい表面状態や将来の見え方も重視したいところです。
近視戻りとハローのリスク

強度近視でレーシックを迷うとき、私は「できるか」だけでなくどのくらい安定しやすいかも重視したいと思います。
レーシックは手術直後の視力回復が早い点が魅力ですが、長期的に見ると、近視戻りや見え方の質の変化を無視できません。
とくに度数が強い人ほど切削量が増えやすく、角膜上皮の変化や眼軸の影響も含めて、術後に少しずつ近視化が出ることがあります。
もちろん全員に大きく起こるわけではありません。
ただ、強度近視の人では、軽度近視より長期安定性の見通しがシビアになりやすいです。
この点は、短期の「今よく見える」だけでは見落としやすい部分です。
ハロー・グレアが気になりやすい人
夜の街灯や車のライトがにじんで見えるハローやグレアも、レーシックの説明ではよく出てくるポイントです。
これは、夜間に瞳孔が開いたとき、治療範囲の外側から入る光や角膜の移行部の影響を受けやすくなることが関係します。
とくに、もともと瞳孔が大きい人、夜間運転が多い人、暗所でのコントラストが大事な仕事をしている人では、このリスクを軽く見ないほうがいいです。
視力表では1.2出ていても、夜の雨の日の運転がしづらく感じるようなら、満足度は高いとは言いにくいです。
見え方の質は、視力表の数字だけでは測れません。
だからこそ、カウンセリングでは昼の裸眼視力の話だけでなく、夜間症状が出た場合の説明がどこまで具体的かも確認してほしいです。
また、ハローやグレアは術後しばらくで落ち着く人もいますが、気になり続ける人もいます。
ここは個人差が大きいので、術前に「ゼロにはできない可能性がある」と理解しておくことが大切です。
私は、夜間運転が生活の必須条件になっている人ほど、術式選びを慎重にしたほうがいいと思います。
強度近視でレーシックがギリギリ通る場合、数字上できることと、生活にとって向いていることは別だからです。
視力回復手術は、見えるようになるためのものですが、同時に見え方で困らないことも同じくらい大事です。
ここを外さないようにしたいですね。
術後の満足度を左右するのは、視力表の数字だけではありません。夜間のハロー・グレア、乾燥感、コントラスト低下まで含めて、あなたの生活に合うかどうかを確認することが大切です。
ICLとSMILEとPRKの違い

ICLは角膜を削らず、眼内にレンズを入れて矯正する方法です。
強度近視や角膜が薄めの人で候補になりやすく、レーシックでは切削量が大きくなりすぎるケースで検討しやすいです。
角膜を大きく削らないため、角膜厚の制約を受けにくいのが大きな特徴です。
一方で、眼の中にレンズを入れる手術なので、前房深度や角膜内皮、眼圧、白内障との関係など、別方向の管理が必要になります。
つまり、レーシックがだめでもICLなら全部安心という話ではなく、向いている条件が違うと考えるのが自然です。
SMILEは大きなフラップを作らない術式で、角膜神経への影響や表面の負担を抑えやすい点が魅力です。
ドライアイが気になる人や、フラップ関連の不安を減らしたい人では候補になります。
ただし、SMILEも角膜内部から組織を取り出す屈折矯正手術なので、角膜条件から完全に自由ではありません。
強度近視すべてに万能というわけではなく、度数や角膜形状で向き不向きがあります。
レーシックより合う人もいれば、ICLのほうが合理的な人もいます。
PRKはフラップを作らない表層系の方法です。
角膜表面の処理をしてレーザー照射を行うため、フラップ由来の問題を避けやすい一方、術後の痛みや回復の遅さはレーシックより大きくなりやすいです。
スポーツや外傷リスクのある生活では、フラップを作らない点を重視して検討されることがあります。
ただ、回復の手間や不快感も含めて納得できるかが大事です。
つまり、どの術式にも交換条件があります。
ここを正直に比較することが、後悔を減らす近道です。
術式ごとの考え方を整理する
レーシックが中心に見えやすいですが、今は「削る手術」「削り方を変える手術」「削らない手術」が並んでいます。
あなたに必要なのは、人気順ではなく適性順で見ることです。
角膜が十分で軽度から中等度近視ならレーシックやSMILEが検討しやすいですし、強度近視や薄い角膜ならICLの合理性が上がりやすいです。
外傷リスクや職業特性があるならPRKも候補になります。
このように並べると、適応外は行き止まりではなく分岐点だとわかりやすいと思います。
| 術式 | 向きやすい人 | 主な注意点 | 考え方の軸 |
|---|---|---|---|
| LASIK | 軽度〜中等度近視で角膜条件が良い人 | ドライアイ、ハロー・グレア、角膜厚の制限 | 回復の早さと角膜余白の両立が鍵 |
| ICL | 強度近視、薄い角膜、角膜を削りたくない人 | 前房深度や眼内条件の確認が必要 | 角膜を温存したい場合に有力 |
| SMILE | フラップを避けたい近視の人 | 適応度数と角膜条件の確認が必要 | フラップ関連の負担を抑えやすい |
| PRK | 角膜表層での矯正を選びたい人 | 痛みと回復時間がLASIKより長め | フラップを作らないことに価値がある |
術式選びでは、どれが優れているかではなく、どれがあなたの目と生活に合うかで考えるのがいちばん自然です。
この視点で見ると、レーシックが難しいと聞いても、必要以上に悲観しなくて済みます。
ICL・SMILE・PRKは、レーシックの代用品ではありません。それぞれ役割が違います。自分の角膜条件、度数、生活スタイルに合う術式を選ぶことが、満足度を上げるいちばん大事な考え方です。
レーシックができない度数の結論

結論として、レーシックができない度数の目安は近視は原則6Dまで、条件付きで10Dまで、遠視・乱視は6Dまでと考えると整理しやすいです。
ただし、これはあくまで一般的な目安で、角膜厚、PTA、円錐角膜の有無、ドライアイ、年齢、瞳孔径などで最終判断は変わります。
つまり、レーシックができない度数とは、単なる数字の限界ではありません。
角膜の安全性と術後の見え方の質を保てるかどうかまで含めた総合判断の結果です。
ここを正しく理解できると、「私は何Dだから無理なんだ」と早合点せずに済みます。
逆に、「数字内だから大丈夫」と思い込みすぎることも避けられます。
そして、レーシックが難しいと言われても、すぐに「もう視力矯正は無理かも」と考えなくて大丈夫です。
角膜を削らないICL、フラップを作らないSMILE、表層から行うPRKなど、代替策はしっかりあります。
大切なのは、自分の目に合う方法を、実際の検査数値で選ぶことです。
ネット上の体験談や単純な度数比較だけで決めると、あなたの目にとって本当に無理のない選択が見えにくくなります。
適応検査では、屈折度数、角膜厚、角膜形状、瞳孔径、涙の状態、眼底や眼圧まで含めて説明を受けてください。
その説明が具体的であるほど、納得感のある選択につながりやすいです。
最後に押さえたい考え方
視力回復手術は、受けること自体が目的ではありません。
その後の生活が楽になり、見え方で困らないことが目的です。
だからこそ、ギリギリまでレーシックにこだわるより、ICLやSMILE、PRKのほうが合理的なら、そちらを前向きに検討するほうが自然です。
私は、こうした判断こそが本当の意味で安全性と満足度を両立させると思っています。
費用や適応条件、保証内容は医療機関ごとに差があります。
数値だけで自己判断せず、正確な情報は公式サイトをご確認ください。
最終的な判断は専門家にご相談ください。
レーシックができない度数という言葉に引っ張られすぎなくて大丈夫です。大切なのは、レーシックができるかではなく、あなたの目にとって無理のない方法がどれかです。健康や安全に関わる内容なので、自己判断だけで進めず、適応検査の説明内容まで含めて確認して決めてください。