レーシックを考え始めたとき、まず気になるのが年齢制限かなと思います。
18歳以上と聞くけれど、未成年の扱い、視力安定の確認、適応検査の内容まで含めて考えると、単純に年齢だけでは決めにくいんですよね。
さらに、リスクや後遺症(ドライアイ、ハローグレア、近視戻り)も年齢や目の状態で感じ方が変わります。
40代以降は老眼との兼ね合いでモノビジョンや遠近両用レーシックといった選択肢も出てきますし、60代では白内障手術のほうが合うケースも増えます。
この記事では、レーシックの適応年齢の目安から、親権者同意が必要になりやすい場面、角膜厚や円錐角膜チェックの意味、費用相場と医療費控除まで、ライフステージ別に何を基準に判断すればいいかを整理していきます。
読み終わる頃には、あなたの状況だと何を確認して、どの順番で動けばいいかが見えるようにまとめます。
記事のポイント
- レーシックの下限年齢と視力安定の考え方
- 18〜19歳での同意や検査で見られるポイント
- 20〜60代で変わるリスク・ベネフィット
- 費用相場と医療費控除などお金の整理
レーシックは何歳から可能?基準編
ここでは、レーシックの下限年齢とされる理由を、視力の安定性や角膜の安全性の観点からまとめます。
年齢だけで決めず、検査で何を確認するのかまで押さえると判断がラクになります。
18歳以上と親権者同意

レーシックは一般的に18歳以上が目安とされます。
理由はシンプルで、成長期に起こりやすい近視の変動を避けたいからです。
近視は「目が悪くなる病気」というより、目の構造が成長や生活習慣に引っ張られて度数が動きやすい状態だとイメージすると分かりやすいです。
角膜を削って屈折を整えても、その後に眼球の前後の長さが伸びたり、ピントのクセが変わったりすると、せっかく整えた焦点がズレていくことがあります。
だからこそ、年齢の下限は「この頃なら変動が落ち着きやすい」という安全側のラインとして扱われがちです。
もう一つのポイントが、18〜19歳の扱いです。
法律上の成人年齢が18歳でも、医療機関の運用としては18〜19歳に親権者同意を求めるケースがあります。
ここは病院が勝手に厳しくしているというより、術後の生活まで含めて長い目で守りたい意図が強いかなと思います。
たとえば、術後しばらくは点眼や検診の継続が必要ですし、ドライアイが強めに出た場合はケアが前提になります。
未成年だと通院の段取りや費用の支払いが保護者の協力を必要とする場面が現実的に多いです。
さらに、18〜19歳でレーシックを検討する背景として、職業要件が絡むこともあります。
視力条件がある進路だと、早めに裸眼視力を整えたい気持ちが出やすいですよね。
ただ、職業側がレーシックをどう扱うかは年度や職種で変わる可能性があるので、募集要項や指定の医療基準は必ず自分で確認してほしいです。
進路や受験の都合で時期を急ぐほど、検査結果を読み飛ばしやすくなります。
でもレーシックは「受けられるかどうか」を検査で決める医療行為なので、急ぐときほど検査の説明を丁寧に聞いてください。
年齢基準の考え方は、屈折矯正手術のガイドラインでも整理されています。
私がよくおすすめする準備は、同意書の有無だけじゃなく、生活面の確認までセットにすることです。
たとえば「術後1週間は夜の運転を控えられるか」「点眼をサボらず続けられるか」「乾きやすい環境(エアコン、PC作業)が多いか」みたいな話です。
年齢の数字より、術後の生活を回せるかが満足度に直結しやすいので、ここは軽く見ないでほしいです。
視力安定と近視進行停止

年齢が18歳以上でも、私が大事にしてほしいのは視力が安定しているかです。
目安としては、少なくとも直近1年ほど度数の変化が小さいことが条件に挙げられることが多いです。
ここで言う「安定」は、裸眼視力が同じという意味じゃなくて、屈折度数(近視・乱視)が大きく動いていないかという意味です。
健康診断の視力表だけだと、疲れ目やその日のコンディションで揺れますし、正確な判断は難しいです。
安定していない状態で手術をすると、術後に「合っていたはずの度数がズレてきた」と感じやすくなります。
これがいわゆる近視戻り(リバウンド)と混ざって感じられると、精神的にしんどいです。
実際は「目がまだ変化していた」と「角膜の変化」で理由が別でも、本人の体感はどちらも「見えにくくなった」ですからね。
安定を確認するときに見られやすいポイント
眼科の検査では、他覚的屈折検査(機械で測る度数)と自覚的屈折検査(見え方で微調整)の両方で、今の度数のクセを詰めます。
このときに「前回の眼鏡処方からどれくらい変わったか」が一つの材料になります。
また、散瞳検査(瞳を開く点眼)で、隠れた遠視や調節の影響を取り除いた上で度数を見ていくこともあります。
要するに、普段の生活で目が頑張って出しているピント合わせの力を一回オフにして、本来の屈折を見にいくイメージです。
安定の確認で見落としやすいのが、生活習慣です。
PC作業が長い人は、夕方に度数が強く出たり、乱視っぽく見えたりすることがあります。
寝不足が続くと、見え方が全体的にぼやけて「度数が進んだ気がする」日も出ます。
こういう揺れを度数の変化と取り違えると、判断がブレやすいです。
コンタクトレンズ使用者は、検査の前準備も大事です。
ソフトでもハードでも、角膜はレンズの影響で形が少し変わることがあって、検査の数字がズレる原因になります。
装用中止の期間はレンズの種類や目の状態で変わるので、案内に従うのが一番です。
私の感覚だと、視力が安定している人ほど「術後の見え方の変化」に動揺しにくいです。
逆に、まだ度数が動きそうな人ほど、少しの変化でも不安になりやすいです。
不安の芽を減らす意味でも、安定の確認は遠回りに見えて実は近道です。
最後に大事な話をすると、ここは自己判断で決めないでください。
安定しているかどうかは、検査の積み重ねと医師の判断で決まります。
私たちができるのは、過去の処方データや生活状況を正直に出して、判断材料を増やすことです。
遅発性近視のリスク
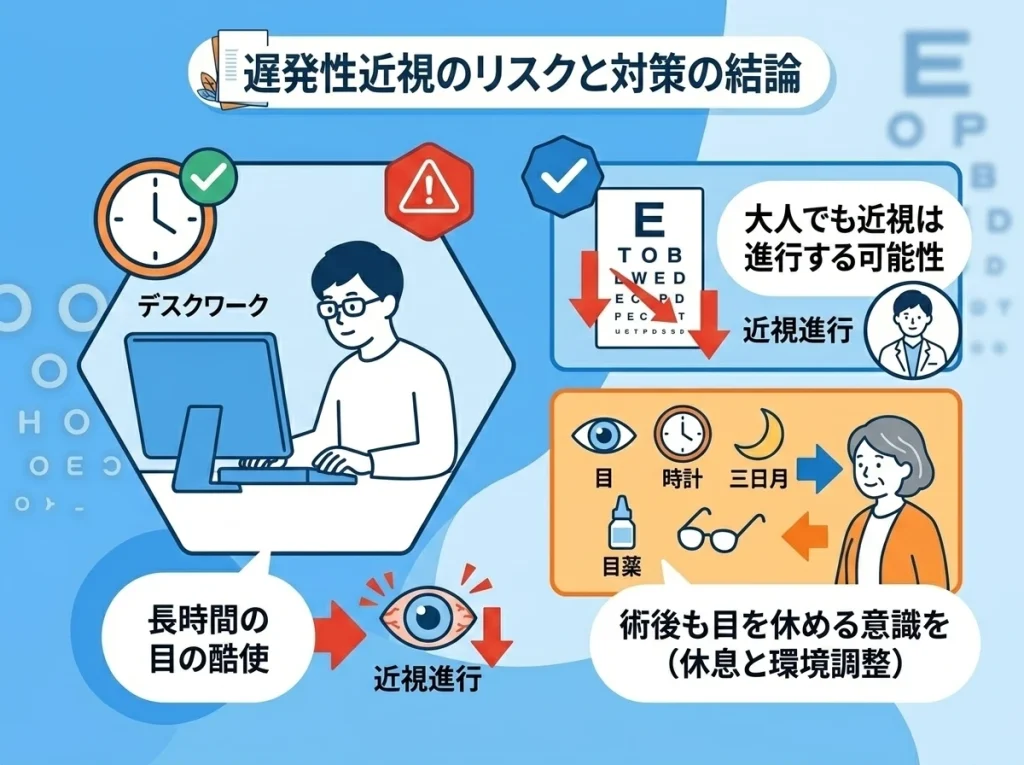
18歳を過ぎたのに近視が進むことは、全然珍しくありません。
だから「18歳以上ならいつでもOK」と単純化しないほうがいいです。
特に大学入学から社会人の数年は、生活がガラッと変わって、目の使い方も一気にハードになります。
この時期に度数が進む人は、わりと多い印象です。
遅発性近視の怖さは、進行がゆっくりで気づきにくいところです。
最初は「最近、夜の標識がにじむ」くらいの軽い違和感で始まって、いつの間にか眼鏡の度数が上がっている感じです。
こういうタイプだと、レーシックで一度きれいに合わせても、数年後に「少し足りない」状態になりやすいです。
もちろん、その確率や程度は人によります。
遅発性近視が起きやすい生活パターン
近距離作業が長い人は、目がずっと近くにピントを合わせ続けるので、調節のクセが強まりやすいです。
画面を近くで見がちな人ほど、ピントの負荷が増えます。
外に出る時間が少ない生活も、目の調子に影響すると言われることがあります。
睡眠が乱れていると、目の乾きや疲労が強く出て、見え方の質も落ちがちです。
ここで誤解しないでほしいのは、遅発性近視があるからレーシックがダメという話ではないことです。
大事なのは、今のあなたの目が「まだ動きそうか」を見立てたうえで、タイミングと方法を選ぶことです。
たとえば、直近の度数が明らかに上がっているなら、もう少し様子を見るのが合理的かもしれません。
逆に、安定しているなら年齢が20代前半でも十分に検討できます。
近視が戻ったときの選択肢も、事前に知っておくと安心です。
角膜の余裕が残っていれば追加矯正(再治療)を検討できる場合があります。
ただし、追加矯正ができるかどうかは角膜厚や角膜の形状しだいなので、全員が対象ではないです。
だからこそ、術前の段階で「将来の変化」まで含めて説明してくれる施設かどうかは重要です。
私がよく提案する考え方は「今の生活で不便が大きいなら前に進む」「度数が動きやすいなら落ち着くまで待つ」です。
どっちが偉いでもなく、あなたの生活の優先順位で変わる話です。
そして、遅発性近視が気になる人ほど、術後の生活で目を守る意識が大事になります。
画面との距離を少し離す、休憩を挟む、乾燥対策をする、睡眠を整えるなど、地味だけど効きます。
手術はゴールじゃなくて、見え方の土台を整えるスタートくらいに捉えると、術後の満足度が上がりやすいです。
角膜厚と円錐角膜検査
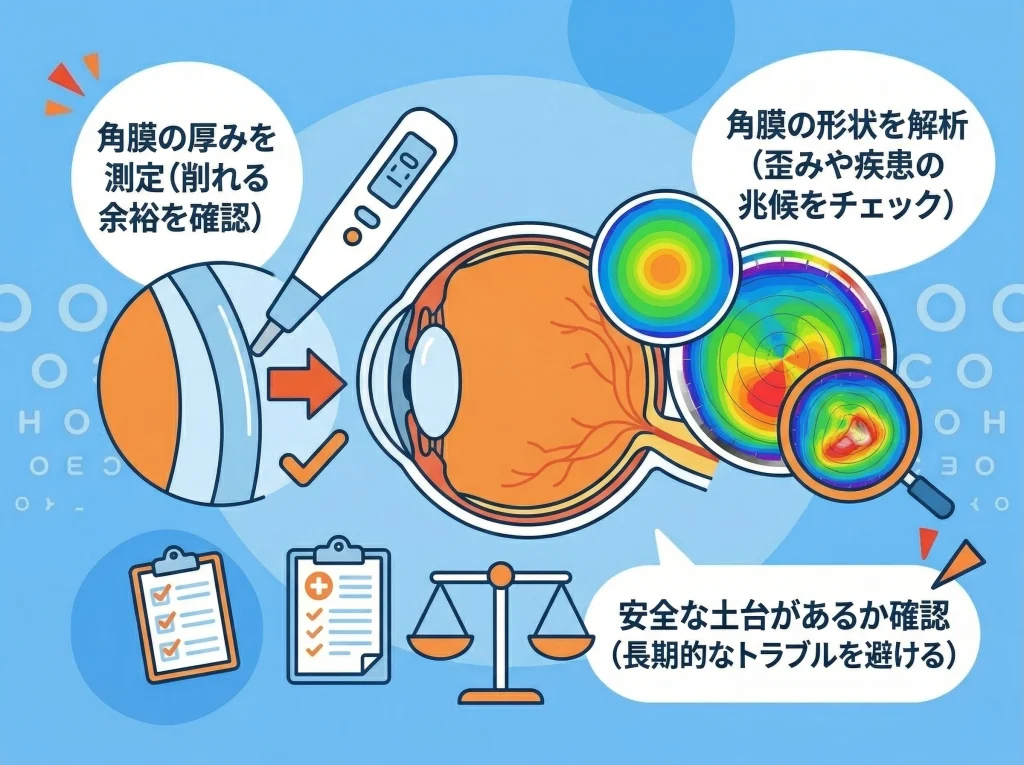
レーシックは角膜をレーザーで削って形を整える手術なので、角膜厚が安全性の土台になります。
削りすぎると角膜の強度が保てず、術後にトラブルが起きやすくなるためです。
この「強度」の話は、数字だけ見てもピンと来ないかもしれません。
でも、角膜は目の一番前で形を保つ膜なので、削ったあとにしっかり残せるかが超重要です。
角膜厚は、ただ分厚ければいいというより、どれくらい削る必要があるかとセットで考えます。
度数が強いほど、一般的には削る量も増える傾向があります。
乱視が強い場合も、削り方が複雑になります。
だから「角膜が平均より薄い」だけで即アウトとも言い切れませんし、逆に「厚いから安心」とも言い切れないです。
あわせて重要なのが角膜形状解析です。
目立った症状がなくても、円錐角膜(またはその疑い)のサインがあると、レーシックが向かないケースがあります。
円錐角膜は角膜が前に突出して歪む状態で、レーシックで角膜の強度が下がると悪化リスクが問題になります。
だから、術前の段階で「形がきれいか」「左右差が強すぎないか」「局所的に薄いところがないか」を丁寧に見ます。
検査でよく使われる見方
角膜の地図みたいな検査で、カーブの急な部分や左右差をチェックします。
さらに、角膜の裏面側まで評価できる検査がある施設だと、より安心材料が増えます。
角膜の歪みが強いと、術後に視力が出ても「見え方の質」が物足りないことがあります。
この“質”は、裸眼視力の数字だけでは語れない部分なので、説明が丁寧かどうかが大事になります。
角膜の安全性は「いけるかどうか」だけじゃなく「長期的に無理がないか」が本質です。
検査の結果が微妙なときに、無理に押し切らない姿勢の医師のほうが私は信頼できます。
もし角膜の条件が厳しい場合でも、視力矯正の選択肢がゼロになるとは限りません。
角膜を削る量を抑える別の術式や、角膜を削らない考え方の治療が検討されることもあります。
ただ、どの方法にも向き不向きがあります。
あなたの目の形と生活の優先順位を照らし合わせて、最適解を探すのが現実的です。
角膜厚と形状は、レーシックの可否を決める最重要の土台なので、ここだけは遠慮せずに質問しまくってください。
適応検査の所要時間と内容
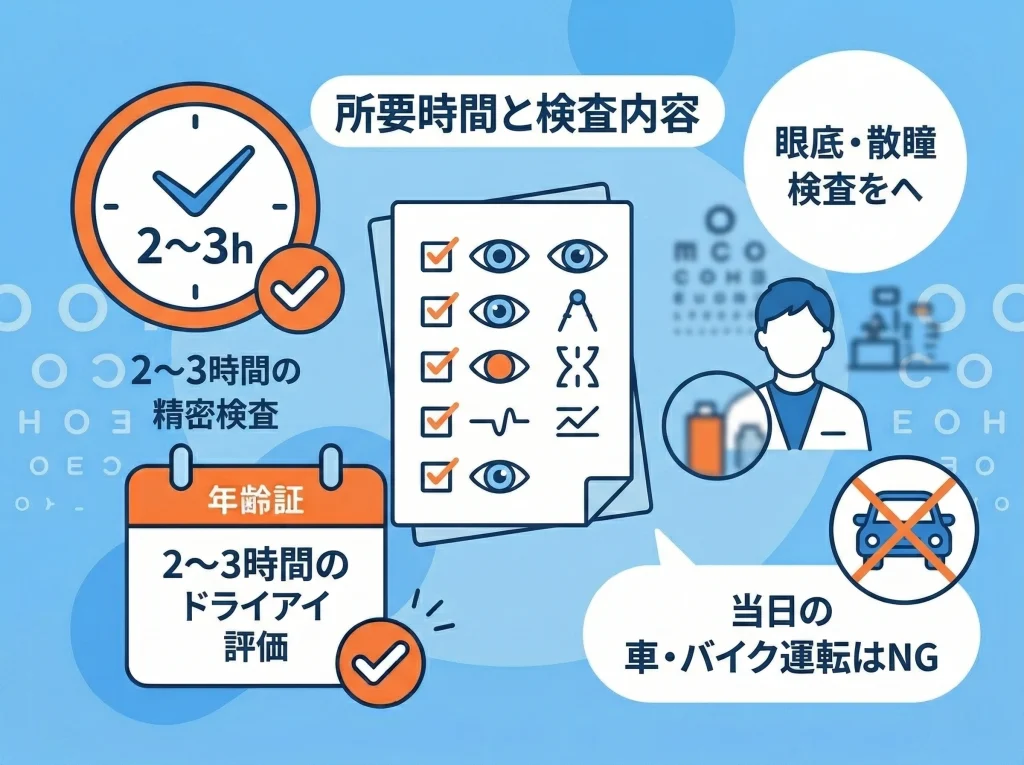
適応検査は、レーシックが可能かどうかを決めるだけでなく、術後の見え方の質を左右する設計図づくりでもあります。
検査内容は医療機関で多少違いますが、複数の検査をまとめて行うため、時間に余裕を見ておくと安心です。
私は、検査は「テスト」じゃなくて「あなたの目の取扱説明書を作る時間」だと思っています。
合否だけを聞いて帰るのはもったいないです。
まず大前提として、検査当日は見え方が変わる可能性があります。
散瞳検査をすると眩しさが出たり、近くが見えにくくなったりすることがあります。
そのため、車やバイクでの来院は控えたほうがいいと言われるケースがあります。
ここは施設の案内に合わせてください。
よく行われる検査の例
- 角膜厚測定:削れる余裕があるか確認
- 角膜形状解析:歪みや円錐角膜の兆候確認
- 屈折検査(他覚・自覚):度数と見え方の最適化
- 眼底・散瞳検査:網膜や視神経の状態確認
- 涙液・ドライアイ評価:術後の乾きやすさの見立て
角膜厚測定は、ただ厚みを見るだけじゃなく、どのくらい残せるかの設計に直結します。
角膜形状解析は、歪みや突出の兆候を早めに拾って、リスクを避けるためのものです。
屈折検査は、あなたが「一番楽に見える度数」を探していく作業です。
眼底や散瞳の検査は、角膜以外の原因で視力が出にくい病気が隠れていないかを見る意味があります。
涙液やドライアイの評価は、術後の不快感を予測してケア計画を立てるために重要です。
検査前に知っておくとラクなこと
コンタクトレンズを使っている人は、検査前に装用中止期間が必要になることがあります。
角膜の形がレンズの影響を受けると、検査値がズレることがあるからです。
中止期間は種類や装用年数で変わるので、必ず案内に従ってください。
仕事が忙しい人ほど、ここを詰めすぎて予定が崩れやすいので、最初から余裕を持ったほうがラクです。
検査の場で、あなたから出せる情報も大切です。
普段の見え方の困りごとが「遠く」なのか「近く」なのか、夜間運転の頻度、PC作業の時間などを具体的に伝えてください。
「視力1.5が欲しい」という希望より、「夜の運転で眩しさが困る」「会議室のモニターが見えづらい」みたいな困りごとのほうが設計に役立ちます。
検査で聞きたいことが多い人は、メモを持っていくのが一番です。
緊張して忘れがちなので、質問を先に書いておくと後悔しにくいです。
費用相場と医療費控除
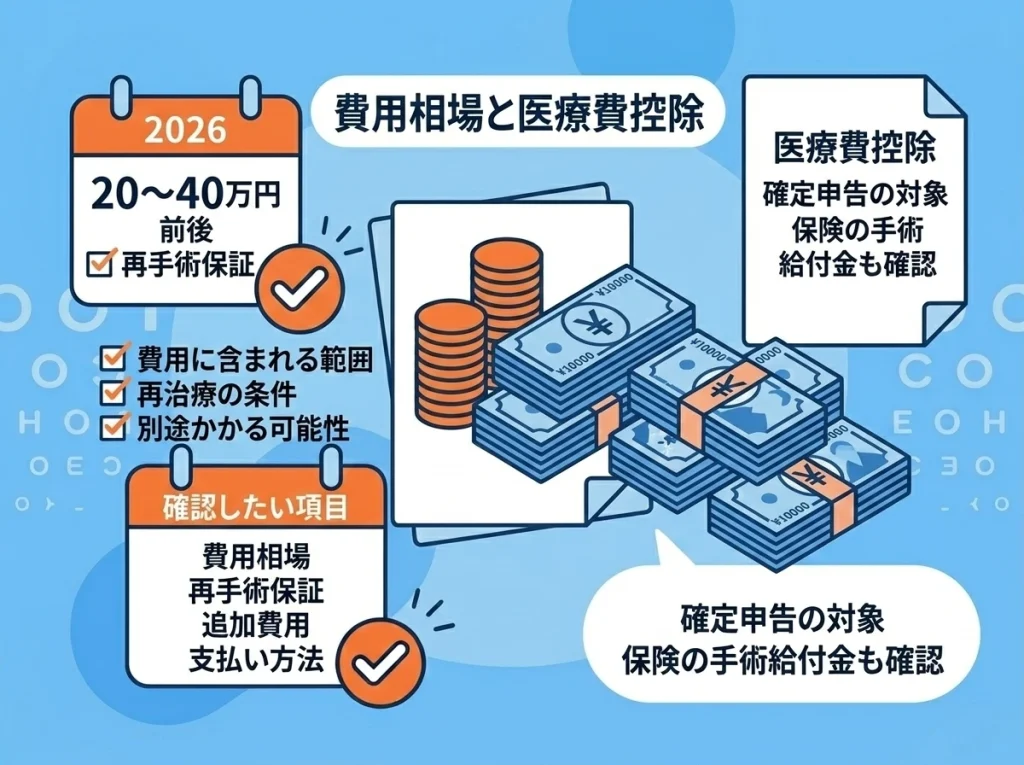
レーシックは自由診療なので価格差があります。
両眼で20万円〜40万円前後が語られることが多い一方、術式や保証内容によってはそれより上下することもあります。
ここで大事なのは、金額そのものより「何が含まれているか」を分解して見ることです。
同じ30万円でも、術後ケアや保証の範囲が違えば、体感の安心感はかなり変わります。
費用を見るときは、手術代だけでなく、術後検診・点眼薬・再手術保証の範囲までセットで確認するのがコツです。
検査費用が別になっているところもありますし、術後の薬代がプランで違うところもあります。
「追加費用が出ない前提」なのか「必要なものを都度精算」なのかで、想定外の支出も変わります。
あなたが不安なら、見積もりの段階で「当日以外に支払う可能性があるもの」を全部書き出してもらうのがラクです。
価格はあくまで一般的な目安です。
最新の料金や保証内容は、必ず各クリニックの公式サイトで確認してください。
費用で見落としやすいチェックポイント
保証の期間は「視力が落ちたら無料で再治療」みたいに見えても、条件が付くことがあります。
たとえば、定期検診の受診が条件だったり、一定の視力低下が必要だったりします。
また、再治療が可能かどうかは角膜の余裕次第なので、保証があっても必ずできるとは限りません。
ここは契約前にさらっと確認しておくだけで、後でモヤモヤしにくいです。
医療費控除については、条件を満たせば対象になり得ます。
ただし、控除の可否は家計全体の医療費や収入状況で変わるので、誰でも必ず得になるとは言い切れません。
申告の要否や必要書類は状況で変わるので、制度の詳細は公式の案内を確認してください。
保険の手術給付金も、契約内容によって対象外の場合があるので、保険会社への確認が確実です。
| 確認したい項目 | 見落としやすいポイント | 聞き方の例 |
|---|---|---|
| 手術費用に含まれる範囲 | 術後検診や点眼薬が別料金のことがある | 総額に含まれるものを一覧でください |
| 保証(再治療)の条件 | 視力低下の基準や定期検診が条件のことがある | 保証が適用される条件を教えてください |
| 追加費用の可能性 | 検査や薬の追加、再診で費用が出ることがある | 別途かかる可能性がある費用はありますか |
| 支払い方法 | 医療ローンの手数料や審査条件がある | 分割の総支払額も含めて見積もれますか |
お金の話は気まずく感じるかもですが、ここを曖昧にすると後で不信感につながりやすいです。
遠慮せず、契約前に数字をはっきりさせてください。
費用や制度は変更されることがあります。
正確な情報は公式サイトをご確認ください。
最終的な判断は、必ず眼科専門医にご相談ください。
レーシックは何歳からが得?年代別

ここからは、18〜60代までのライフステージ別に、レーシックのメリットと注意点を整理します。
同じ視力矯正でも、年齢で悩みどころが変わるので、先に全体像をつかむのがおすすめです。
20代30代のQOL向上

20代〜30代は、レーシックの結果が安定しやすい年代として語られることが多いです。
理由はシンプルで、近視の進行が落ち着きやすく、角膜の状態も比較的良い人が多いからです。
もちろん全員が当てはまるわけではないですが、検査で問題が少ないケースが多いのは確かです。
この年代のメリットは、運転・旅行・スポーツ・仕事での快適さだけでなく、コンタクトレンズ由来のトラブルから距離を置ける点にもあります。
乾き、汚れ、ゴロゴロ、花粉の時期のつらさなど、日々の小さなストレスが積み重なると、生活の満足度は地味に下がります。
レーシックは、そのストレスをまとめて減らせる可能性があるのが強いです。
生活の中で「朝起きた瞬間から見える」ことの価値は想像以上に大きいです。
20代30代で満足度が上がりやすい使いどころ
スポーツをする人は、汗で眼鏡がずれたり、コンタクトが乾いて集中できなかったりする悩みが減りやすいです。
旅行や出張が多い人は、レンズの予備や洗浄液、コンタクトの管理から解放されるのがラクです。
仕事で長時間画面を見る人は、コンタクトの乾きが原因の夕方のぼやけが減ることがあります。
もちろんドライアイ体質なら別の対策が必要ですが、少なくともレンズによる刺激は減る方向に働くことが多いです。
一方で、この年代でも気をつけたいのが夜間の見え方です。
ハローグレアは、術後の早い時期に気になりやすい代表格です。
ただ、感じ方は人それぞれで、慣れて気になりにくくなる人もいれば、夜の運転が多い人は慎重に検討したほうがいい場合もあります。
ここは術式や機器だけでなく、術前評価と説明の丁寧さが満足度を左右します。
私は「生活の困りごと」を軸に考えるのが一番いいと思っています。
視力の数字を上げることより、あなたの毎日がラクになるかを基準にしてください。
また、20代30代は将来のライフイベントもあります。
妊娠・出産の時期はホルモンの影響でドライアイが強く出る人もいます。
手術そのものの可否は個別判断ですが、少なくとも「いつ受けるか」の計画には関わるので、心当たりがあるなら医師に正直に相談してください。
若いうちほど「先に情報を集めて、焦らず決める」ほうが結局うまくいきやすいです。
40代の老眼とモノビジョン
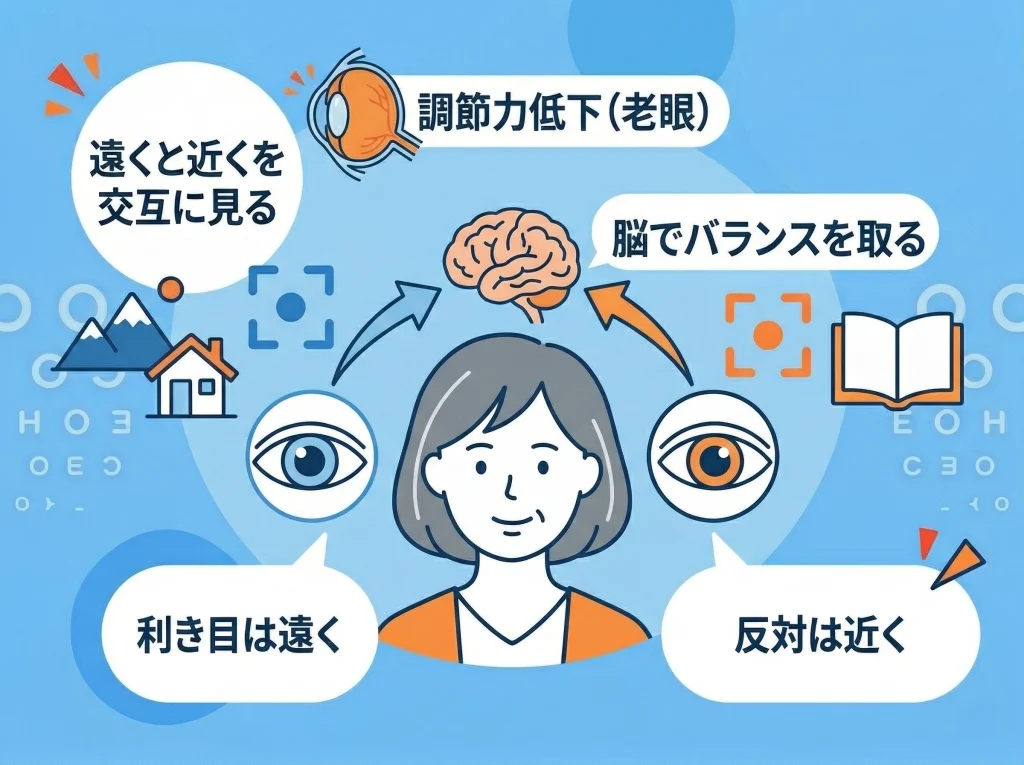
40代に入ると、レーシックで遠くがよく見えるようになった反面、手元が見えにくいと感じやすくなります。
これはレーシックの失敗というより、加齢による調節力低下(老眼)の影響が表に出やすくなるためです。
老眼は、目のレンズ役の水晶体が硬くなってピント調整が効きにくくなる変化なので、誰にでも起こります。
もともと近視の人は、眼鏡を外すと近くが見えることがあります。
だから老眼が始まっても「裸眼なら手元が読める」という逃げ道が残りやすいです。
ところがレーシックで正視に寄せると、その逃げ道が減って、老眼鏡が必要になりやすいです。
このギャップで、40代は満足度が揺れやすい年代でもあります。
ここで検討されるのがモノビジョンです。
利き目を遠く、もう片目を少し近く寄りに合わせて、脳でバランスを取る考え方です。
うまくハマると、日常の遠近の切り替えがかなりラクになります。
ただし、合う合わないがはっきり分かれます。
モノビジョンの考え方
モノビジョンは「遠くと近くを両目で完璧にする」魔法ではなく、「日常の不便を減らすための妥協のデザイン」です。
片目ずつの見え方が違うので、最初は違和感が出る人がいます。
立体感の感じ方や、夜間の見え方が気になる人もいます。
だから、いきなり本番ではなく、コンタクトなどで事前に似た状態を体験できるかが大事です。
40代以降は「遠くを完璧に1.5にする」ことが正解とは限りません。
生活で何を優先したいか(運転、PC、読書など)を医師に具体的に伝えると、設計が噛み合いやすいです。
たとえば、軽い近視を残して近くを見やすくする設計を好む人もいます。
このあたりは好みが強く出るので、カウンセリングの質がものを言います。
40代で一番怖いのは「遠くが見えればOK」で話を終わらせることです。
あなたが困っているのが遠くなのか、手元なのか、両方なのかを先に整理してください。
私がすすめる整理の仕方は、1日の中で「見えづらい瞬間」を3つ書き出すことです。
夜の運転で眩しい、会議資料が読みにくい、スマホの文字がしんどいみたいな具体例です。
それを持って相談すると、あなたにとっての正解が見えやすくなります。
40代は“矯正の強さ”より“生活との相性”で決めたほうが後悔が少ないです。
50代の遠近両用レーシック
50代では老眼が進むため、通常のレーシックだけで遠近どちらも快適を目指すのは簡単ではありません。
ただ最近は、遠近の見え方に配慮した設計を取り入れる施設もあります。
いわゆる遠近両用レーシックや老眼に配慮したアプローチとして説明されることがあります。
ただし、ここは期待値のコントロールがすごく大事です。
遠近の見え方を両立させようとすると、コントラスト(くっきり感)や夜間の見え方とのトレードオフが出やすいです。
つまり「全部ちょうどいい」を狙うほど、どこかで違和感が出る可能性があります。
だから、あなたが何を最優先したいかを決めないと話が進みません。
50代で考えるべき現実的なゴール
日中の生活で老眼鏡を使う頻度を減らしたいのかです。
夜間の運転の見え方を最優先したいのかです。
仕事で細かい文字を読む時間が長いのかです。
この答えで、提案される設計が変わる可能性があります。
私はこの年代の相談では、日中の生活と夜間の見え方、そして老眼鏡をどこまで許容できるかをセットで整理するのが大切だと思っています。
老眼鏡を完全にゼロにしたい人ほど、現実とのギャップで不満が出やすいです。
逆に「仕事のときは老眼鏡でOKだけど、外出はラクにしたい」みたいに割り切れる人は満足しやすいです。
この“割り切り”ができるかどうかが、50代の満足度の分かれ道です。
50代は、将来の白内障手術の可能性も視野に入ります。
今の視力矯正が、将来の治療の設計にどう影響するかも含めて説明してくれる医師だと安心です。
遠近の万能感をうたう情報だけで決めないでください。
見え方の質は個人差が大きいので、必ず精密検査とカウンセリングで適性を確認しましょう。
50代は「できること」と「できないこと」を最初に線引きしたほうが、結果的に納得しやすいです。
60代は白内障手術を検討
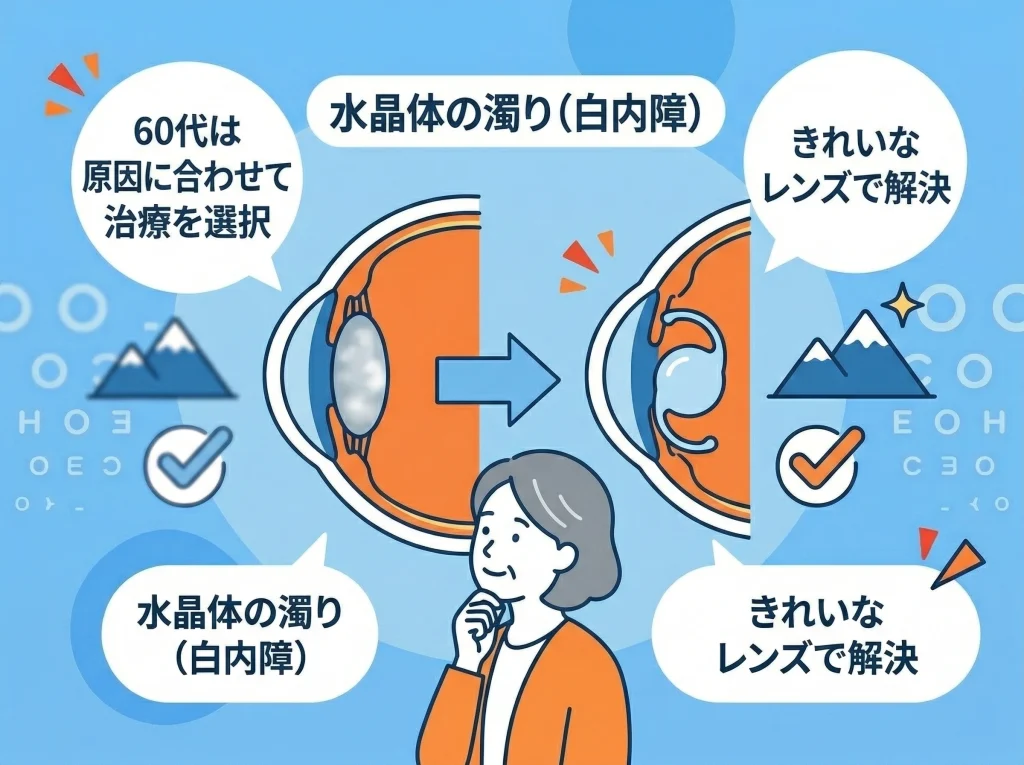
60代になると、視力低下の原因が屈折異常(近視・乱視)だけでなく、白内障などの加齢性変化に移っていくことが増えます。
角膜を整えても、水晶体が濁っているとスッキリ見えにくいので、優先順位としては白内障手術が先になるケースが多いです。
この判断は「レーシックが古いから」ではなく、原因に合わせて治療を選ぶという話です。
白内障は、水晶体が濁って光が散ることで、視力だけでなく見え方の質を落とします。
明るいところでも霞む、ライトが眩しい、色がくすむみたいな症状が出ることがあります。
こうなると、いくら角膜を整えても根本の濁りが残るので、満足感が出にくいです。
だからこの年代は、まず白内障の有無をしっかり確認します。
白内障手術では眼内レンズを入れるため、度数設計の考え方も変わります。
単焦点レンズで遠方を優先するのか、近方を優先するのかで生活が変わります。
多焦点眼内レンズなど、老眼も含めた設計を検討できる場合もありますが、これも合う・合わないがあるので眼科での評価が必須です。
見え方の質やコントラストの感じ方は、生活背景で好みが分かれます。
60代でよく一緒に確認したいこと
緑内障のリスクや視神経の状態も大事です。
加齢黄斑変性など、網膜の病気があると、屈折だけ整えても期待通りに見えないことがあります。
だから、角膜だけでなく眼底の評価も含めた総合チェックが必須になります。
この時点で「レーシックの話だけ」で進めるのは危険です。
レーシックが技術的に可能な目の状態でも、将来の白内障手術を見据えて、いま何を選ぶべきかは人によって変わります。
視力を取り戻す方法は一つじゃないので、あなたの目の状態に合わせて“順番”を設計するのが一番です。
60代は「今すぐの見え方」だけでなく「数年後の治療のしやすさ」も大切です。
将来の白内障手術まで視野に入れて、全体のプランを相談してください。
最終判断は専門医に相談してください。
あなたの目の状態は、検査してみないと分からない部分が必ずあります。
この年代ほど、自己判断で決めずに“目の健康全体”で考えるのが安全です。
レーシックは何歳からの結論
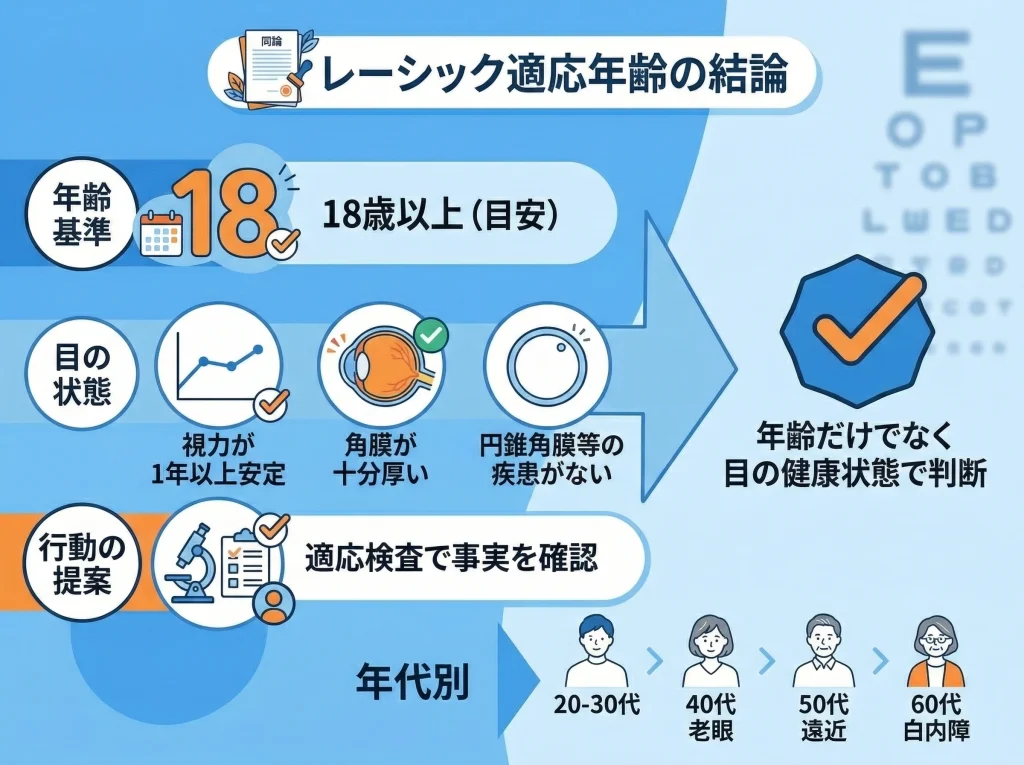
レーシックは何歳から可能かという問いの答えは、数字だけなら18歳以上が基本です。
ただ実際は、視力安定、角膜厚、円錐角膜の有無、そして年齢によって変わる老眼や白内障の影響まで含めて考える必要があります。
だから「何歳から」という質問の本当の答えは、「あなたの目が今どれくらい安定していて、どんなリスクがあるか」に置き換わります。
私が一番おすすめしたい行動は、迷ったら適応検査で事実をそろえることです。
検査で今の目の状態が見えたうえで、レーシックだけでなく別の選択肢も含めて比較すると納得しやすいです。
そして、その場で決め切らなくても大丈夫です。
家に帰って生活の優先順位を整理してから、もう一回相談するほうが後悔しにくいです。
私がすすめる判断の手順
まず、度数が直近1年で安定しているかを確認します。
次に、角膜の厚みと形状で安全性の土台があるかを確認します。
次に、年代に応じて老眼や白内障の要素をどれくらい織り込むかを決めます。
最後に、費用と保証を分解して、生活の中で無理がないかをチェックします。
なお、費用や制度(医療費控除など)は変更されることがあります。
正確な情報は公式サイトをご確認ください。
最終的な判断は、必ず眼科専門医にご相談ください。