レーシックを考え始めたときに、まず気になるのが「レーシックは何歳までできるのか」「何歳から受けられるのか」という年齢の話かなと思います。
ただ、年齢制限は“数字だけ”で決まるわけではなく、年齢に紐づく視力の安定性(近視が進みにくくなったか)、角膜の状態、そして40代以降にほぼ誰でもぶつかる老眼との相性で、判断がガラッと変わります。
この記事では、18歳以上や20歳未満の手続き面の注意点、20代・30代の向きやすさ、40代の老眼とモノビジョン、50代・60代で意識したい白内障、さらにICL・SMILE・オルソケラトロジーといった選択肢まで、あなたが後悔しにくい“考え方の軸”をまとめます。
記事のポイント
- レーシックの年齢制限は下限と“実質的な上限”で考える
- 18歳以上でも視力が安定しているかが最重要
- 40代以降は老眼前提で術式を選ぶ
- 50代以降は白内障を優先して検討する
レーシックは何歳までの適応?

結論から言うと、レーシックには「何歳まで」という一律の上限が厳密に決まっているわけではありません。
とはいえ、年齢が上がるほど老眼や白内障など“別の要因”が前に出てくるので、実際の臨床では年齢に応じておすすめ度が変わります。
ここではまず、年齢の目安と判断の枠組みを整理します。
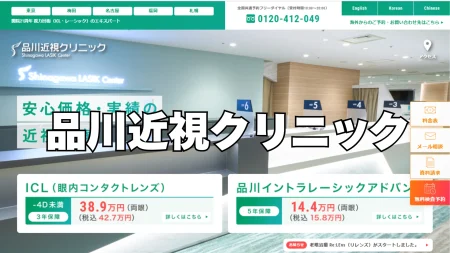
年齢制限と適応年齢の目安
レーシックの年齢は、ざっくり言うと「下限(若すぎると危ない)」と「実質的な上限(他の治療が合理的になりやすい)」の2つで考えるのが分かりやすいです。
下限が話題になるのは、若いほど近視が進みやすく、手術の効果が“早く薄れる感じ”になりやすいからです。
実質的な上限が話題になるのは、年齢とともに老眼や白内障など別のテーマが入ってきて、レーシックより納得しやすい治療や設計が増えるからです。
たとえば米国の公的情報では、LASIKの適否として「18歳未満は対象にならない」旨が明記されています。
(出典:米国FDA「When is LASIK not for me?」)
日本でも多くの施設で18歳以上を下限として扱いつつ、「できれば20歳以上で、度数が安定していること」を重視する運用が目立ちます。
ここは法律の成人年齢というより、目の成長と生活環境の影響を受けやすい時期かどうか、という医学寄りの判断が中心です。
さらに言うと、同じ年齢でも「近視が強い」「裸眼視力が落ち続けている」「コンタクト度数を頻繁に上げている」人は、年齢だけ見ても意味が薄いです。
年齢は入口で、ゴールは「今の目にとって安全で、生活の満足度が上がる設計かどうか」だと考えるのが現実的かなと思います。
年齢はあくまで入口で、最終的には精密検査(角膜形状・角膜厚・眼底など)と生活スタイルで決まります。
| 年代 | 目安 | 考えるポイント |
|---|---|---|
| 18歳未満 | 原則見送り | 近視進行・度数変動が大きい |
| 18〜20歳 | 条件付き | 1年以上の度数安定が特に重要 |
| 20代〜30代 | 向きやすい | 視力が安定しやすく、老眼前で満足度が高い |
| 40代 | 老眼前提で検討 | モノビジョンや遠近両用設計を含めて考える |
| 50代〜60代 | 白内障の有無が鍵 | 白内障があるなら先にそちらを優先しやすい |
ここでの年代区分は一般的な目安です。度数の強さ、角膜の厚み、ドライアイの程度、全身疾患の有無で判断は大きく変わります。
「上限なし」でも迷う理由
上限が明文化されにくいのは、年齢が上がるほど“手術できない”というより“別の解決策のほうがラク”になりやすいからです。
例えば50代で「遠くが見えない」を訴えても、背景に白内障の初期変化があるなら、角膜をいじるより水晶体の問題を先に整理したほうがスッキリすることがあります。
また、同じ40代でも、手元作業が多い仕事か、運転中心の生活かで「どこにピントを置くと幸せか」が変わります。
この時点で「レーシックで遠くを完璧にしたい」より「遠近の使い分けをどうするか」を考えたほうが、結果的に満足度が上がりやすいです。
18歳以上と視力安定の条件
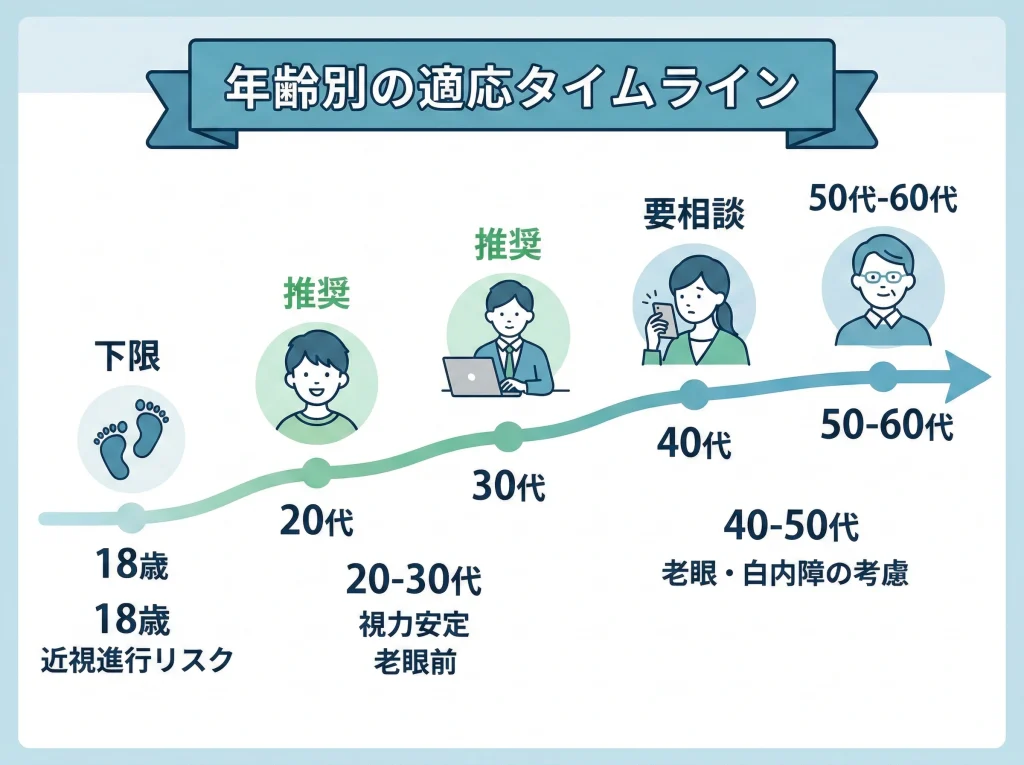
18歳以上という条件は、単に成人かどうかという話ではなく、眼の成長と屈折(度数)の安定に関係しています。
近視の多くは眼球が伸びることで進むタイプなので、まだ伸びている最中に角膜を削っても、その後にまた近視が進んで「戻ったように感じる」ことが起こり得ます。
これは手術が失敗したというより、体の成長と生活環境の影響が続いた結果として起きるケースが多いです。
だから、年齢よりも大事なのは直近の度数が落ち着いているかです。
一般的には「少なくとも1年程度、眼鏡・コンタクトの度数が大きく変わっていない」ことが一つの目安になります。
ここで注意したいのが、度数の変化は「自覚」だけだと当てにならないことがある点です。
例えば勉強や仕事で近くを見る時間が急増すると、調節が固まって一時的に近視っぽく測定されることがあります。
この状態で検査を受けると、必要以上に近視が強く見えて、術後の見え方のズレにつながることがあるので、検査の前段階がわりと大事です。
さらに、コンタクトレンズは角膜形状や涙の状態に影響するので、検査前の装用中止期間を守れるかも“安定”の一部になります。
守れないと正確に測れず、結局やり直しになることがあるので、忙しい時期ほど要注意です。
チェックしたい“安定”のサイン
- 過去1年で眼鏡度数がほとんど変わっていない
- コンタクトの度数を頻繁に上げていない
- 受験・資格勉強など近業が急増した時期を避けられる
- 検査前のコンタクト中止期間を守れる
「安定しているか」は検査でこう見られる
度数の安定は、単純な視力表だけでなく、屈折検査の結果や角膜形状のデータ、目の乾き具合なども合わせて判断されます。
たとえば角膜形状が不安定だと、同じ度数でも見え方がブレやすく、術後の質に影響が出ます。
また、ドライアイが強いと、測定値が揺れたり、術後の乾きや異物感が長引いたりすることがあります。
ここは「度数だけ安定していればOK」という単純な話ではなく、目の表面のコンディションまで含めて、安定している状態を作るイメージです。
度数が不安定な状態で手術を急ぐのは、満足度を下げる原因になりやすいです。焦らず、まずは適応検査で「今の目の状態」を数字で確認するのが安全です。
忙しい人ほど「段取り」が効きます
仕事が忙しいと、検査と手術の日程だけ押さえて、準備が雑になりがちです。
でも実際は、コンタクトの中止期間、目の乾き対策、睡眠不足の解消など、検査の精度を上げる要素が地味に効きます。
「やるなら一発で納得したい」というタイプほど、手術日より検査日を大事にしてほしいです。
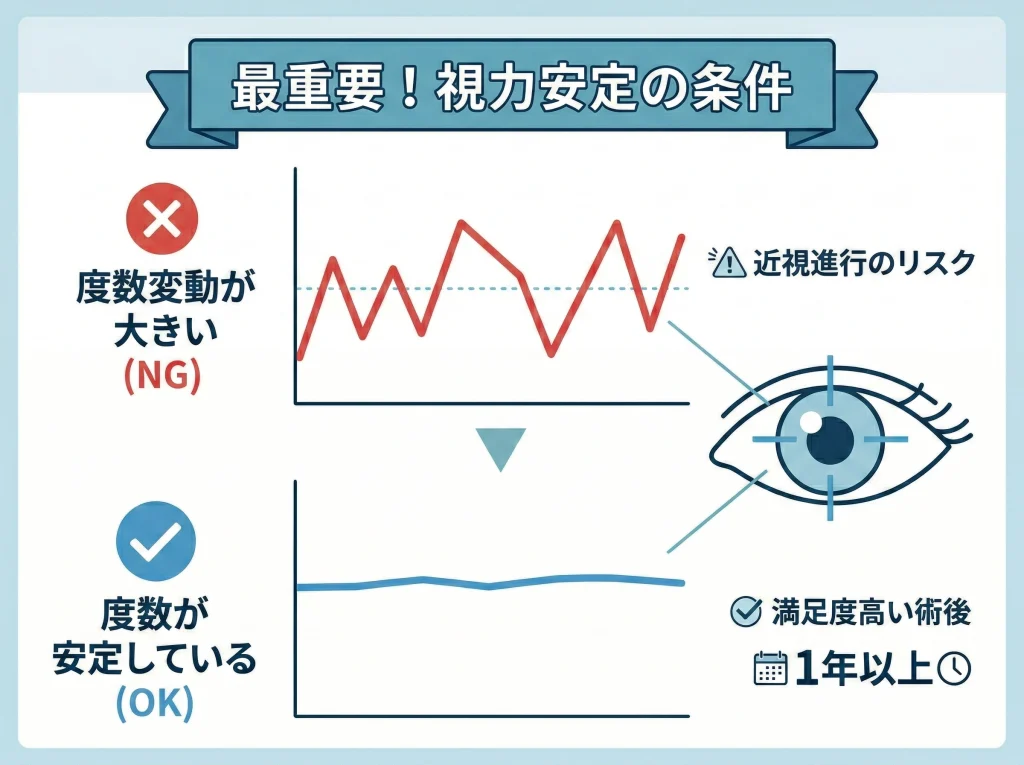
20歳未満は保護者同意が必要
18歳以上でも、クリニックによっては20歳未満は保護者の同意書を求める運用が多いです。
この「20歳」というラインは、医学の下限というより、説明と同意の手続きを安全側に寄せるための施設ルールとして置かれていることが多い印象です。
レーシックは自由診療が中心で、費用もまとまった額になりやすいので、契約や支払い方法の観点でも同意手続きが手厚くなることがあります。
また、若いほど生活が変わりやすいので、「部活でぶつかる」「就職で夜勤が増える」「引っ越しで通院が難しくなる」など、術後フォローの継続性も考えておきたいです。
手術そのものは短時間でも、その後の定期チェックや点眼、目をこすらない習慣づくりなど、やることは意外とあります。
ここが守れないと、トラブルの確率が上がるので、年齢が若いほど周囲のサポートも含めて計画しておくほうが安心です。
そして忘れがちですが、20歳未満はそもそも近視が進行中の人も多いです。
だから同意書の話以前に「度数が安定しているか」をより厳しめに見る、という施設があるのも自然かなと思います。
20歳未満で大事なのは「早く受けること」ではなく、度数が落ち着いていて、術後の管理まで含めて無理がないことです。
20歳未満で検討するなら、ここを押さえる
- 度数が1年以上安定しているか(最優先)
- 保護者同意の要否と、必要書類
- 部活・スポーツ・運転など生活スタイルの優先順位
- 術後通院のスケジュールを確保できるか
同意の場でズレが出やすいポイント
本人は「眼鏡が邪魔だから外したい」と思っていても、保護者は「安全性が不安」と感じることがあります。
このギャップは普通なので、説明の場で“リスクをゼロにしない”ことを共有できると、話が進みやすいです。
特に注意したいのは、見え方の質に関するリスクです。
たとえば夜間の光がにじむ感じや、乾きやすさ、左右差への慣れなど、視力表の数字だけでは語れない部分があります。
ここを「大丈夫でしょ」で済ませるより、具体例でイメージできるように医師やスタッフに質問しておくと、後悔が減ります。
手続きの条件は施設ごとに違います。正確な情報は各クリニックの公式案内をご確認ください。
20代・30代は最適応期

いわゆる“向きやすい時期”として名前が挙がりやすいのが20代・30代です。
理由は、近視の進行が落ち着いている人が増えやすいことと、老眼の影響がまだ小さいことです。
ここがそろうと、裸眼生活のメリットを長く受け取りやすいです。
さらに、仕事や育児で眼鏡・コンタクトの煩わしさが増える時期でもあります。
「朝起きてすぐ見える」「旅行や出張でコンタクト用品を持ち歩かなくていい」みたいな小さなストレス減が、積み重なると大きいです。
一方で、この年代は「勢いで受けやすい」年代でもあります。
だからこそ、検査の説明をちゃんと聞いて、見え方の変化やデメリットも織り込んだ上で決めるのが大事です。
特にコンタクトを長年使っている人は、角膜の状態やドライアイの程度に個人差が出やすいです。
この差は、術後の快適さに直結するので、検査でしっかり拾ってもらう価値があります。
また、妊娠や授乳、転職などライフイベントが多い人は、手術のタイミングが満足度を左右しやすいです。
妊娠・授乳期はホルモン変動で見え方や乾きが変わることがあるので、基本的には落ち着いてからの検討が無難です。
ここも「何歳だからOK」より「今の生活で無理がないか」で考えると失敗しにくいです。
この年代で意識したい“現実的な注意点”
- ドライアイが強い場合は術式選びが重要
- 夜間のグレア・ハローなど見え方の変化が起こることがある
- 強度近視だと矯正方法の候補が変わる
「メリット」を生活に落とし込むと判断しやすい
たとえばスポーツをよくするなら、汗や雨で眼鏡がズレるストレスが減るかもしれません。
一方で格闘技や球技など、目に衝撃が入りやすいスポーツは、術式や術後の注意点が増えます。
運転が多いなら、夜間の見え方の変化をどれくらい許容できるかがポイントになります。
在宅ワーク中心なら、遠くより中間距離や近距離の快適さを優先したくなる人もいます。
こういう“生活の中心”を先に言語化しておくと、医師との相談がかなり噛み合います。
ポイント:20代・30代は「早くやれば得」ではなく、目の状態が整っているときに、無理なく受けるのがいちばん大事です。
費用の話は「将来の手間」とセットで考える
費用は大きな判断材料ですが、単に安い高いではなく、将来の眼鏡・コンタクトの手間や、定期購入のストレスも含めて考えると納得しやすいです。
ただし、手術費用や術後の満足度は個人差が大きいので、「元が取れる」といった断定はしないほうが安全です。
あなたの生活で「何がいちばん面倒か」をはっきりさせて、その面倒をどれくらい減らせるかを軸にすると、判断がブレにくいかなと思います。
角膜厚・円錐角膜など禁忌
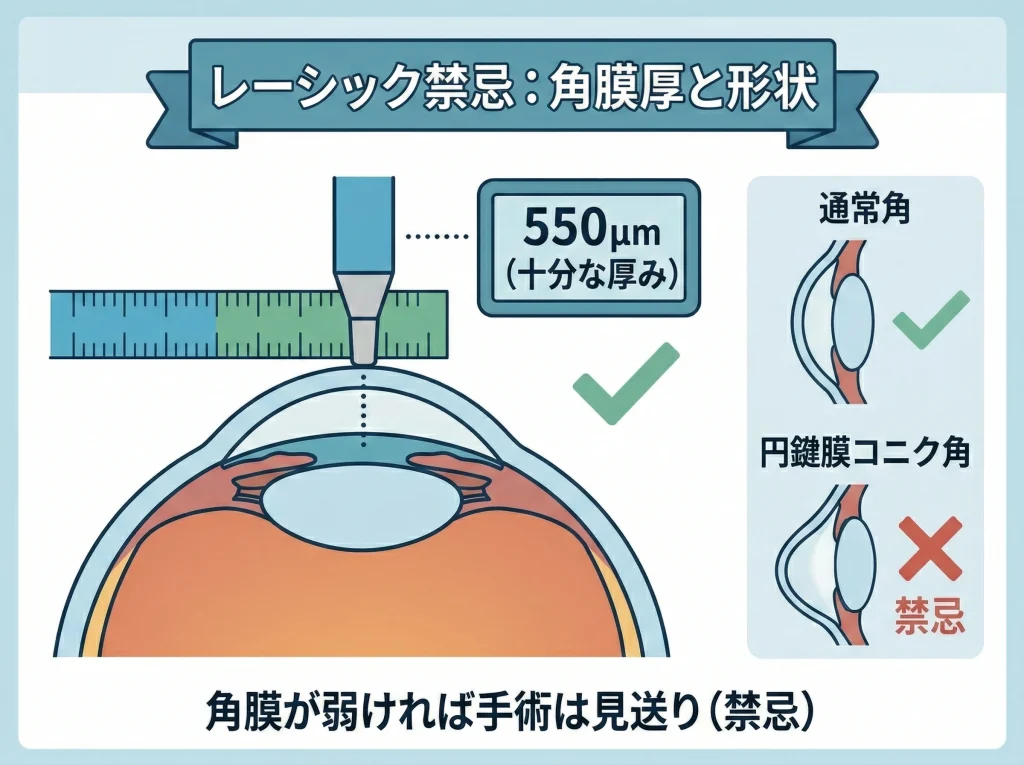
年齢条件をクリアしていても、レーシックは角膜を削る手術なので、角膜の安全性が最優先になります。
特に重要なのが角膜形状(不正乱視の有無)で、円錐角膜やその疑いがある場合、レーシックが禁忌になることがあります。
禁忌と言われるとショックかもしれませんが、これは「受けないほうが目を守れる」という意味なので、むしろ大事なブレーキです。
角膜がもともと弱い傾向がある人にレーザーで形を変えると、術後に角膜が前に押し出されて見え方が崩れるリスクが上がります。
このリスクは視力表の数字だけでは分かりにくいので、角膜形状を精密に測る検査が必須になります。
また、角膜の厚みだけでなく、どれだけ削る予定か、どれだけ残せるか、という“残り方”が重要です。
同じ角膜厚でも、近視が強ければ削る量が増えるので、条件が変わります。
さらに、ドライアイや眼瞼の炎症(まぶたの縁のトラブル)があると、術後の見え方や不快感に影響が出ることがあります。
「角膜はOKでも表面の状態が荒れている」みたいなケースもあるので、総合点で見てもらうのが大事です。
全身の病気についても、創傷治癒に影響するものは慎重判断になりやすいです。
たとえば自己免疫疾患やコントロール不良の糖尿病などは、術後の回復や感染リスクを考えて慎重になります。
ここは怖がるより、正直に申告して「あなたにとって安全なルート」を探すのが正解だと思います。
| チェック項目 | 見ているポイント | 気をつけたいこと |
|---|---|---|
| 角膜形状 | 不正乱視や円錐角膜の疑い | 疑いがあれば術式変更や見送り |
| 角膜厚と残存量 | 削る量と残せる量のバランス | 強度近視ほど条件が厳しくなりやすい |
| 涙の状態 | ドライアイの程度 | 測定値のブレや術後不快感に影響 |
| 眼底・眼圧 | 網膜や視神経の状態 | 近視が強い人ほど網膜チェックが重要 |
注意:ネット上の「角膜厚は何μm必要」などの数値は、条件(近視度数・角膜形状・予定削除量)で変わります。数値だけで自己判断せず、必ず専門医の検査結果で確認してください。
目以外の要因も“適応”に関わる
全身疾患やライフイベントも、術後の治りや安全性に関係します。
たとえば妊娠・授乳期は、ホルモンの影響で角膜や涙の状態が変わり、見え方が揺れることがあります。
さらに術後の点眼薬の扱いも絡むので、この時期は避ける判断になりやすいです。
また、睡眠不足や目をこする癖が強い人は、術後の過ごし方まで含めて対策が必要です。
最終的な適応の判断は、眼科専門医の診察と精密検査が前提です。
不安がある場合は複数施設で相談するのも一つの方法です。
レーシックは何歳まで有効?老眼の影響は?

「何歳までできるか」より、実は「何歳まで満足しやすいか」を左右するのが老眼です。
40代以降は、近視を“完全に遠くへ合わせる”ことで、手元が見えにくくなってストレスが増えるケースもあります。
ここからは、老眼を前提にした考え方をまとめます。
40代の老眼と見え方の変化

老眼(加齢に伴うピント調節力の低下)は、多くの人が40歳以降に自覚し始めます。
水晶体の弾力が落ちて、近くへピントを寄せる力が弱くなるのが基本のメカニズムです。
ここでややこしいのが、近視の人は「眼鏡を外すと手元が見える」ことが多い点です。
レーシックで遠くがよく見えるようになると、今まで“外すことで成立していた手元の見え方”が消えて、老眼が一気に表面化することがあります。
つまり「遠くが見えるようになったのに、なぜか不便になった」と感じる人が出てくるのは、この構造のせいです。
特にスマホは距離が近く、文字も細かいので、老眼の影響が出やすいです。
パソコン作業が多い人は、近距離だけでなく中間距離も快適にしたくなるので、遠方完全矯正がベストとは限りません。
また、夕方以降に見えにくくなるのは、疲れや乾きでピントが合いにくくなる影響も混ざります。
40代は「老眼だけ」の問題ではなく、「老眼+ドライアイ+疲労」がセットで来ることが多いので、ここを分解して考えるのがコツです。
レーシックを考えるなら、遠方視力だけでなく、生活で一番使う距離を整理しておくと相談がスムーズです。
たとえば通勤や運転が中心なのか、デスクワークが中心なのか、家事で手元作業が多いのかで優先順位が変わります。
この優先順位が曖昧だと、術後に「思ってたのと違う」が起きやすいです。
40代でよくある悩み
- スマホの文字が読みづらくなった
- 夕方以降に手元がぼやけやすい
- 仕事で近くを見る時間が長いほど疲れる
40代の視力回復は、遠くを完璧にするよりも、遠近のバランスで満足度が決まりやすいです。
「老眼になる前にやればOK」ではない
たしかに老眼が進む前のほうが自由度は高いです。
でも40代前半でもすでに調節力は落ち始めているので、「今は大丈夫」と思っても、数年後に一気に不便になることがあります。
だから40代で受けるなら、最初から「将来、老眼鏡をどう使うか」まで含めて設計するのが現実的です。
老眼鏡を完全に避けるのが目的になりすぎると、逆に不満が増えやすいです。
必要なら軽い老眼鏡を使う前提にすると、遠くの見え方を優先できてストレスが減る人もいます。
モノビジョンと遠近両用レーシック
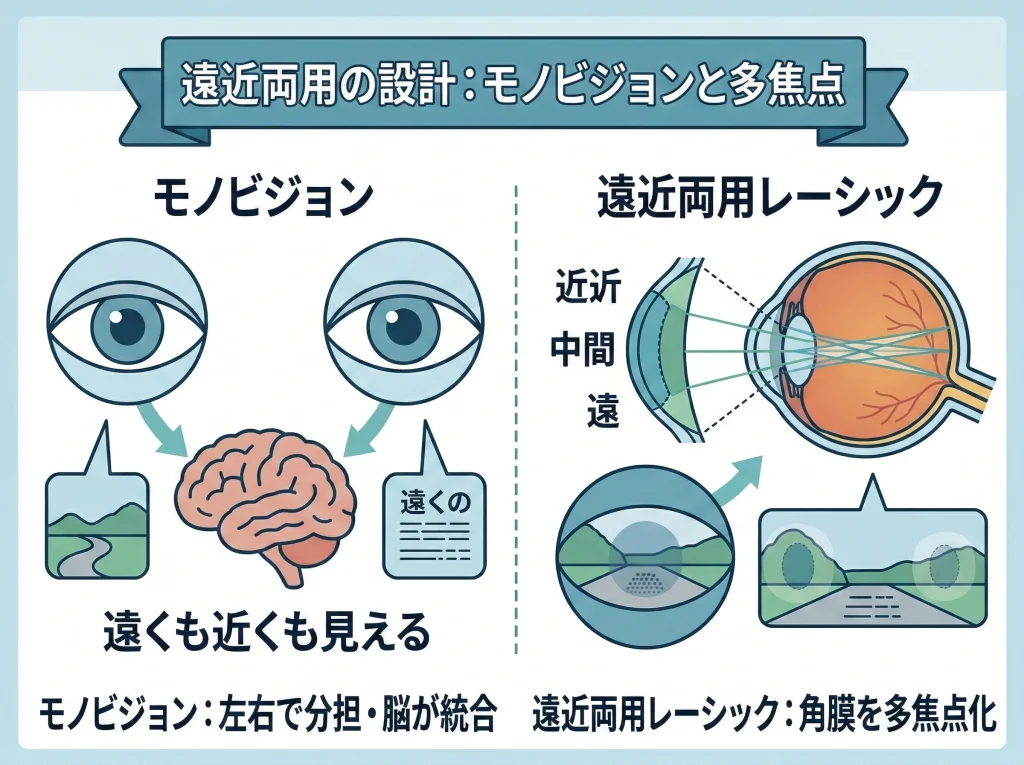
40代以降で検討される代表的な方法がモノビジョンです。
利き目を遠方、反対の目を近方寄りにして、脳が両方の情報をうまく使う設計です。
合う人にはかなり便利で、「日常のほとんどは眼鏡なし」で回せることもあります。
ただし万能ではなく、慣れが必要で、立体感やコントラスト感が落ちたように感じる人もいます。
夜間運転が多い人や、細かい作業を正確にしたい人は、慎重に相性を見たほうがいいです。
また、左右差のある見え方に脳が適応できるかは個人差が大きいです。
「合えば最高、合わなければストレス」という振れ幅があるので、試してから決めるのが安全です。
そして、もう一つの方向性が遠近両用の設計を狙うレーシックです。
これは角膜の形状を工夫して、近方や中間の見え方に配慮する考え方ですが、適応条件や導入状況は施設差が出やすいです。
遠近両用系は“仕組みが複雑”な分、期待値コントロールが大事になります。
「遠くも近くも完璧」を狙うより、生活で困る場面を減らす設計として捉えると納得しやすいです。
モノビジョンで失敗しにくくするコツ
いきなり手術で決めるのではなく、コンタクトや試験レンズでモノビジョンを試すのが定番です。
短期間でも「意外と快適」「これは無理かも」が分かるので、後悔が減ります。
試すときは、家の中だけでなく、外出や買い物、できれば運転の場面でも確認したいです。
近くが見えるだけでなく、段差の見え方や距離感がどう変わるかがポイントになるからです。
| 方法 | メリット | 気をつけたい点 |
|---|---|---|
| モノビジョン | 遠近を眼鏡なしでカバーしやすい | 慣れが必要で立体感が変わることがある |
| 遠近両用設計 | 近方・中間の不便を減らす狙い | 適応条件と期待値調整が重要 |
| 遠方優先+老眼鏡併用 | 見え方がシンプルで安定しやすい | 近くは割り切って道具を使う |
注意:遠近両用系の治療は、導入機器や適応条件が限られることがあります。過度に期待値を上げすぎず、「できること・できないこと」を説明で確認してから判断してください。
仕事と趣味で“向き不向き”が出ます
デザインや写真、細かい色味を見る仕事は、左右差に敏感な人がいます。
逆に、スマホや会話、買い物などの日常中心なら、モノビジョンがハマる人もいます。
だから「あなたの生活で何を優先するか」を、事前に自分の言葉で言えるようにしておくと強いです。
医師に相談するときも、希望が具体的なほど、提案の精度が上がります。
50代・60代は白内障を確認
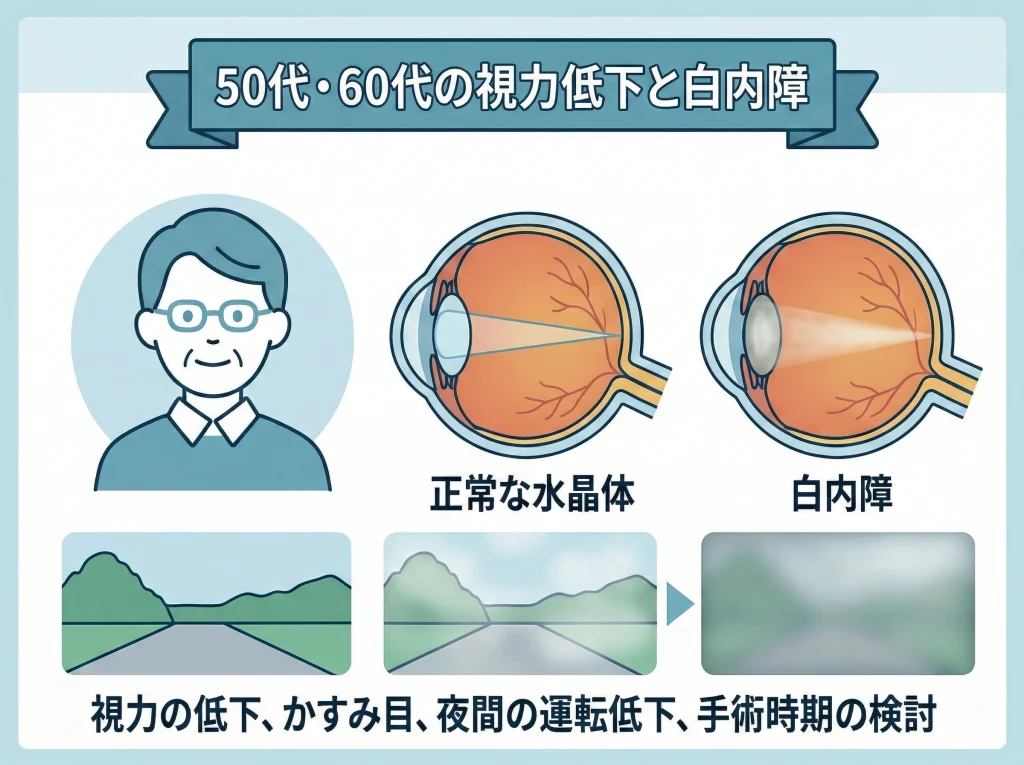
50代・60代で視力が落ちてきたとき、原因が近視だけとは限りません。
白内障など水晶体の変化が始まっていると、レーシックで角膜だけを整えても“視界のクリアさ”が思ったほど上がらないことがあります。
だからこの年代は、まず白内障の有無をチェックするのが合理的です。
白内障は「見えにくい」だけでなく、「まぶしい」「ライトがにじむ」「色が黄ばんで見える」みたいな症状として出ることもあります。
近視の人は度数を上げることで一時的にごまかせる場合があり、気づくのが遅れることもあります。
もし白内障が進行しているなら、角膜を削るより、水晶体を扱う手術のほうが視界の質の改善につながりやすいです。
また、将来白内障手術を受ける可能性が高いなら、最初から「白内障手術+眼内レンズ」で遠近をどうするか、というプランのほうが納得しやすいケースもあります。
ただし眼内レンズにも種類があり、見え方のクセや費用面の違いがあるので、ここも“あなたの生活”とセットで考えるのがコツです。
50代・60代でレーシックを選ぶ人もいますが、その場合は「白内障がまだ問題になっていないか」「いつ頃レンズの問題が出そうか」を先に整理しておくと、後から話がブレにくいです。
この整理は医師の診察が必要なので、自己判断で決め打ちしないのが大事です。
レーシック経験者は白内障手術で伝えることがある
過去にレーシックを受けた人が、高齢になって白内障手術を受けるときは、眼科医にその旨を必ず伝えてください。
レーシックで角膜の曲率が変化していると、眼内レンズの度数計算が難しくなることがあるからです。
最近は計算の考え方も進歩していますが、術前データがあると計算の助けになるケースがあります。
なので、レーシックを受けるなら、術前の検査結果を保管しておくと後々ラクかもです。
50代・60代は「レーシックかどうか」より、白内障が関係していないかを先に確認すると遠回りしにくいです。
受診前にメモしておくと話が早いこと
診察の時間は限られるので、困っている場面を具体的に伝えられると判断が速くなります。
たとえば「夜の運転がつらい」「スマホの文字が読めない」「眩しさが増えた」など、生活の困りごとを箇条書きにしておくのがおすすめです。
治療方針は目の状態と生活希望で変わります。
最終的な判断は眼科専門医と相談して決めてください。
ICL・SMILE・オルソの適応年齢
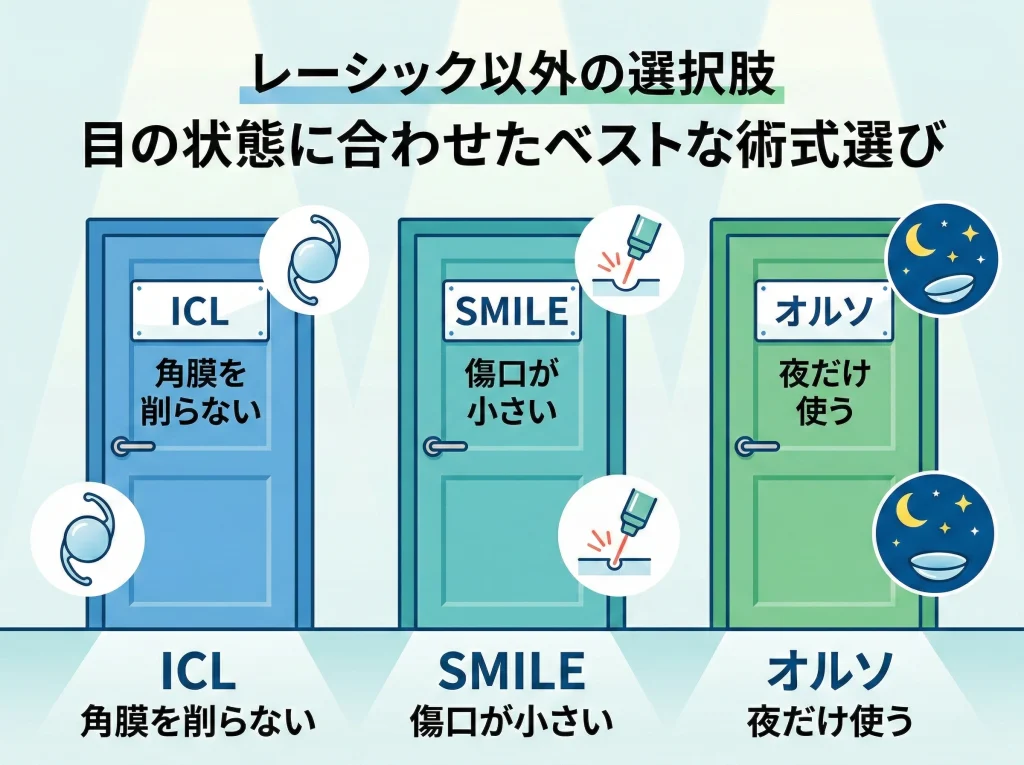
「レーシックが合わないかも」と感じたときに、代替としてよく比較されるのがICL、SMILE、オルソケラトロジーです。
年齢との相性もそれぞれ違います。
ここで大事なのは「どれが上位互換」という話ではなく、あなたの目と生活に合うルートを探すことです。
レーシックが合わない理由には、角膜が薄い、近視が強い、角膜形状が不安、ドライアイが強い、老眼の設計を優先したい、などいろいろあります。
この理由によって、候補がスパッと絞れることもあります。
なので比較するときは「何がネックなのか」を先に言葉にすると、迷いが減ります。
ICL(眼内コンタクトレンズ)
ICLは角膜を削らず、眼の中にレンズを入れて矯正する方法です。
角膜が薄い人や強度近視の人にとって、現実的な選択肢になることが多いです。
また、理論的にはレンズを取り出せるので、将来の変化に備えたい人の安心材料になることもあります。
一方で、目の中にレンズを入れる手術なので、感染や眼圧など別ジャンルの注意点が増えます。
年齢でいうと、老眼や白内障の影響が強くなる前のほうが設計しやすい場面もあり、施設ごとに適応の考え方が整理されています。
SMILE
SMILEはフラップを作らない(小切開)タイプとして知られるレーザー矯正の一つです。
フラップ関連の不安を減らしたい人が候補に入れることが多いです。
ただし、適応は機器や施設の方針、矯正したい度数の範囲、乱視の条件などで変わります。
「レーシックより新しいから誰でも向く」という考え方は危ないので、検査結果ベースで判断するのが前提です。
また、年齢が上がるほど老眼の設計が重要になるので、40代以降は「どこにピントを置くか」を先に決めてから術式を選ぶ流れが失敗しにくいです。
オルソケラトロジー
オルソケラトロジーは、就寝中に特殊なレンズを装用して角膜形状を一時的に変え、日中の裸眼視力を確保する方法です。
手術に抵抗がある人や、可逆性を重視したい人にとって、有力な選択肢になります。
ただし毎日の管理やレンズケアが必要で、合う合わないは生活習慣に強く左右されます。
また、目の乾きが強い人や、衛生管理に自信がない人は慎重に検討したいです。
同じ治療名でも、適応は施設・機器・目の状態で変わります。正確な情報は各医療機関の公式案内をご確認ください。
迷ったら「あなたの優先順位」を3つに絞る
候補が増えるほど、決め手が曖昧になることがあります。
そんなときは「安全性」「生活の快適さ」「将来の変化への備え」みたいに、あなたの優先順位を3つに絞ると判断が速くなります。
優先順位が決まると、医師の説明も理解しやすくなります。
逆に優先順位が決まっていないと、どの治療も良さそうに見えてしまって迷子になりやすいです。
レーシックは何歳まで?後悔しない結論

私の考え方としては、レーシックは「何歳までできるか」よりも、その年齢のあなたにとっていちばん納得しやすい手段かで決めるのが後悔しにくいと思います。
年齢はたしかに分かりやすい指標ですが、数字だけで決めると「見え方の優先順位」や「将来の変化」を取りこぼしやすいです。
特に40代以降は、老眼が絡むだけで設計の考え方が変わります。
さらに50代以降は、白内障など水晶体側の問題が入ってきて、治療の軸そのものが変わることがあります。
だから私は、年齢ごとの“結論”を持ちつつも、最後は検査結果と生活の希望で決めるのが一番だと思っています。
年齢別に、ざっくり結論
- 18〜20歳:できる場合もあるけど、度数安定が最優先。手続き面(同意)も確認
- 20代・30代:条件がそろえば満足しやすい時期。ドライアイや強度近視は要チェック
- 40代:老眼前提。モノビジョンや遠近のバランス設計を含めて検討
- 50代・60代:まず白内障の有無。必要なら白内障手術中心にプランを組む
決める前の最短ルート
①適応検査で角膜・度数・眼底を確認 → ②老眼(手元の見え方)の優先順位を整理 → ③候補(レーシック/ICL/SMILE/オルソ/白内障手術)を比較
相談するときに聞いてほしい質問
受け身で説明を聞くだけだと、あとから「聞けばよかった」が出やすいです。
なので私は、最低限この3つは聞いてほしいと思っています。
一つ目は「あなたの検査結果で、レーシック以外の選択肢も含めた第一候補は何か」です。
二つ目は「術後に困りやすいことがあるとしたら、それは何で、どれくらいの頻度か」です。
三つ目は「将来の老眼や白内障を踏まえると、どんな設計が無理がないか」です。
この3つがクリアになると、判断がかなりラクになります。
最後に大事なお願い
視力回復手術はメリットが大きい一方で、合併症リスクがゼロではありません。
ここに書いた内容は一般論で、あなたの目に当てはまるかどうかは検査しないと分かりません。
最終的な判断は眼科専門医に相談し、各医療機関の公式サイトの説明も必ず確認した上で決めてください。