レーシックから20年後に視力低下を感じると、近視戻りなのか、老眼なのか、白内障なのか、それとも手術の影響が残っているのかと不安が一気に大きくなります。
夜のハロー・グレア、ドライアイによる見えにくさ、再手術やICLの可否、失明リスクまで気になって当然です。
実際には、20年後の見え方の変化はひとつの原因だけで決まることは少なく、角膜の長期変化、水晶体の加齢、眼表面の乾きが重なっていることが多いです。
日本眼科学会のガイドラインでも、屈折矯正手術の長期予後にはなお不確定な要素があるため慎重な適応判断が必要とされていて、術後に別の病気で受診した場合は手術歴の申告が大切になります。
記事のポイント
- 20年後の視力低下が起こる主な理由
- 老眼や白内障とレーシック後の見え方の違い
- 再手術やICLを考えるときの判断軸
- 安全性の見方と受診時に確認したいこと
レーシック20年後の視力低下要因

ここでは、20年後の見えにくさを「レーシックが切れた」の一言で片づけず、何が起きているのかを分けて見ていきます。
私が大事だと思うのは、遠くがぼやけるのか、手元がつらいのか、夜だけ見えにくいのかを切り分けることです。
この整理ができるだけで、受診時の話もかなり進めやすくなります。
近視戻りはなぜ起こる
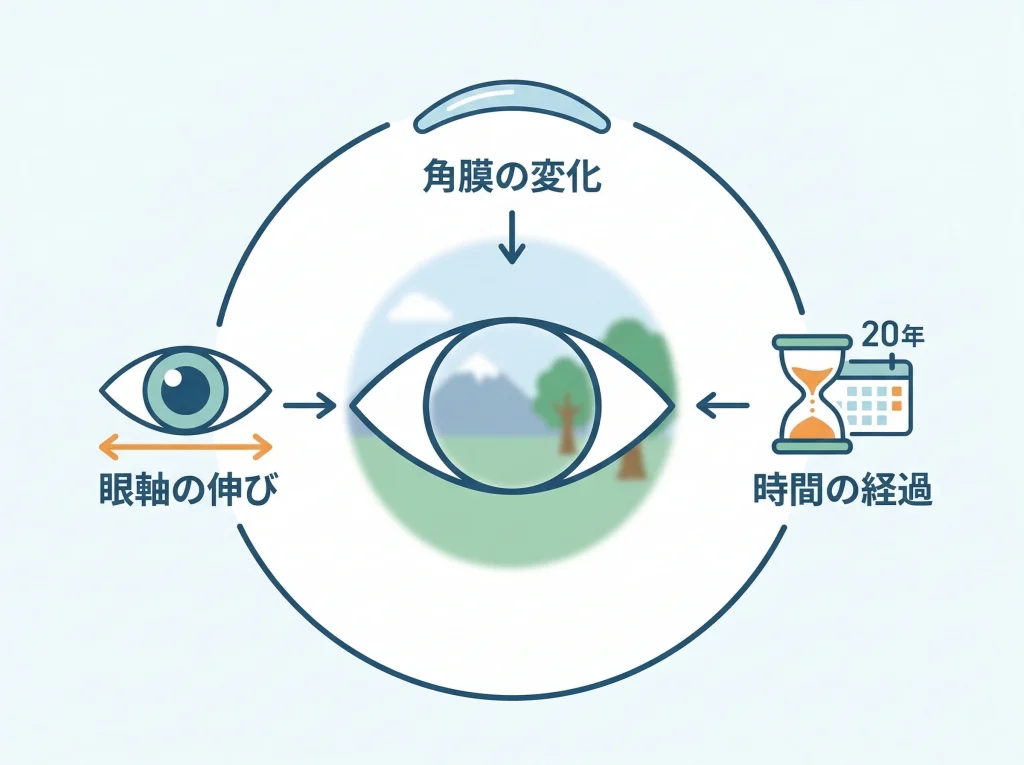
角膜だけでは説明しきれない変化があります
レーシックで角膜の形を変えても、長い時間のなかでは屈折が少し近視側へ戻ることがあります。
この変化は、角膜が全部元通りになるというより、創傷治癒の影響や度数の経年変化が積み重なって見え方に差が出るイメージで考えるとわかりやすいです。
長期追跡研究では、LASIK後に屈折の変化がゆっくり進む例が確認されていて、とくに強い近視だった人では戻りが話題になりやすいです。
若い時期に手術を受けた人ほど、その後の生活年数が長いぶん、眼の成長や使い方の影響を受ける時間も長くなります。
眼球側の変化も無視できません
20年後の遠方視力低下は、角膜の治癒反応だけでなく、眼そのものの経年変化も重なって起こることがあります。
近視が強かった人では、角膜だけでなく眼軸長の変化が見え方に影響することがあり、これが「手術したのにまたぼやける」という感覚につながります。
だからこそ、20年後に視力が落ちたときは、レーシックのせいと決めつけるより、今の眼の状態を一度まるごと見直すほうが現実的です。
見え方の変化は軽くても無視しないほうがいいです
近視戻りはゼロか100かではなく、少しだけ度数が動いて運転や映画館だけつらくなる人もいれば、健康診断ではじめて気づく人もいます。
日中は問題ないのに夜だけ見づらい場合は、単純な度数変化に加えて瞳孔径やコントラストの問題が重なっていることもあります。
私なら、遠くの見づらさが出た時点で、裸眼視力だけでなく屈折値、乱視の変化、角膜形状まで確認したいです。
近視戻りの判断で大切なのは、視力表の数字だけで結論を出さないことです。 少し見えにくいという自覚があっても、原因が近視戻りなのか、乱視なのか、ドライアイなのかで対処は変わります。 まず屈折検査で本当に近視方向へ動いているかを確かめることが、遠回りに見えていちばん確実かなと思います。
老眼で見え方はどう変わる
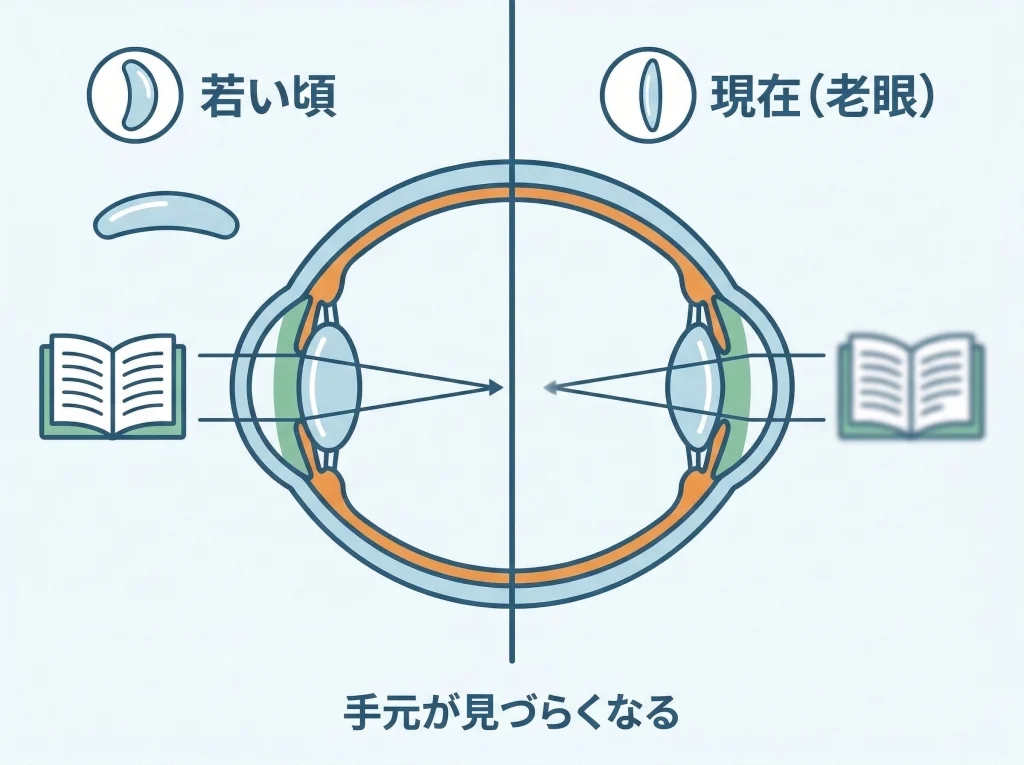
老眼はレーシックの故障ではありません
老眼はレーシックで早まるというより、水晶体の柔らかさが年齢とともに落ちることで起こる自然な変化です。
老眼は近くへピントを合わせにくくなる加齢変化として知られていて、レーシックの成否とは別軸で考える必要があります。
つまり、20年前に手術がうまくいっていても、40代から50代に入れば手元が見えにくくなるのはかなり普通のことです。
近視だった人ほど老眼を強く自覚しやすいです
もともと近視だった人は、手術前ならメガネを外して手元を見やすかったぶん、レーシック後に正視へ近づくと老眼を自覚しやすくなります。
この変化は、遠くが見えるようになった代わりに、近くを見るときの余白が減ったと考えるとわかりやすいです。
そのため、20年後に「視力が落ちた」と感じても、実際には遠くではなく手元の問題ということが少なくありません。
まずは困っている距離を言葉にしてください
スマホがつらいのか、読書がつらいのか、パソコン作業の夕方だけ厳しいのかで、老眼の関わり方はかなり見えやすくなります。
近くの見えにくさが中心なら、老眼鏡や作業距離の調整でかなりラクになる場合があります。
逆に、遠くも手元も一緒に不安定なら、老眼だけではなく近視戻りやドライアイが混ざっているかもしれません。
老眼は誰にでも起こる変化なので、ここを必要以上に悲観しなくて大丈夫です。 ただし、手元が見づらいという訴えの裏に白内障やドライアイが重なっていることもあるので、単なる年齢のせいで片づけず、今の見えにくさの質を確認しておくと安心です。
白内障が及ぼす影響
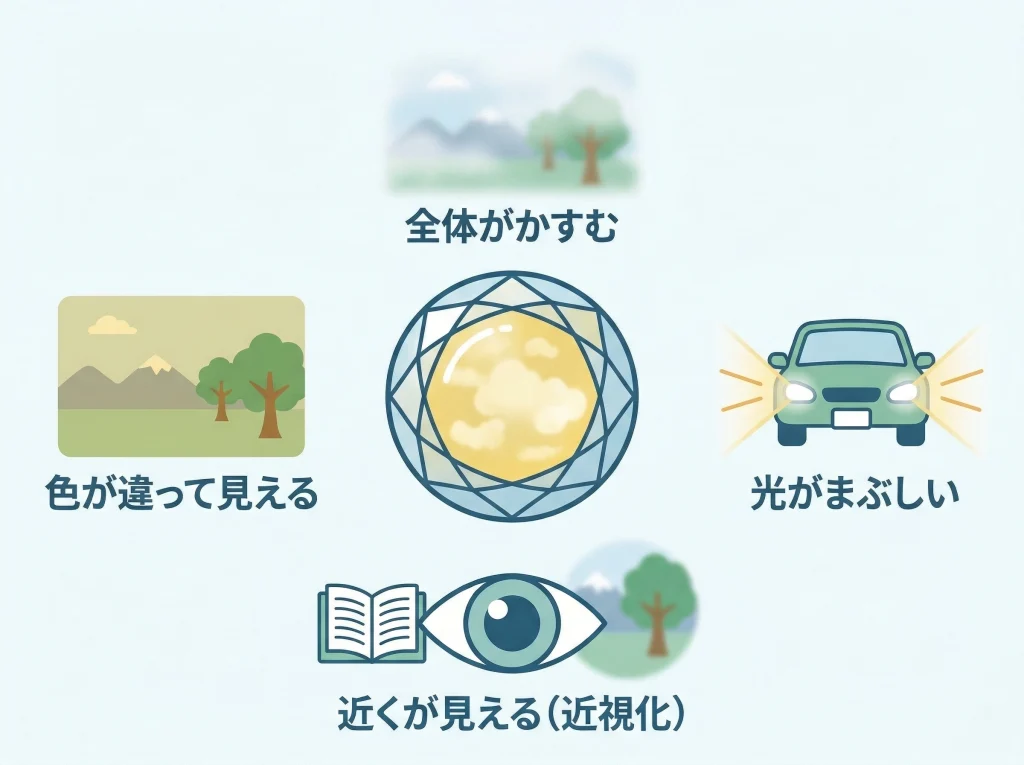
50代以降は水晶体の変化を必ず考えたいです
50代以降で見逃したくないのが白内障です。
とくに核白内障では、水晶体中心部の変化によって近視化が起こり、遠くがぼやける、かすむ、まぶしいといった症状が出ることがあります。
このとき本人の感覚としては「また近視が戻った」と受け取りやすいのですが、実際には角膜ではなく水晶体側の変化が主役ということがあります。
レーシック後の見え方を考えるうえで、白内障はかなり重要な分かれ道です。
白内障は視力だけでなく見え方の質も落とします
白内障が進むと、視力表の数字より先に、逆光で見づらい、夜のライトが広がる、コントラストが落ちるといった違和感が出ることがあります。
この段階では、度数を合わせ直してもすっきりしないことが多く、メガネを作り替えても満足しにくいです。
だから、20年後の視力低下で白内障を見落とすと、対策がずれやすいんですよね。
| 気になる変化 | 考えやすい原因 | 自覚しやすい症状 | 受診時に確認したいこと |
|---|---|---|---|
| 遠くが少しぼやける | 近視戻り | 標識や字幕が見づらい | 屈折値、角膜形状、裸眼視力 |
| 手元だけ急につらい | 老眼 | スマホや本を離したくなる | 年齢相応の調節力、作業距離 |
| かすみとまぶしさが増える | 白内障 | 夜間運転がつらい、光がにじむ | 水晶体の混濁、眼底、眼圧 |
| 見え方が日によって揺れる | ドライアイ | 瞬きで少し改善する | 涙液、まぶたの炎症、角膜表面 |
この表はあくまで一般的な目安ですが、原因の当たりをつけるにはかなり役立ちます。
白内障が混じると、近視戻りに見えても本体は水晶体側ということがあるので、自己判断で度数だけ追いかけないほうが安全です。
白内障は「かなり見えなくなるまで待つもの」と思われがちですが、実際には生活の困りごとで考えるほうが自然です。 夜間運転がつらい、仕事の画面が見えにくい、光がまぶしくて疲れるという段階でも相談する価値は十分あります。
ドライアイと見えにくさ
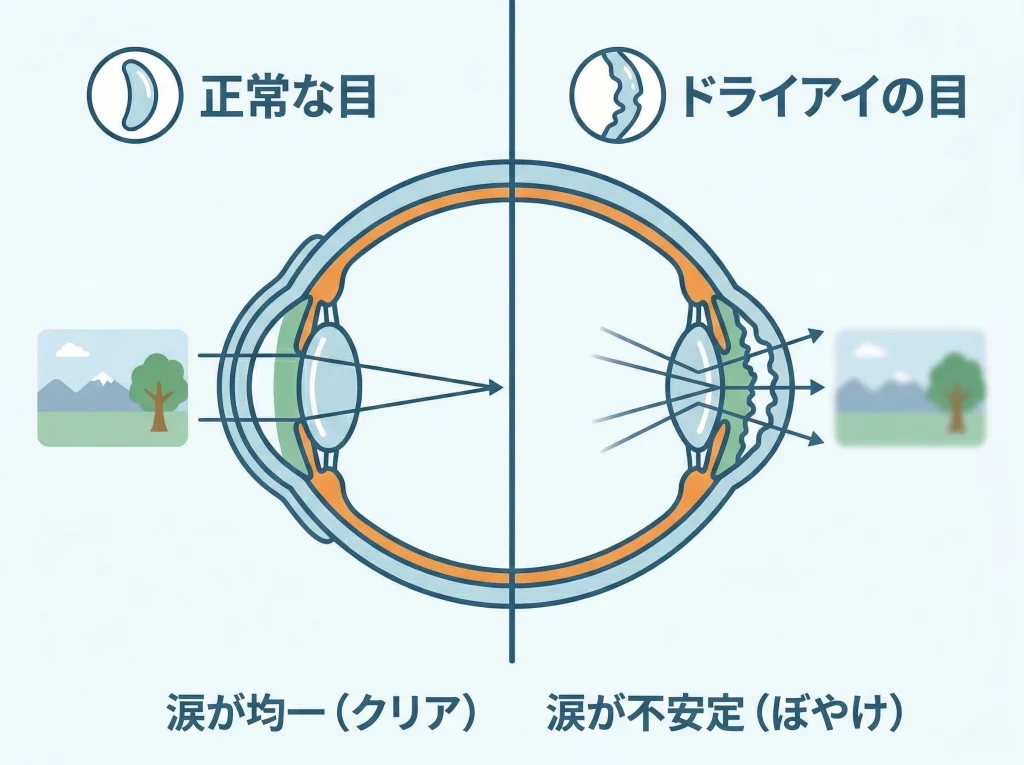
乾きは視力の質に直結します
ドライアイは「乾く」だけではなく、涙の膜が乱れてピントの質を落とすので、視力表の数字以上に見えにくさを感じやすいです。
とくにレーシック後の眼は、角膜知覚や涙液バランスの変化が関わるため、乾燥が見え方に出やすい場面があります。
朝は見えるのに夕方だけぼやける、瞬きをすると少し改善するという人は、度数より涙液の影響を疑ったほうがいいこともあります。
長期経過後でも油断しないほうがいいです
術後かなり時間が経っていても、年齢が上がるとまぶたの脂の質や量が変わり、涙の蒸発が増えて不安定さが出やすくなります。
さらに、パソコンやスマホを見る時間が長いと瞬きの回数が減り、乾きやすさが強まることもあります。
20年後の見え方の揺れを考えるとき、私はこの眼表面の状態をかなり重視したいです。
市販の点眼で終わらせない判断も必要です
市販の目薬で一時的に楽になっても、原因がまぶたの炎症やマイボーム腺の不調なら、根本は残ったままになりやすいです。
炎症が続くと涙の質そのものが落ちて、見えにくさだけでなく異物感や疲れ目まで引きずることがあります。
見えにくさの波が大きいときは、屈折検査だけで済ませず、角膜表面とまぶたの状態まで見てもらうと話が早いです。
市販の目薬でごまかしても、見えにくさが続くなら放置しないでください。 まぶたの炎症やマイボーム腺の不調が隠れていると、涙の質そのものが落ちて改善しにくいことがあります。 長期経過後も眼表面のケアは軽く見ないほうがいいです。
ハロー・グレアの実態
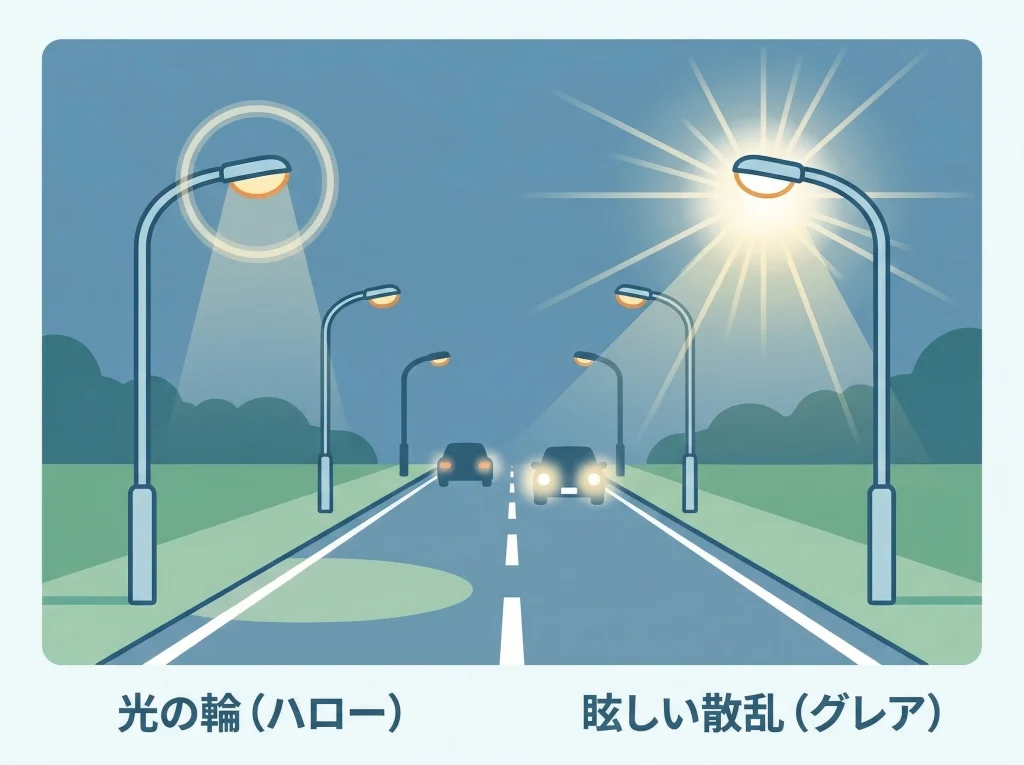
視力が良くても見え方に不満は残りえます
視力が1.0前後あっても、夜だけ見づらい、ライトがにじむ、コントラストが落ちるという悩みは残ることがあります。
数字としての視力が保たれていても、実際の生活で不便を感じるなら、それは十分に相談する価値のある問題です。
つまり、視力表の成績と満足度は必ずしも一致しません。
症状の表現が診断のヒントになります
夜間運転でつらいのか、暗い店内で見えにくいのか、光源の周囲だけにじむのかを具体的に言語化しておくのが大事かなと思います。
ハローは輪のように見える感じで、グレアは光が広がってまぶしさで見にくくなる感じなので、自分の言葉で近い表現を選ぶだけでも受診時に役立ちます。
症状がはっきりすると、度数の問題なのか、ドライアイなのか、白内障の始まりなのかが見えやすくなります。
夜だけつらいなら無理に我慢しないでください
日中は困らないのに夜だけ危ないというケースは、生活の満足度より安全面で無視しにくいです。
運転が関わるなら、視力の数値よりも実際の見え方を優先して相談したほうが安心です。
とくに仕事や送迎で夜の運転が避けにくいなら、早めに原因をはっきりさせたほうがいいです。
ハロー・グレアは気のせいではありません。 見え方の質の悩みは検査室では伝わりにくいので、どんな場面で、どの光が、どの程度つらいのかを具体的にメモしていくと、対策の方向がかなり見えやすくなります。
レーシック20年後の視力低下対策
ここからは、20年後に見えにくさが出たときの対策を整理します。
大事なのは、すぐに再手術の話へ飛ばず、今の眼で何が起きているかを順番に確認することです。
そのうえで、追加矯正、ICL、白内障手術、メガネの使い分けまで含めて考えると、選択肢は思っているより広いです。
再手術の適応と限界
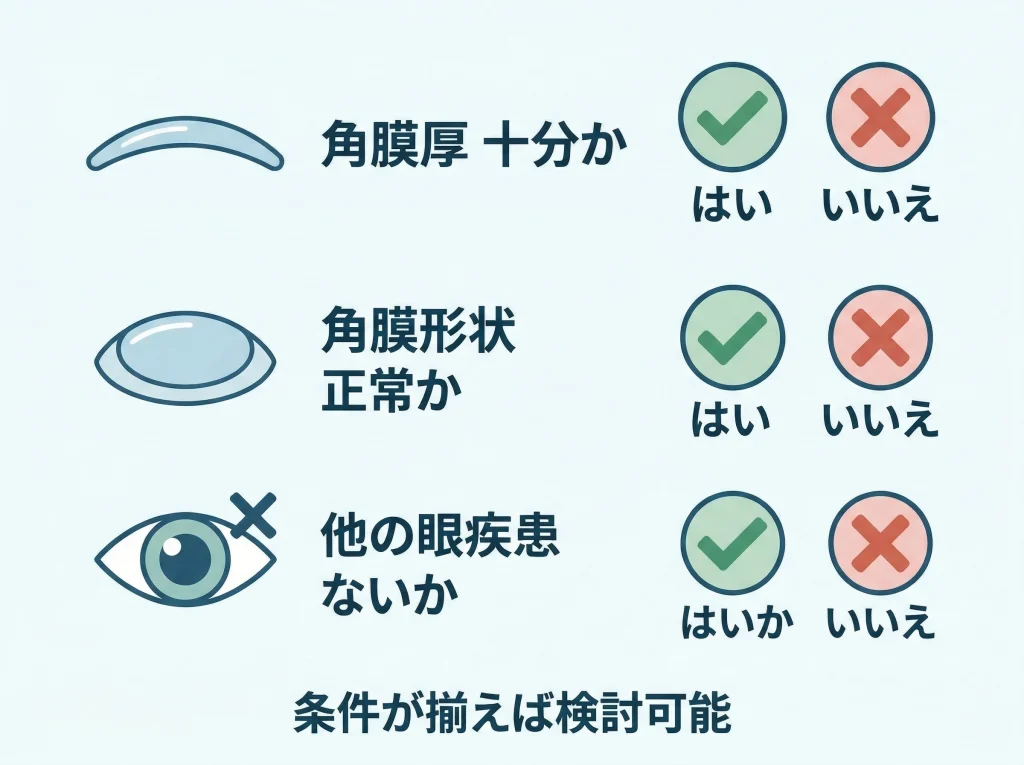
再手術が向くのは条件がそろったときです
追加のレーザー矯正は、角膜形状が安定していて、残る角膜厚に余裕があり、ほかの原因で見えにくくなっていない場合に検討されます。
言い換えると、見えにくいからすぐ再手術ではなく、再手術していい眼かどうかの確認が先です。
白内障やドライアイが主な原因なら、レーザーを足しても満足しない可能性があります。
時間が空くほど注意点も増えます
初回手術から長く時間が空くほど、フラップ周辺の扱いに慎重さが求められます。
上皮迷入のように、再処置だからこそ気をつけたい合併症もあります。
20年後の再手術は「できる人もいる」が正確で、誰にでも勧められる話ではありません。
再手術前にそろえたい情報があります
昔の術前データや手術記録が残っていると、角膜の変化や当時の矯正量を読み解きやすくなります。
将来の白内障手術でも役立つことがあるので、書類があるなら保管しておく価値は高いです。
私なら、再手術の相談をするときは、いつから見えにくいか、どの距離が困るか、夜間症状があるかまで整理して持っていきます。
再手術は「前回うまくいったから今回も大丈夫」とは限りません。 20年という時間の中で、角膜だけでなく水晶体や涙液環境も変わっているので、今の眼にとって何が最優先かを見直すところから始めるのが安全です。
ICLは選択肢になるか
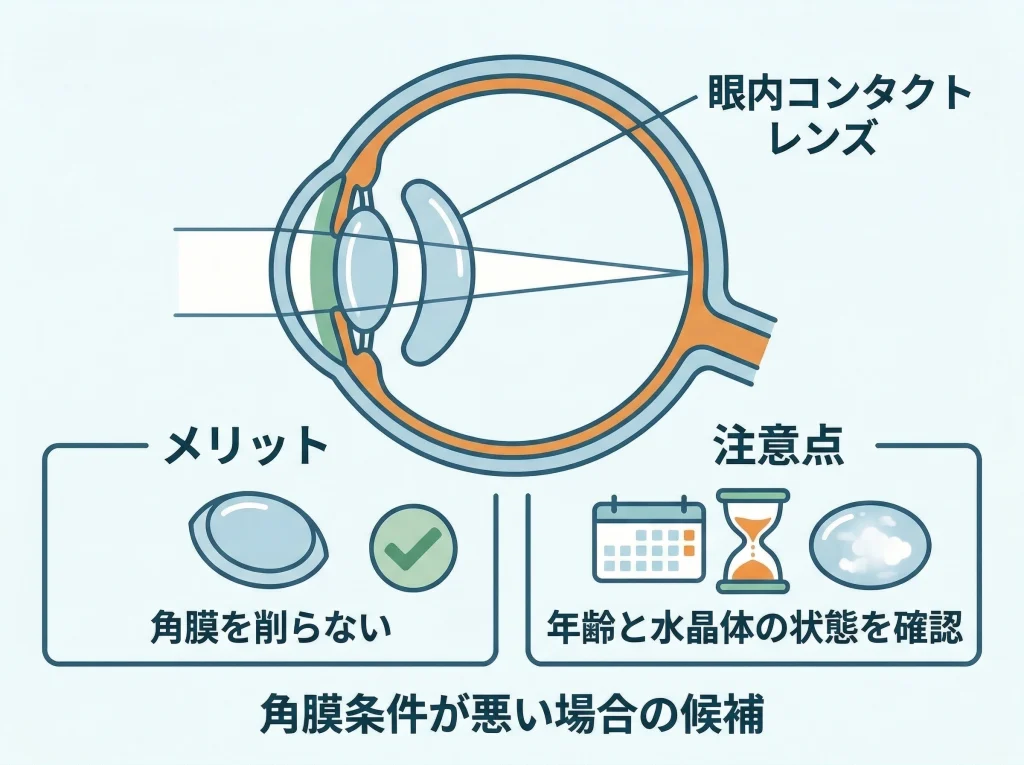
角膜を削りたくないなら候補になります
角膜をこれ以上削りたくない場合や、角膜条件の問題で追加レーザーが向かない場合には、ICLが候補に入ります。
ICLは角膜を削らずに眼内へレンズを入れる方法で、高度近視や角膜条件の制約がある人にとっては現実的な選択肢です。
レーシック後に再び矯正が必要になったときでも、角膜の余力が少ないなら発想を変えて眼内レンズ側で考える余地があります。
ただし年齢と水晶体の状態で向き不向きが変わります
20年後という時点では水晶体の加齢変化が進んでいる人も多いので、ICLより白内障手術のほうが合うケースもあります。
ここは年齢だけでなく、水晶体の透明度、前房の深さ、白内障の有無、生活で困っている距離をまとめて判断するのが大切です。
手術法そのものの好みより、今の眼の状態との相性を優先したいところです。
| 選択肢 | 向きやすい場面 | 考えたい注意点 |
|---|---|---|
| 追加レーシック | 角膜厚に余裕があり原因が屈折中心 | 上皮迷入や乾燥悪化の確認が必要 |
| ICL | 角膜をこれ以上削りたくない | 年齢、水晶体の状態、前房深度を確認 |
| 白内障手術 | 白内障が見え方に影響している | 術後度数設計と生活スタイルのすり合わせ |
| メガネ併用 | 症状が軽く距離別の困りごとが中心 | 老眼や夜間だけの補正を考えやすい |
ICLは魅力的な選択肢ですが、20年後の眼では万能ではありません。 白内障が見え始めているなら、ICLより白内障手術を軸に考えたほうが合理的なこともあります。 ここは術式の好みより、今の眼の状態で決めるのが大事です。
フラップは20年後も安定か
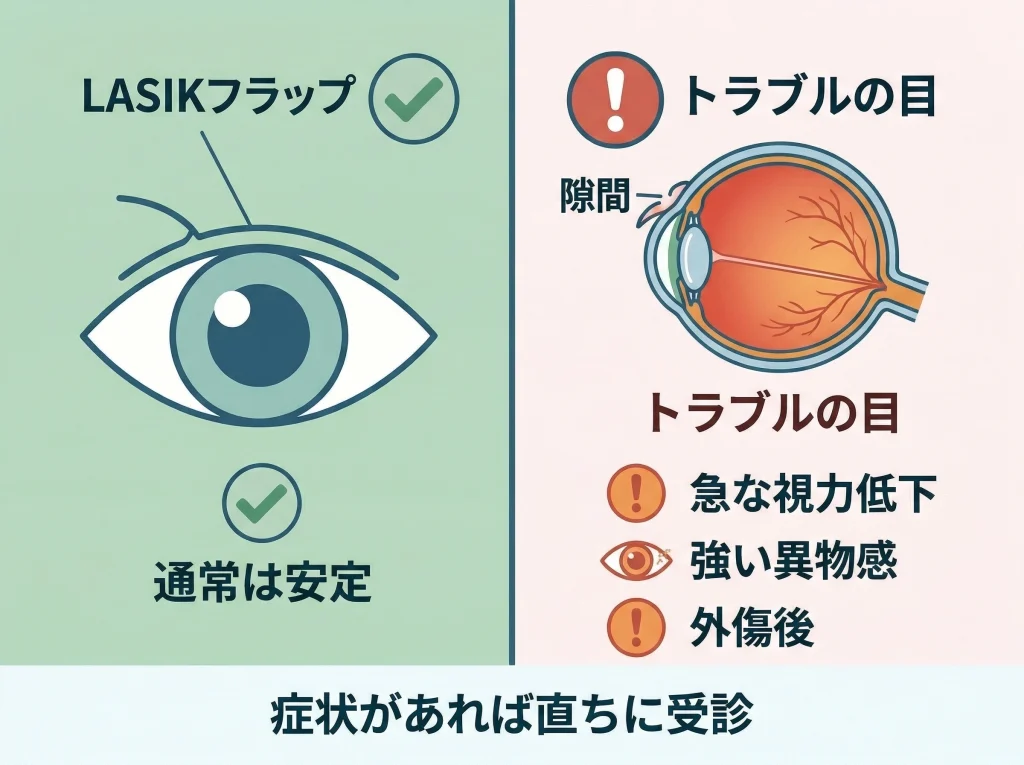
基本的には安定しています
LASIKのフラップは通常かなり安定しています。
ただし、理論上は切開面が存在し続けるため、外傷や特殊な条件でずれる可能性が完全にゼロになるわけではありません。
この話だけ聞くと不安になりますが、日常生活で頻繁に起こる問題として考える必要はありません。
まれな報告は知識として知っておくと十分です
実際に、20年後の長期経過後でもフラップ関連トラブルが報告されることはあります。
ただし、これはかなりまれな話で、日々の生活のなかで常に怯えるべき性質のものではありません。
大事なのは、可能性があることを知ったうえで、普段は必要以上に怖がらないことかなと思います。
受診を急ぎたいサインがあります
急な視力低下、強い異物感、突然のかすみ、明らかな外傷後の見え方の変化があるなら、自己判断で様子見しないほうが安全です。
放置すると上皮迷入などで対応が複雑になることがあります。
私なら、レーシック歴を最初に伝えて、フラップ関連の確認もお願いしたいです。
フラップの話はレアケースが注目されやすいですが、知っておくべきなのは「症状が急なら早く受診する」という一点です。 普段から必要以上に怖がるより、レーシック歴を忘れず申告できる状態を保っておくほうが現実的です。
失明リスクと安全性
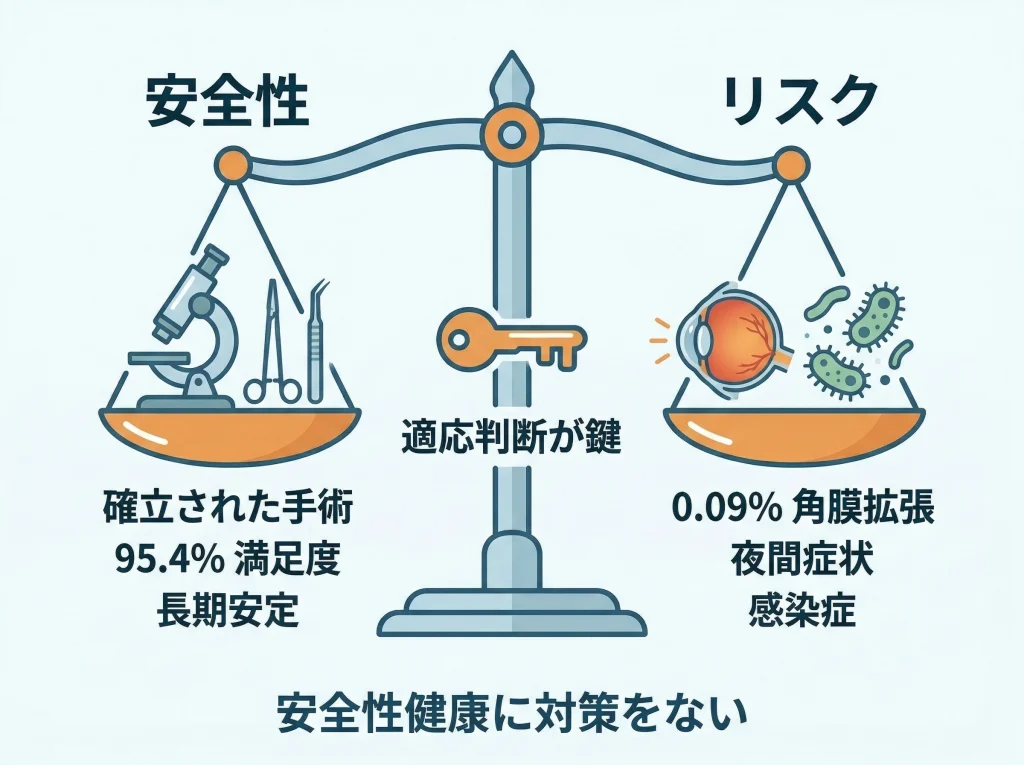
ゼロではないが、見方を分けることが大切です
レーシックでいちばん気になりやすいのが失明リスクですが、現実には「まれな重篤合併症」と「一定割合で起こりうる見え方の質の問題」を分けて考えるのが大切です。
安全性が高い治療であっても、絶対に何も起こらないとは言い切れません。
だからこそ、不安を煽る話だけを見るのではなく、何がどれくらい現実的なリスクなのかを整理して受け止める必要があります。
安全性を左右するのは適応判断です
屈折矯正手術では、角膜形状、角膜厚、涙液の状態、眼底所見、眼圧、度数の安定性などを丁寧に確認することが安全性の土台になります。
私はここを、術式選びよりずっと大切な部分だと思っています。
逆にいえば、適応判断がずれると、どんな方法でも満足しにくくなる可能性があります。
20年後は加齢の病気も一緒に見ていく時期です
20年後は白内障や緑内障の年齢帯に入ってくるので、レーシック後の安全性を考えるなら「手術直後の合併症」だけでは足りません。
術後の人ほど、定期検診で眼圧の見方や眼底の確認を続けることが重要になります。
リスクの整理をもっと基本から確認したいなら、レーシックのリスクと後遺症の解説も参考になります。
安全性を左右するのは、術式名よりも適応判断の精度です。 ドライアイが強い、角膜が薄い、度数が安定していない、白内障が始まっているといった条件があると、同じレーシックでも話は大きく変わります。 だからこそ、数値データはあくまで一般的な目安として受け取り、最終的な判断は眼科専門医にご相談ください。
レーシック20年後の視力低下総括
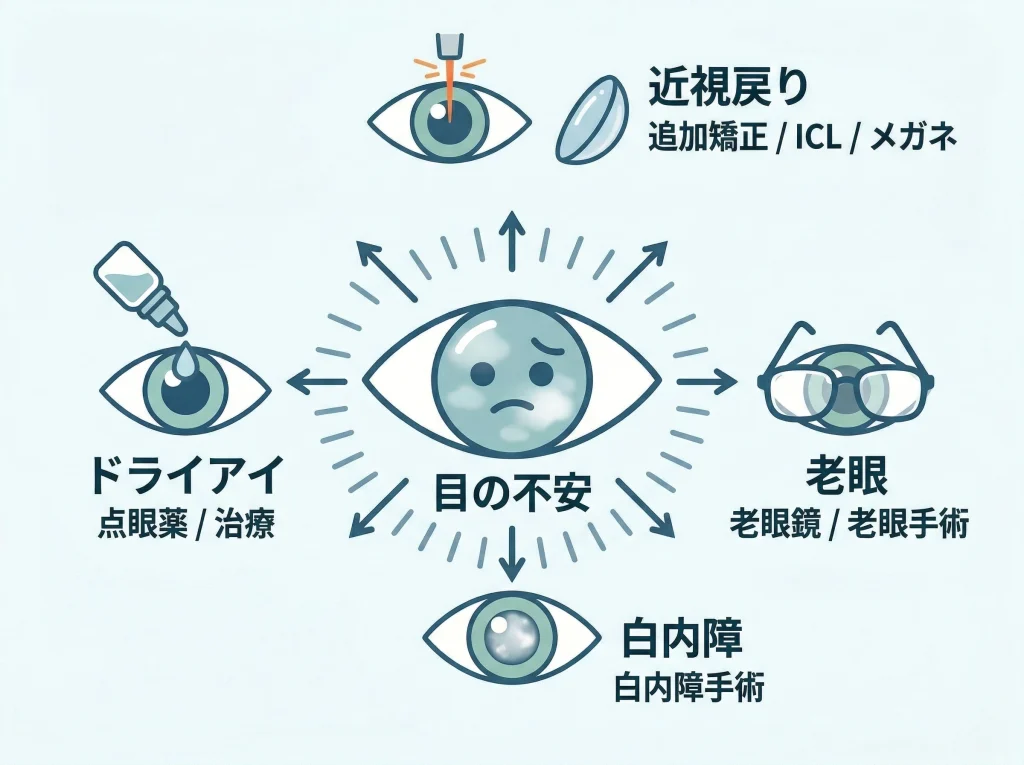
20年後の変化は管理できることが多いです
20年後の視力低下は、レーシックの効果が丸ごと消えたというより、近視戻り、老眼、白内障、ドライアイが重なって見え方を変えていることが多いです。
この整理ができるだけで、不安の中身はかなり具体的になります。
遠くの問題なのか、手元の問題なのか、夜間視力の問題なのかが見えれば、対策もかなり選びやすくなります。
満足度の高さと、課題が残ることは両立します
レーシック後の満足度は高いとされますが、それは一生まったく変化が起きないという意味ではありません。
私は、変化が起きたときに対処しやすいことも含めて、長期的な評価につながっていると考えています。
楽観だけでも悲観だけでもなく、現実的に見ていく姿勢が大切です。
受診時はこの順番で整理すると話が早いです
見え方が落ちてきたと感じたら、屈折検査だけで済ませず、角膜、水晶体、涙液、眼底まで含めて原因を整理してください。
レーシック歴があること、いつ受けたか、術前データや手術記録が残っているかは、将来の検査や白内障手術の相談で役立ちます。
数値データや適応年齢はあくまで一般的な目安なので、正確な情報は日本眼科学会や受診先医療機関の公式サイトをご確認ください。
最終的な判断は眼科専門医にご相談ください。
20年後の不安は珍しいものではありません。 でも、原因を分けて考えるだけで、見え方の悩みはかなり整理できます。 近視戻りなら屈折の問題として、老眼なら手元の設計として、白内障なら手術を含めた加齢変化として、ドライアイなら眼表面の治療として、それぞれ打ち手があります。 ひとつずつ確認していけば、必要以上に怖がらなくて大丈夫ですよ。