レーシックのやり方を調べ始めると、手術時間はどれくらいか、痛いのか、ダウンタイムは何日か、費用はいくらか、リスクや失敗、後悔はあるのかなど、気になる点が一気に増えやすいです。
さらに、角膜厚や適応検査の意味、ICLやSMILEとの違い、何年もつのか、10年後の見え方まで考え始めると、情報が多くて整理しにくいものです。
レーシックは名前だけ知っていても、実際の流れや判断基準まで理解できている人は意外と少ないです。
だからこそ、断片的な口コミや広告だけで決めるより、基本の仕組みから順番に整理していくことが大切です。
この記事では、視力と目の健康ナビの運営者として、レーシックの基本的な仕組みから当日の流れ、術後の過ごし方、医療費控除、比較検討のポイントまでをわかりやすくまとめます。
読了後には、レーシックのやり方をどう理解し、どこを慎重に確認すべきかが見えやすくなるかなと思います。
特に、手術そのものよりも、適応検査や術後管理のほうが大事だったりする場面は少なくありません。
なんとなく不安だけど何から確認すればいいかわからないときの、整理用のガイドとして読んでもらえたらうれしいです。
記事のポイント
- レーシックの基本手順と適応検査の見方
- 痛み、ダウンタイム、術後生活の現実的な目安
- 費用相場と医療費控除で確認したい点
- リスク管理とICL・SMILEとの違い
レーシックのやり方と基本

まずは、レーシックのやり方そのものをつかむパートです。
手術の仕組みを知っておくと、広告の印象だけで判断しにくくなり、適応検査や術後説明の内容も理解しやすくなります。
ここでは、角膜厚の見方、当日の流れ、痛み、ダウンタイム、術後の過ごし方までを順番に整理します。
レーシックは受ける前の情報整理で満足度がかなり変わるので、基礎を飛ばさず見ていくのがおすすめです。
適応検査で見る角膜厚
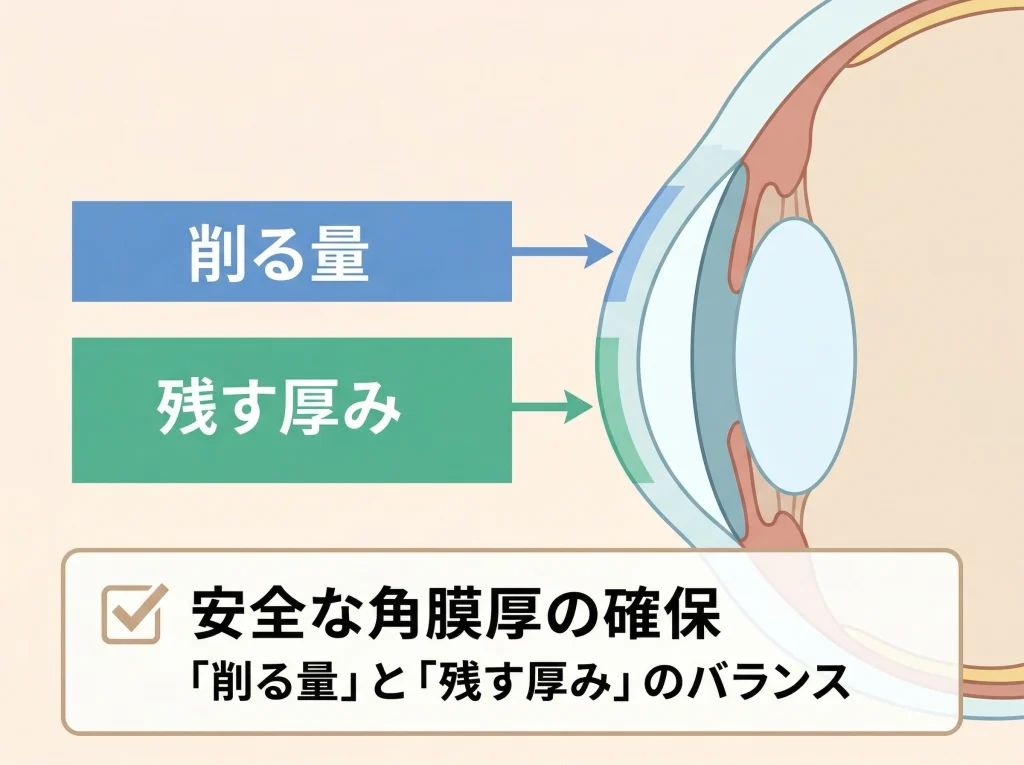
角膜厚が重要になる理由
レーシックでは、角膜の表面にフラップという薄いふたを作り、その下の角膜実質にレーザーを照射して屈折力を調整します。
ここで大事になるのがもともとの角膜厚と、照射後にどれだけ角膜の厚みを残せるかです。
角膜はただ厚ければいいというものではなく、どの部分がどのくらい均一か、形にゆがみがないか、削る量とのバランスがどうかまで含めて見られます。
たとえば近視が強いほど照射量は増えやすいので、同じ角膜厚でも余裕の見え方は変わってきます。
このあたりを知らないまま受けると、検査で不適応と言われたときに、なぜダメなのかがわかりにくくなります。
適応検査で確認される項目
角膜が薄すぎる場合や、近視が強くて削る量が多くなる場合は、手術後の角膜が弱くなる可能性があります。
とくに円錐角膜の傾向や角膜形状の不正があると、見た目の視力だけでなく、将来的な安定性にも関わるため、慎重な判断が必要です。
適応検査では、視力や度数だけでなく、角膜形状解析、角膜厚、瞳孔径、眼圧、涙の状態、眼底までまとめて確認されることが多いです。
施設によって項目数に差はありますが、検査が丁寧なところほど、受けられる理由だけでなく、受けないほうがいい理由も説明してくれます。
私は、ここを省略気味に進める施設よりも、検査項目と不適応理由をきちんと説明してくれる施設のほうが安心しやすいと考えています。
角膜厚だけで決めないことが大切
読者の中には、角膜厚の数値だけを見て判断しようとする人もいますが、それは少し危険です。
たとえば、角膜厚が平均的でも、角膜形状が不安定だったり、重いドライアイがあったり、度数変化がまだ落ち着いていなかったりすると、慎重な見方になることがあります。
逆に、角膜がやや薄めでも、度数や形状との兼ね合いで別の方法を含めた提案ができる場合もあります。
つまり、適応検査は合否判定というより、あなたの目にどの方法が無理なく合うかを見極める工程なんですよね。
ここで急いで結論を出す必要はありません。
気になる点があれば、その場でメモを取りながら確認していくくらいでちょうどいいです。
| 検査項目 | 主に見ること | 判断のポイント |
|---|---|---|
| 角膜厚 | 削る前の厚み | 術後に安全域を残せるか |
| 角膜形状解析 | 表面のゆがみ | 円錐角膜傾向の有無 |
| 屈折値 | 近視・乱視の強さ | 照射量の目安 |
| 涙液検査 | 乾きやすさ | 術後の乾燥リスク |
| 瞳孔径 | 暗所での広がり | 夜間の見え方の参考 |
角膜厚は大切ですが、厚ければ必ず受けられるという話ではありません。角膜の形、度数の強さ、年齢、ドライアイの程度まで合わせて総合判断されます。
手術時間と当日の流れ
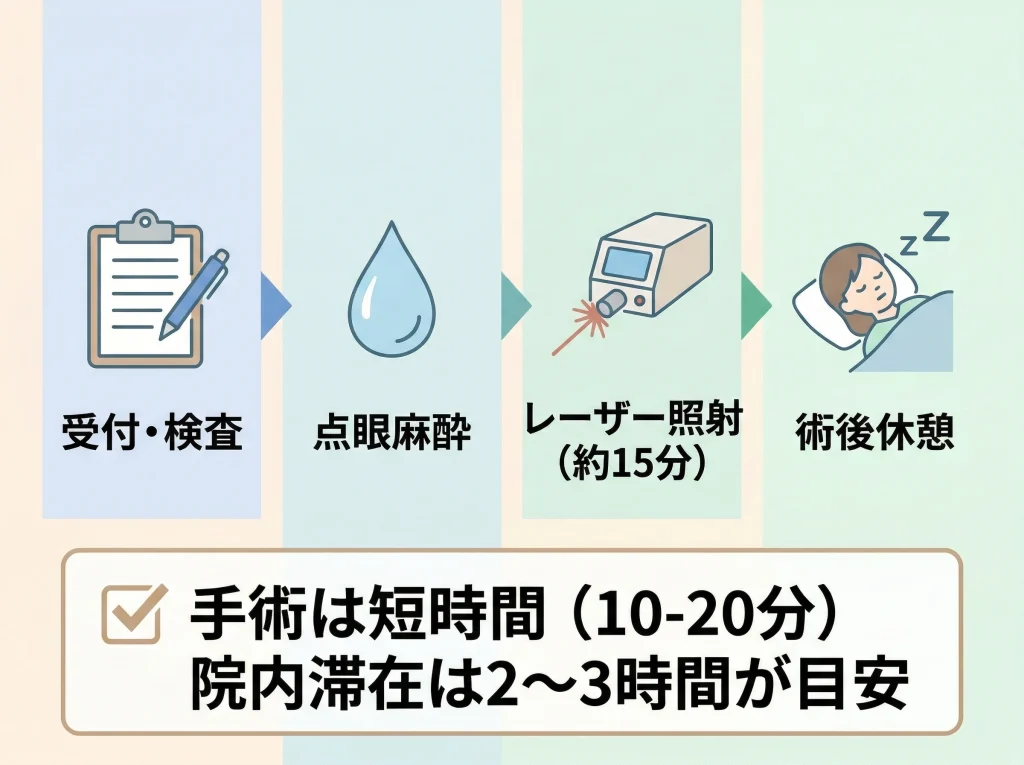
手術自体は短いが準備は大切
レーシックの手術そのものは比較的短時間で、一般的には両眼で10分から20分程度が目安です。
ただし、来院してすぐ手術が終わるわけではなく、最終確認や点眼麻酔、手術後の観察まで含めると、院内滞在はもう少し長く見ておいたほうがいいです。
この差を知らないと、思ったより拘束時間があるなと感じやすいです。
当日は時間に余裕を持って動くほうが安心ですし、帰宅後はなるべく無理をしない予定にしておくほうが楽です。
当日の流れを順番に整理
当日の流れは、受付後の最終チェック、点眼麻酔、開眼器の装着、フラップ作成、レーザー照射、洗浄、フラップを元に戻す、術後確認という順番が一般的です。
手術中は目を大きく開けておく必要がありますが、まぶたは器具で固定されるため、自分の意思でまばたきできなくても問題ありません。
ここで緊張しすぎる必要はなく、実際にはスタッフの声かけに合わせて視線を保つイメージで進むことが多いです。
視界が一時的にぼやけたり暗く感じたりしても、工程上よくある反応なので、事前に知っておくと落ち着きやすいかなと思います。
装置の違いも確認材料になる
最新機種ではアイトラッカーが搭載されていることが多く、視線の細かなズレを追尾しながら照射位置を補正します。
だからこそ、手術のやり方だけでなく、どんな装置で行うのかまで確認しておくと判断しやすいです。
さらに、フラップ作成がマイクロケラトームかフェムトセカンドレーザーかでも、精度や説明内容の印象は変わります。
もちろん、装置名だけで良し悪しは決まりませんが、機器の特徴を説明できる施設は、患者への情報提供にも前向きなことが多いです。
私は、当日の流れを説明するときに、工程の所要時間だけでなく、どの工程で何を感じやすいかまで教えてくれるかどうかを見ています。
そこまで伝えてくれると、受ける側としてもイメージしやすいですよ。
当日までに準備しておきたいこと
また、コンタクトレンズを使っている場合は、術前検査や手術前から装用中止期間が必要になることがあります。
角膜の形が一時的に変わるためで、守らないと検査値や手術計画に影響することがあります。
帰宅手段も大切です。
術後は見え方が揺れやすく、まぶしさも出やすいので、自分で運転して帰る前提は避けたほうが安心です。
サングラスや保護メガネ、帰宅後に休める環境、点眼の保管場所まで準備しておくと、当日かなり楽になります。
コンタクトレンズを使っている場合は、術前検査の前から装用中止期間を求められることがあります。角膜の形が一時的に変わるためで、日程はレンズの種類によって異なります。
痛みと麻酔の実際
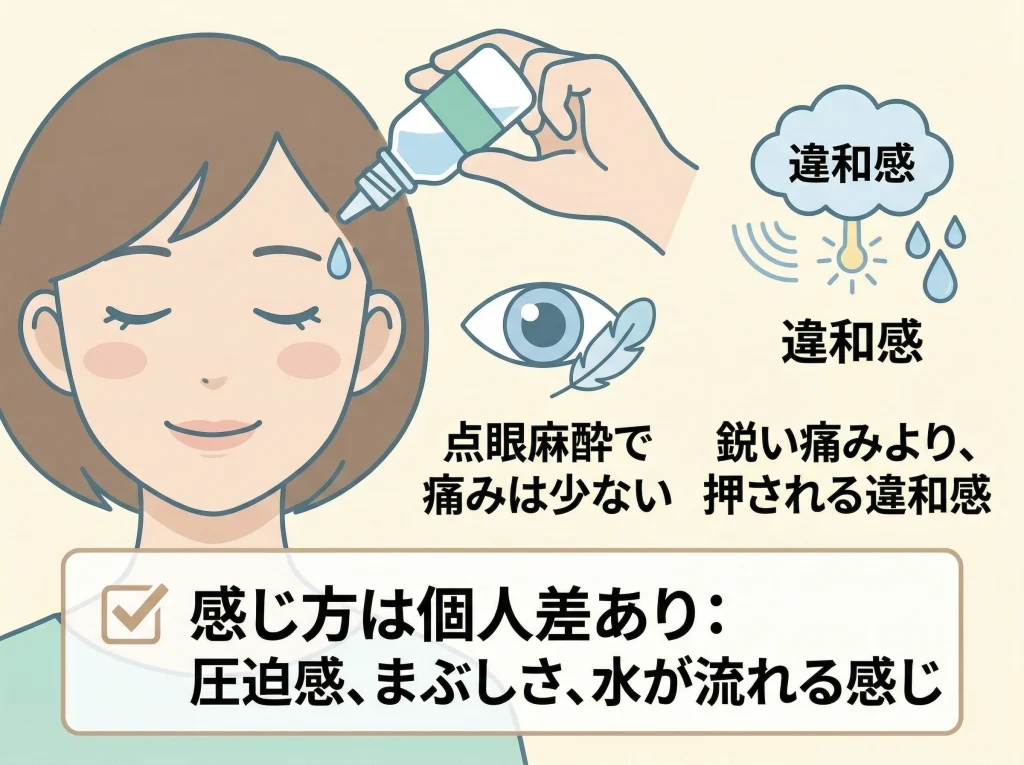
手術中の痛みはどう感じるか
痛みについては、とても気になるところですよね。
実際には点眼麻酔で行うため、手術中に鋭い痛みを感じることは少ないとされます。
ただ、まったくの無感覚というより、圧迫感、まぶしさ、水が流れる感じ、視界が一時的に白っぽくなる感じは出やすいです。
この違いを知らないと、痛くはないけれど怖かったという感想になりやすいです。
だから私は、痛みの有無だけでなく、どんな違和感があるのかまで知っておくほうが心の準備がしやすいと思っています。
術後数時間の違和感も知っておく
手術後は、しみる感じやゴロゴロ感、涙が出る感じが数時間ほど出ることがあります。
ここは「無痛」と言い切るより、痛みは少ないが違和感はあり得ると理解しておくと、ギャップが少ないかなと思います。
中には、帰宅直後のほうがつらく感じる人もいます。
まぶしさで目を開けづらかったり、眠ってしまったほうが楽だったりすることもあるので、当日は予定を詰めすぎないことが大切です。
不安が強い人の考え方
痛みに弱い自覚があるなら、遠慮せずにカウンセリングの段階で伝えたほうがいいです。
どの場面で緊張しやすいかがわかれば、声かけの仕方や術後の説明をより丁寧にしてもらいやすくなります。
体験談を読むと、まったく平気だったという人もいれば、かなり緊張したという人もいます。
この差は大きいですが、感じ方に個人差があるのは普通のことです。
だから、他人と同じ反応を目指す必要はありません。
自分にとってどのくらい準備が必要かを知ることのほうが大事です。
詳しく知りたいときの補助線
痛みが不安な場合は、事前に体験談だけで判断せず、麻酔の方法や術後の鎮痛対策を確認しておくと安心です。
私は、痛みの話ほど極端な情報が目立ちやすいと感じています。
大げさに怖がる必要もありませんが、楽観しすぎる必要もありません。
現実的には、痛みというより緊張と違和感の管理がポイントになりやすいです。
痛みの感じ方には個人差があります。強い不安がある場合は、麻酔の説明、術後の違和感、帰宅後の過ごし方まで事前に確認しておくと安心です。
ダウンタイムの目安
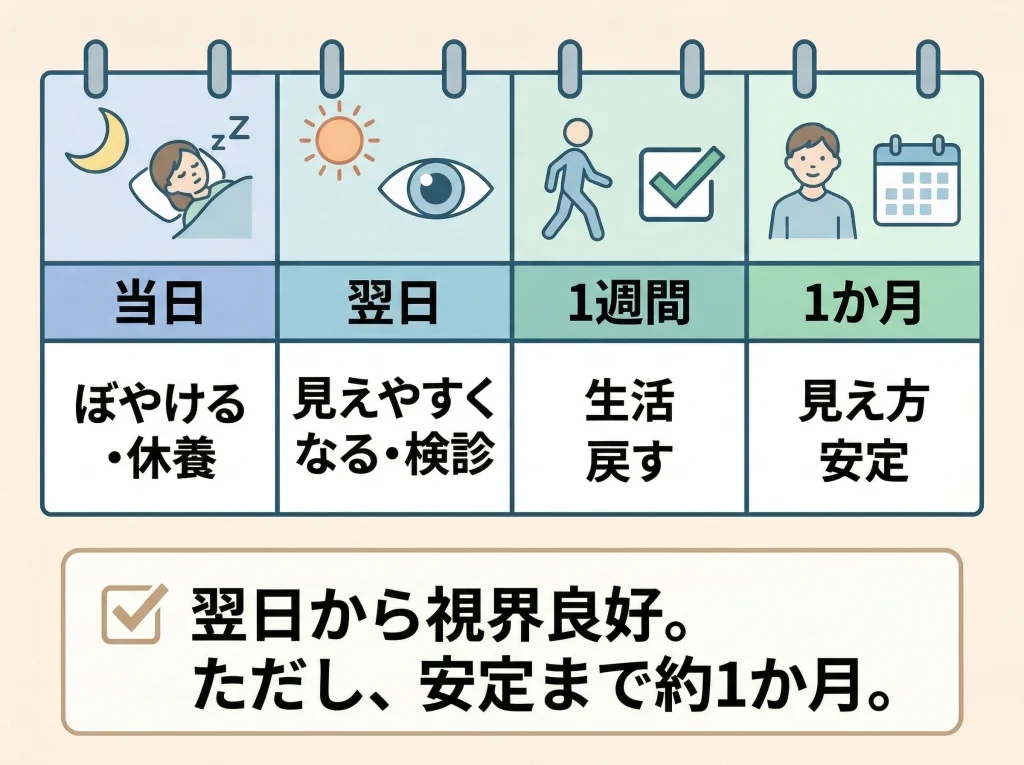
見えるようになる早さと安定は別
レーシックは回復が早い術式として知られていますが、それでもダウンタイムがゼロというわけではありません。
術後当日はぼやける、しみる、涙が出やすい、光がまぶしいといった反応が出ることがあります。
翌日にはかなり見えやすくなる人が多い一方で、見え方の質まで安定するにはもう少し時間がかかります。
ここは意外と見落とされやすいです。
数字の視力が出ることと、日常生活で快適に感じることは、必ずしも同じではありません。
仕事復帰の目安の考え方
とくにパソコン作業が多い人は、乾燥の影響で視界が揺れやすく、術後数日から数週間は疲れやすさを感じることがあります。
仕事復帰の目安は、デスクワークなら翌日から可能とされることが多いですが、夜勤、運転、粉じんの多い現場、スポーツ系の仕事では慎重に見たほうが安心です。
たとえば、接客業でも屋内中心か屋外中心かで負担は変わります。
長時間の画面作業がある人は、術後の数日だけでも、休憩を細かく取れる環境かを確認しておくとかなり違います。
回復の目安を日数で整理する
一般的には、当日は休む、翌日は診察、数日で日常の大部分に戻る、数週間から1か月ほどで見え方の揺らぎが落ち着いてくる、という流れで考えるとイメージしやすいです。
ただし、これはあくまで一般的な目安です。
もともとのドライアイの強さや、度数の強さ、生活環境によっても体感はかなり変わります。
術後に「昨日より今日は少しぼやけるかも」と感じる日があっても、すぐ異常とは限りません。
一方で、強い痛みや急な視力低下があれば別です。
そこは自己判断せず連絡したほうがいいです。
ダウンタイムを甘く見ないこと
生活制限を細かく確認したい場合は、レーシックのダウンタイムの目安もあわせて読むと流れがつかみやすいです。
私は、ダウンタイムを休みの日数だけで考えないことが大切だと思っています。
仕事に戻れるかと、快適に過ごせるかは別の話だからです。
特に、夜の運転や細かい作業が多い人は、見え方の質が落ち着くまでの時間も考えてスケジュールを組むと後悔しにくいです。
手術を受けるタイミングは、忙しい時期より、少し余裕がある時期のほうが向いているかなと思います。
| 時期 | 起こりやすいこと | 意識したい点 |
|---|---|---|
| 当日 | しみる、まぶしい、涙が出る | 休息を優先する |
| 翌日 | 視力は上がりやすいが揺らぎもある | 診察で状態確認 |
| 1週間前後 | 生活は戻しやすい | こする習慣に注意 |
| 1か月前後 | 見え方が安定しやすい | 乾燥対策を続ける |
ダウンタイムは短いと言われがちですが、実感には個人差があります。予定を詰め込みすぎず、数日は余白を持たせておくと安心です。
術後の過ごし方と注意
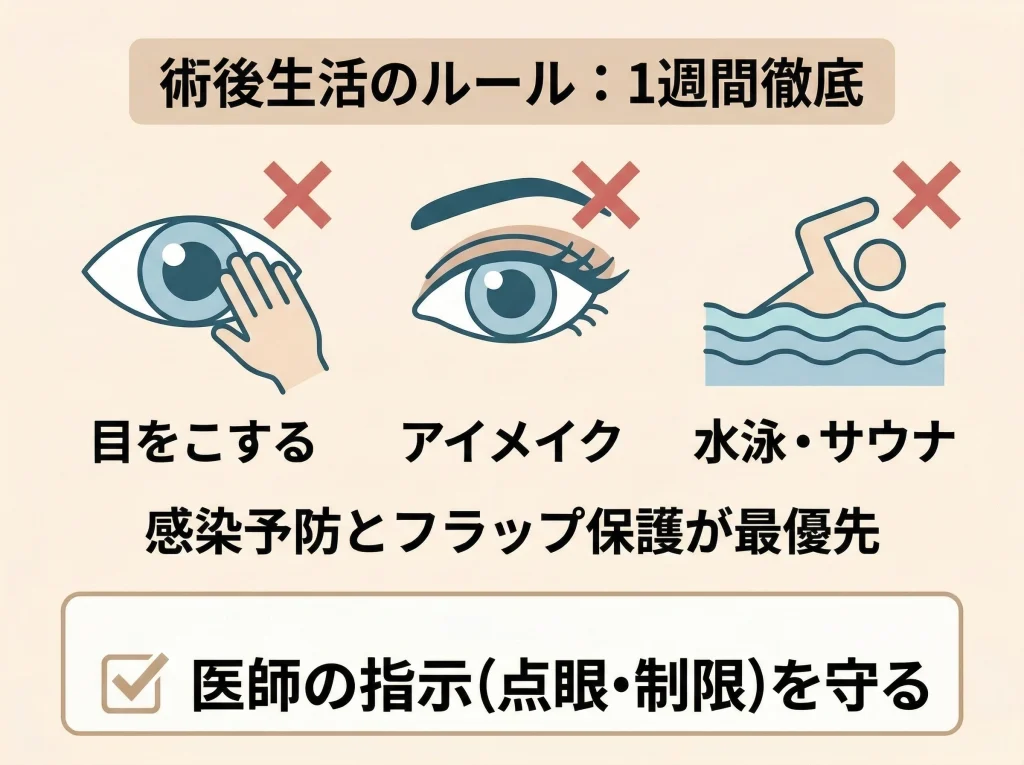
最優先はフラップ保護と感染予防
術後に大切なのは、フラップをずらさないことと、感染を防ぐことです。
手術当日は目をこすらない、洗顔や洗髪を控える、保護メガネを使うなどの指示が出ることが一般的です。
ここを軽く考えると、せっかくの経過を崩しやすくなります。
特に無意識に目を触る癖がある人は要注意です。
かゆみや違和感が出ても、まずは点眼や休息で様子を見る姿勢が大切です。
術後1週間前後の生活制限
翌日以降は少しずつ普段の生活に戻せますが、アイメイク、プール、サウナ、激しい運動、飲酒などは一定期間の制限が出やすいです。
術後の点眼もとても重要で、抗菌薬や炎症を抑える点眼を自己判断でやめないことが大切です。
見え方が良くなると、つい治った気持ちになりやすいですが、表面の回復と内部の安定は同じタイミングではありません。
だからこそ、医師から渡された生活制限の一覧は、面倒でもきちんと見直したほうがいいです。
スマホやPCの使い方にも工夫が必要
また、見え方がよくなった直後ほど無理をしがちですが、スマホやパソコンを長時間続けると乾燥感が強まりやすいです。
私は、術後早期ほど「見えるから大丈夫」ではなく、見える時期こそ保護を優先する意識が必要だと考えています。
仕事で画面を見る時間をゼロにできない人も多いと思いますが、その場合は意識的にまばたきを増やす、加湿する、人工涙液の使い方を確認するなど、小さな工夫が効きます。
コンディションが不安定な時期は、無理に夜更かししないことも意外と大切です。
異常のサインを見逃さない
術後経過で気になる症状があるときは、我慢強さはあまり役に立ちません。
むしろ、早めに相談したほうが結果的に安心しやすいです。
違和感そのものは珍しくありませんが、痛みの強さ、充血の程度、視力の落ち方が急かどうかは見分けの目安になります。
受けた施設の緊急連絡先や診療時間外の案内は、手術当日までに確認しておくと安心です。
術後生活は細かいルールが多く見えますが、目的はシンプルです。
目を守り、感染を避け、回復の妨げを減らすことです。
強い痛み、視力の急な低下、白くかすむ感じ、強い充血があるときは様子見にせず、受けた施設へ早めに連絡してください。
レーシックのやり方と判断基準

ここからは、受けるかどうかを判断するための材料を整理します。
レーシックのやり方を知るだけでは不十分で、費用、リスク、将来の見え方、ほかの術式との違いまで見ておくことが後悔の予防につながります。
手術方法だけで決めるのではなく、あなたの生活に本当に合うかという視点で見ていくのが大切です。
費用と医療費控除
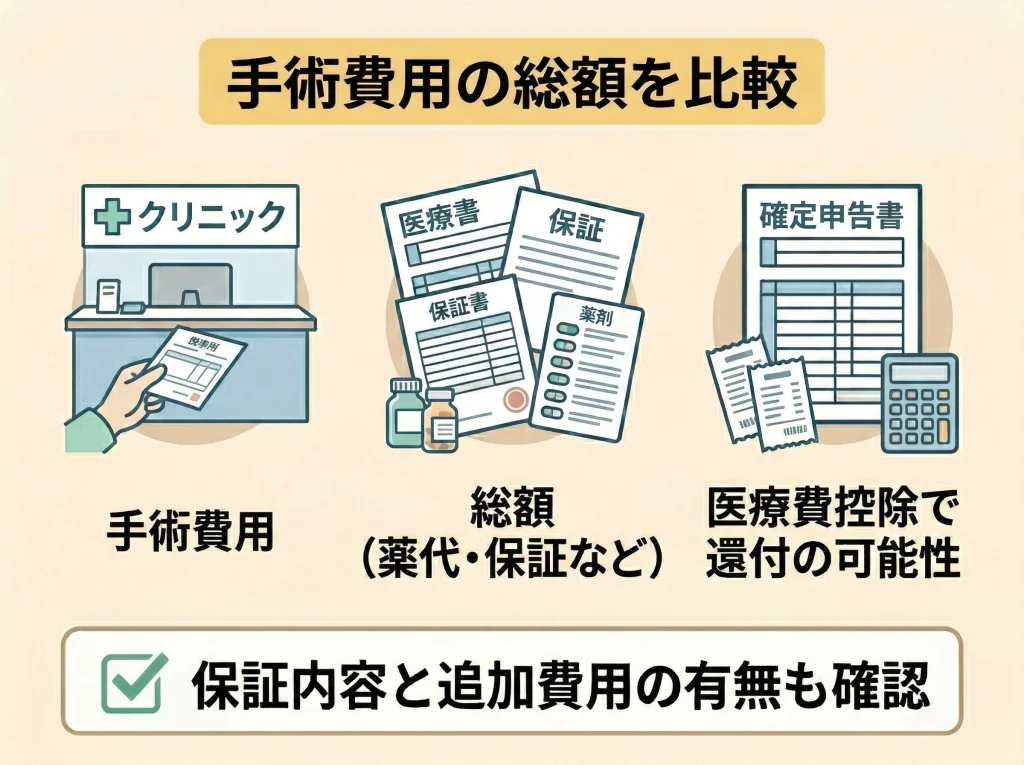
費用は表示価格だけで見ない
レーシックは自由診療なので、費用は施設や術式で差が出ます。
一般的な目安としては、両眼で15万円台から40万円前後まで幅があります。
検査代、薬代、再診代、再手術保証の有無によって、最終的な支払額は変わりやすいです。
価格だけで選ぶと、保証内容や術後フォローが薄いケースもあるため、私は総額で比較するのが大事だと思っています。
とくに「表示価格に何が含まれるか」は必ず確認したいところです。
比較時に見落としやすい項目
たとえば、安く見えるプランでも、術後の点眼薬が別料金だったり、定期検診の回数が限られていたり、追加照射の条件が厳しかったりすることがあります。
逆に、少し高めでも、長めの保証や丁寧なフォローが含まれていて、結果的に納得感が高いこともあります。
費用の比較は、同じ術式か、同じ保証条件か、同じ検査体制かをそろえて見ないとズレやすいです。
ここを雑に比較すると、後から「思ったより費用がかかった」と感じやすいです。
医療費控除の考え方
なお、視力回復レーザー手術の費用は、条件を満たせば医療費控除の対象になる案内が国税庁でも示されています。
税制面の扱いは時期や個別事情で確認事項が変わることもあるので、申告前には(出典:国税庁「No.1122 医療費控除の対象となる医療費」)を見ておくと安心です。
ただし、いくら戻るかは、ほかの医療費や所得状況でも変わります。
そのため、手術費用の一部が軽くなる可能性はあるものの、必ず同じ結果になるわけではありません。
控除を前提に無理な予算を組むのではなく、あくまで補助的に考えるほうが現実的です。
予算を考えるときのコツ
私は、費用を考えるときほど、手術代だけでなく、その後の安心代まで含めて見ることをおすすめしています。
たとえば、再診に通いやすい場所か、保証期間があなたの不安に合っているか、追加費用が読みやすいかなどです。
お金の問題は冷静に決めたいところですが、不安が強いまま安さだけで選ぶと、満足度は上がりにくいです。
費用は大事です。
でも、費用だけで決めるには、目の手術は少し大事すぎるかなと思います。
| 確認項目 | 見るポイント | 確認したい理由 |
|---|---|---|
| 基本料金 | 両眼価格か片眼価格か | 比較の前提をそろえるため |
| 術後費用 | 薬代、再診代、追加照射の扱い | 総額が想定より増えやすいため |
| 保証 | 期間、対象条件、再治療の上限 | 長期の安心感に直結するため |
| 税制面 | 医療費控除の対象になるか確認 | 実質負担の参考になるため |
費用はあくまで一般的な目安です。キャンペーン価格だけで決めず、検査内容と術後フォローを含めて比較するのが大切です。
リスクと合併症の理解
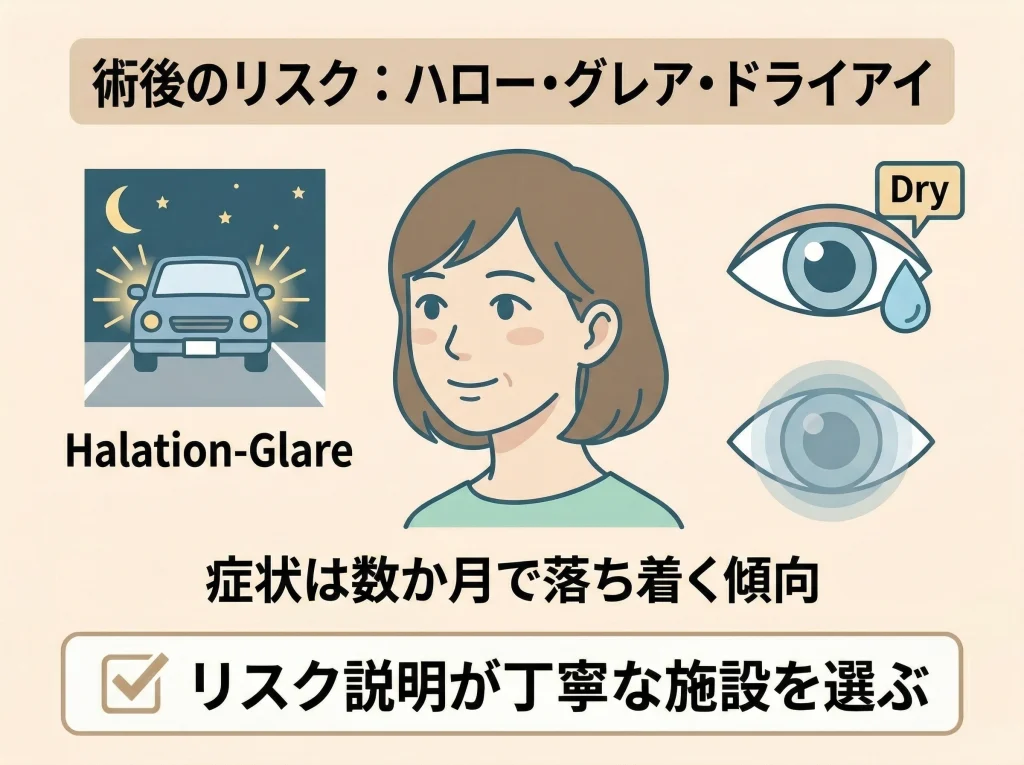
リスクはゼロではない
レーシックは広く行われている術式ですが、医療行為である以上、リスクがゼロにはなりません。
よく知られているのは、ドライアイ、ハロー・グレア、見え方のムラ、過矯正や低矯正、感染、まれな角膜拡張症などです。
ここで大切なのは、リスクがあるから怖いと決めることではなく、どんな人に起きやすく、どう予防や対応を考えるかを知ることです。
リスクの理解は、不安を増やすためではなく、後悔を減らすための材料になります。
よく話題になる症状
ドライアイは術後早期に出やすく、数か月単位で落ち着いていくことがあります。
ハロー・グレアは夜間のライトがにじんで見える症状で、暗い場所で瞳孔が大きくなる人ほど気になりやすい傾向があります。
夜間運転が多い人は、ここを軽く見ないほうがいいです。
また、視力そのものが出ていても、コントラストの見え方や乾燥によるブレで満足度が左右されることがあります。
つまり、視力表の数字だけでは語れない部分があるんですよね。
適応を外した判断が一番危ない
さらに、角膜の形や厚みが適応に合わないまま受けると、長期的な不安定さにつながる可能性もあります。
だからこそ、術前検査の質がとても重要です。
リスクの中には、手術そのものより、適応判断の甘さや術後の自己管理不足で大きくなるものもあります。
たとえば、点眼を自己流でやめる、こすらないように言われたのに触ってしまう、違和感があっても受診を遅らせるなどです。
こうした行動は、ちょっとしたことに見えて結果に差を出しやすいです。
説明の質も判断材料になる
私は、リスク説明が短く、良い点ばかりを強調する施設は慎重に見たほうが安心だと思っています。
デメリットや不適応条件まで説明してくれるかが重要です。
安心させてくれることと、都合の悪い話を隠すことは別です。
本当に信頼しやすい説明は、良い面と注意点の両方が含まれています。
あなたが不安に感じるのは自然なことなので、その不安を質問しやすい空気があるかも見ておくといいですよ。
リスク説明が短く、良い点ばかりを強調する施設は慎重に見たほうが安心です。デメリットや不適応条件まで説明してくれるかが重要です。
失敗と後悔を防ぐ視点

後悔は手術ミスだけで起こるわけではない
レーシックで後悔が生まれやすいのは、手術そのもののトラブルだけではありません。
実際には、期待値のズレ、説明不足、適応の見極め不足、術後ケアの軽視が重なって不満につながるケースが多いです。
この視点はかなり大切です。
なぜなら、後悔の多くは結果だけでなく、受ける前に何を想像していたかで大きく変わるからです。
期待値の整理がとても大事
たとえば、裸眼で何でも完璧に見えると思っていたのに、近くが見づらくなった、夜の見え方が気になる、軽い度数戻りがあったというだけでも、人によっては強い不満になります。
だからこそ、術前には「どこまで改善したいのか」「何を最優先にしたいのか」を自分でも整理しておくことが大切です。
スポーツの快適さを重視するのか、夜間運転の質を優先するのか、将来の可逆性を気にするのかで、向く術式の見方も変わります。
ここを曖昧なまま進めると、術後に小さな不満が大きく感じられやすいです。
後悔を減らす3つの基本
私は、後悔を減らすコツはシンプルで、適応検査を丁寧に受けること、リスク説明を省略しない施設を選ぶこと、術後の生活制限を守ることの3つだと思っています。
安さやスピード感だけで決めるより、この3点を満たしているかで見たほうが納得しやすいです。
さらに言えば、質問しにくい空気があるかどうかも見てほしいです。
説明の途中で急かされる感じがあれば、その違和感は軽く流さないほうがいいかなと思います。
迷ったときの考え方
迷いが残るときは、無理にその場で決めなくて大丈夫です。
目の手術は、勢いより納得感が大事です。
受けると決めることも、今回は見送ることも、どちらも立派な判断です。
私は、後悔しにくい人ほど、最後は「納得して選んだ」と言える状態で進んでいると感じます。
そのためには、比較する時間と、質問する時間を削らないことがとても大切です。
後悔を減らすコツは、結果を急がないことです。自分の優先順位を整理して、説明に納得できてから進めるほうが満足度は上がりやすいです。
ICL・SMILEとの違い
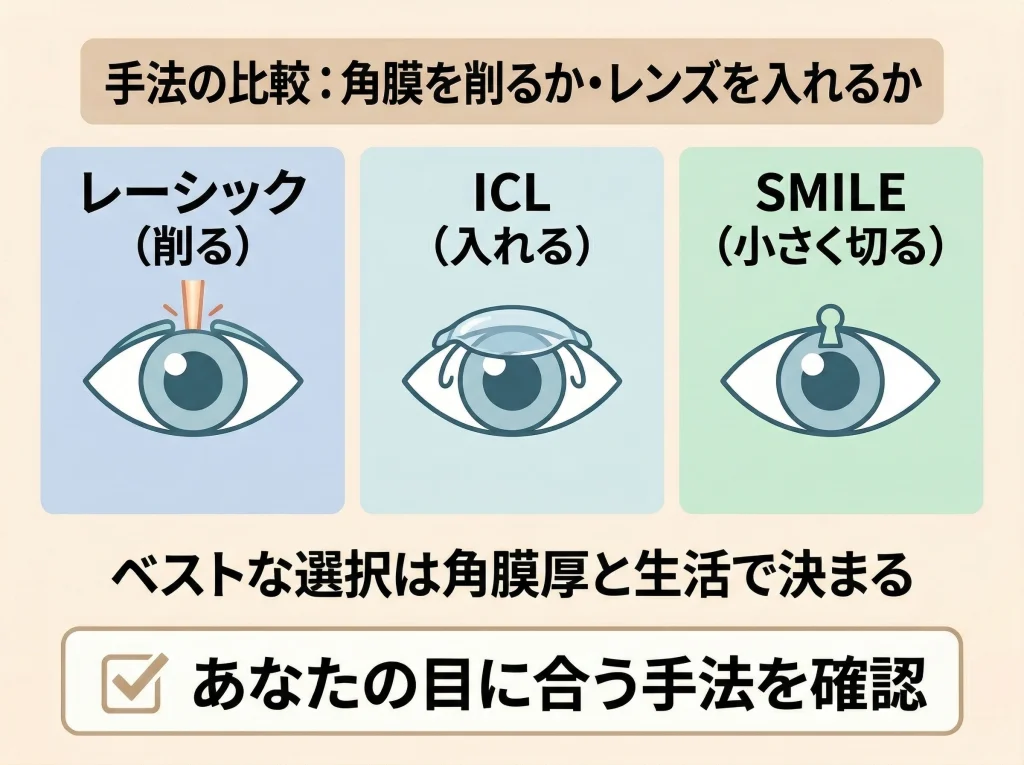
比較は避けずにしておきたい
レーシックを考えるときは、ICLやSMILEも比較対象になりやすいです。
どれが合うかは、角膜の状態、近視の強さ、予算、将来の考え方で変わります。
この比較を飛ばしてしまうと、あとから「別の方法のほうが合っていたかも」と思いやすくなります。
特に、角膜が薄い人や強度近視の人は、最初からレーシックだけに絞らないほうが判断しやすいです。
レーシックの特徴
レーシックは実績が豊富で、回復も比較的早い一方、角膜を削るため不可逆です。
受けられる人が広く、費用も他術式に比べて抑えやすい傾向があります。
その反面、角膜厚や形状によっては向かないことがあります。
夜間視や乾燥の感じ方に配慮が必要な人もいます。
つまり、実績の多さは魅力ですが、誰にでも一番合うとは限らないということです。
ICLとSMILEの特徴
ICLは角膜を削らずレンズを目の中に入れる方法で、強度近視でも選択肢になりやすいですが、費用は高めです。
また、角膜を大きく削らないことに安心を感じる人もいますが、眼内手術ならではの管理ポイントがあります。
SMILEは切開が小さく、フラップを作らない点が特徴で、ドライアイや外傷リスクの面で比較されることがあります。
ただし、施設数や適応範囲、細かな補正の考え方などはレーシックと違うので、単純な上位互換として見るのは少し違います。
比較の軸を持っておく
大切なのは、どの方法が有名かではなく、あなたが何を優先したいかです。
費用なのか、角膜を削らないことなのか、将来の取り外し可能性なのか、回復の早さなのかで答えは変わります。
自分に合う方法はひとつではないので、レーシック前提で進めすぎず、並べて考える姿勢が大切です。
| 術式 | 特徴 | 向いていると考えやすい例 |
|---|---|---|
| レーシック | 回復が早く実績が多いが角膜を削る | 適応条件を満たし費用も重視したい人 |
| ICL | 角膜を削らず高度近視にも対応しやすい | 角膜が薄い人や可逆性を重視する人 |
| SMILE | 切開が小さくフラップを作らない | 術後の角膜強度や乾燥が気になる人 |
どの術式にもメリットと注意点があります。比較の前提は、あなたの目の状態と生活スタイルに合わせて考えることです。
10年後の視力変化
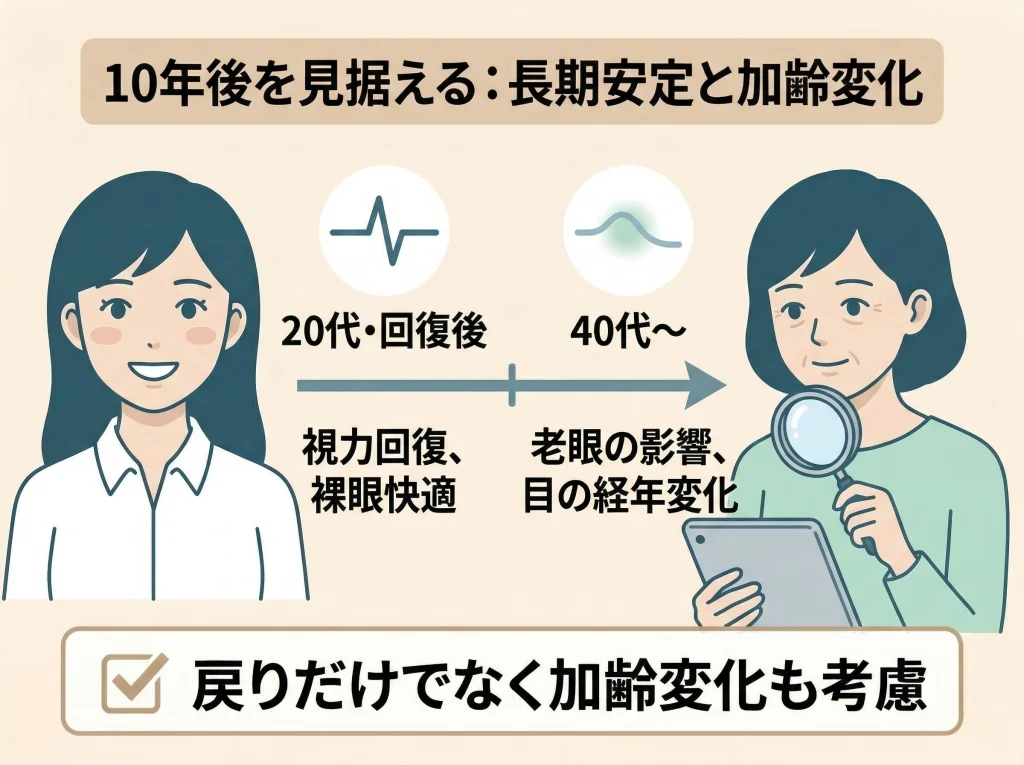
10年後が気になるのは自然
レーシック後の見え方は、術後すぐだけでなく10年後も気になりますよね。
ここで押さえたいのは、視力の変化には手術の影響だけでなく、加齢、生活習慣、近業の多さ、老眼や白内障など、別の要素も大きく関わるという点です。
術後直後が良かったとしても、その後の人生で目の状態は少しずつ変化します。
なので、10年後を考えるときは、レーシックの効果だけを切り離して見るより、目全体の経年変化として考えるほうが自然です。
起こりやすい変化
術後にある程度安定していても、時間の経過で軽い近視戻りが出ることはあります。
また、40代以降は老眼が重なりやすく、遠くは見えるのに手元がつらいという変化が起こりやすいです。
これを「レーシックが失敗した」と感じる人もいますが、実際には加齢変化が中心のことも少なくありません。
ここを知らないと、想像していた将来像とのズレが不満につながることがあります。
特に、老眼はレーシックの成否とは別軸で考える必要があります。
長期的に意識したいこと
将来の白内障手術を見据えるなら、術前データや術式情報を保管しておくと安心です。
私は、レーシックを受けるかどうかだけでなく、受けた後の記録管理まで含めて準備しておくことをおすすめしています。
また、10年後の見え方を守る意味でも、定期的な眼科受診は大切です。
視力が出ていると眼科から遠ざかりやすいですが、緑内障や白内障などは別の問題として進むことがあります。
裸眼生活が快適だからこそ、定期チェックを忘れないことが大事です。
長期満足の考え方
私は、レーシックの長期満足度は、手術直後の視力だけでなく、将来起こる変化をどれだけ理解していたかで変わると感じています。
10年後も何も変わらないことを期待するより、変化があっても対処しやすいよう準備しておくほうが現実的です。
老眼鏡が必要になることもありますし、別の治療が視野に入ることもあります。
それは失敗ではなく、年齢とともに目が変わる自然な流れの一部かもしれません。
長く快適に過ごすためには、受ける前の期待値調整がやはり大切です。
10年後の見え方は個人差が大きいです。一般的な経過と自分の目の経過は一致しないこともあるため、定期的な眼科チェックを続けることが大切です。
レーシックのやり方総括

やり方の理解は判断の土台になる
レーシックのやり方は、単にレーザーを当てるだけではなく、適応検査、手術計画、当日の安全管理、術後ケアまでを含めた一連の流れで成り立っています。
だからこそ、やり方を理解することは、そのまま失敗を避けるための土台になります。
どこか一部分だけを見て決めるより、最初から最後までの流れをつかんでおくほうが、納得した判断につながりやすいです。
向き不向きは人によって違う
私としては、レーシックは便利さの大きい選択肢ですが、誰にでも同じように合うものではないと考えています。
角膜厚、ドライアイ、夜間視の不安、年齢、仕事、予算まで含めて、自分の優先順位を整理してから選ぶのが大切です。
実際、目の状態が似ていても、生活スタイルが違えば満足度のポイントは変わります。
スポーツ重視の人と、夜間運転の多い人と、手元作業が多い人では、重視したいことが違って当然です。
最後に確認したいこと
レーシックを受けるかどうかで迷うときは、受ける前提で話を進めるより、受けない選択肢も残したまま比較するのがおすすめです。
そのほうが、説明の受け止め方も冷静になりやすいです。
また、説明の場で遠慮せず質問できるかどうかは、とても大事な相性の一つです。
小さな疑問を聞きにくい雰囲気があるなら、その違和感は見逃さないでください。
納得して進めることがいちばん大切
正確な情報は公式サイトをご確認ください。
また、最終的な判断は専門家にご相談ください。
費用や適応、術後の見え方は個人差が大きいため、カウンセリングでは遠慮なく疑問を確認し、納得したうえで進めることが何より重要です。
あなたにとって大事なのは、流行りの方法を選ぶことではなく、自分の目と暮らしに合った選択をすることです。
そのための判断材料として、この記事が役立てばうれしいです。