レーシックから10年ほど経って、前より見えにくい気がする、コンタクトをまた使うべきか迷う、そんな不安が出てくるのは珍しくありません。
実際には、近視戻りだけでなく、老眼、ドライアイ、ハローグレア、再手術の適応、白内障の始まり、ハードコンタクトやスクレラルレンズの相性まで、いくつもの要素が重なって見え方が変わることがあります。
私としては、10年後の見えにくさは、手術が失敗したとひとまとめに考えないのが大事かなと思います。
原因を切り分ければ、眼鏡やコンタクトで十分なこともありますし、必要なら再手術や白内障手術まで見据えて整理できます。
この記事では、その判断軸をできるだけわかりやすくまとめます。
なお、数値や適応はあくまで一般的な目安です。
正確な情報は受診先やメーカー、公的機関の公式サイトをご確認ください。
最終的な判断は眼科専門医にご相談ください。
記事のポイント
- 10年後の視力低下が近視戻りか老眼かを見分ける考え方
- コンタクトを再開するときに押さえたいレンズ選びの注意点
- 再手術やICLを考える前に確認したい安全性の基準
- 白内障も含めて将来の見え方をどう設計するか
レーシック10年後の視力低下の原因とコンタクト

ここでは、まず見えにくさの正体を整理します。
レーシック10年後の視力低下とコンタクトの話は、単純に度数だけ見ても答えが出にくいです。
遠くがぼやけるのか、手元だけつらいのか、夕方に悪化するのか、夜だけまぶしいのかで、対処はかなり変わってきます。
原因を先に言い当てようとするより、症状の出方を整理した方が、結果的に最短で解決しやすいですよ。
近視戻りの見分け方
まず確認したいのは遠方視力の落ち方です
レーシックは角膜の形を変えて屈折を補正する手術ですが、年数が経つと一部の人で近視寄りに見え方が動くことがあります。
これがいわゆる近視戻りと呼ばれるもので、遠くの標識や会議室の文字、運転中の案内表示が前より甘く見えるなら、まず候補に入ってきます。
特に、もともとの近視が強かった人や、手術前後で度数差が大きかった人は、長い目で見たときにわずかな屈折変化を自覚しやすいです。
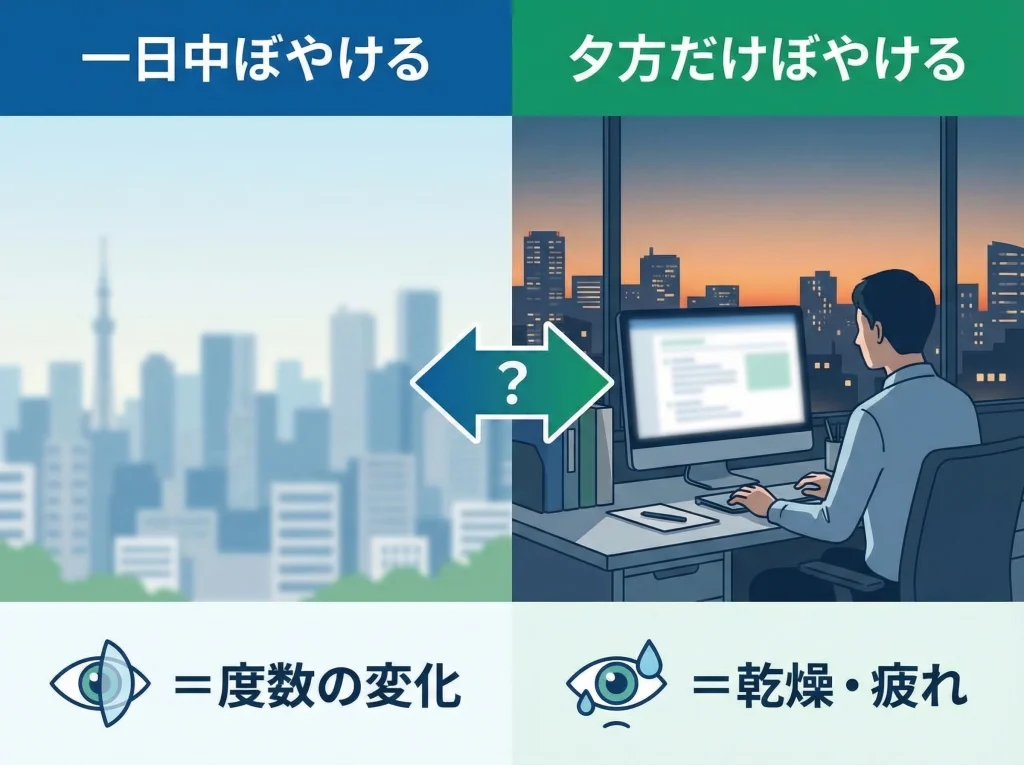
ただ、近視戻りといっても、急に大きく落ちるというより、何となく見えにくい日が増えた、夕方や疲れた日に遠くが弱い、といった始まり方のほうが多いかなと思います。
自己判断しにくい理由もあります
やっかいなのは、近視戻りに見える症状の中に、ドライアイや乱視の変化が混ざりやすいことです。
たとえば、朝はそこそこ見えるのに夕方だけぼやけるなら、度数そのものより涙の膜の乱れが主役かもしれません。
逆に、一日を通して安定して遠くが甘く、眼鏡をかけるとすっと楽になるなら、屈折が近視寄りへ動いている可能性が高くなります。
昔のコンタクトや眼鏡をそのまま使って確認したくなる気持ちは自然ですが、レーシック後の角膜は手術前と同じではないので、単純に昔の度数が答えになるとは限りません。
見分けるときの実際の考え方です
私なら、裸眼視力だけでなく、他覚・自覚屈折、角膜形状、乱視の有無、涙の状態までセットで見ます。
なぜなら、見えにくさの原因が一つとは限らず、近視戻りとドライアイ、近視戻りと老眼のように、複数が同時に重なっていることも普通にあるからです。
この切り分けができると、距離用コンタクトで補うべきなのか、夜だけ眼鏡で十分なのか、再手術を考える段階ではないのかが見えやすくなります。
遠くの見えにくさが主症状でも、急激な変化や左右差が強い場合は別の病気が隠れていることもあるので、そこは慎重に見たいところです。
| 見え方の特徴 | 考えやすい原因 | まずしたい確認 |
|---|---|---|
| 遠くが一日中ぼやける | 近視寄りの屈折変化 | 屈折検査と矯正視力の確認 |
| 夕方だけぼやける | ドライアイや眼精疲労 | 涙の状態と装用環境の見直し |
| 遠くは平気で手元だけつらい | 老眼の関与 | 近方視力と生活場面の確認 |
| にじみや二重像がある | 乱視や角膜表面の乱れ | 角膜形状と涙液の評価 |
遠くの見えにくさがメインで、矯正すると安定して楽になるなら、近視寄りの変化を疑いやすいです。
逆に、日によって見え方が大きく揺れるなら、度数だけでなく乾燥や角膜表面の状態まで一緒に見た方が近道です。
長期的な変化の全体像を先に整理したい場合は、レーシックは何年もつのかをまとめた解説も合わせて読むと流れがつかみやすいかなと思います。
老眼との違い

40代以降は老眼が混ざりやすいです
レーシック10年後の見えにくさで、実はかなり大きいのが老眼の影響です。
40代前半から半ばにかけては、レーシックの有無とは別に、ほぼ誰でも近くにピントを合わせる力が落ちてきます。
そのため、遠くはそこそこ見えるのに、スマホ、書類、値札、レシート、夕方のパソコン作業だけ急につらいなら、老眼が関わっている可能性が高いです。
ここを近視戻りと勘違いすると、距離用のコンタクトを強めたくなりますが、それで近くがさらにしんどくなることもあります。
レーシック後に老眼を強く感じやすい理由です
もともと近視だった人は、手術前は裸眼のまま手元を見やすかったケースが少なくありません。
ところが、レーシックで遠くがよく見える状態になると、そのぶん近くを見る助けになっていた近視がなくなるので、加齢に伴うピント合わせの低下を自覚しやすくなります。
つまり、レーシックが老眼を作ったというより、もともと年齢とともに起こる変化が、遠方視力の改善によって目立ちやすくなったと考えるのが自然です。
この違いを理解しておくと、必要以上に手術結果を悲観しなくて済みます。
近視戻りとの見分け方です
老眼が主体なら、遠くは比較的問題なく、近くの作業で目が疲れる、文字を少し離すと見やすい、夕方ほど手元がつらい、といった出方をしやすいです。
一方で近視戻りが主体なら、遠くの見えにくさが中心になります。
ただし、50歳前後ではこの二つが同時にあることも多く、遠くも手元も微妙に不便という状態になりやすいです。
このときは、常用の見え方をどうするか、仕事や運転をどこまで快適にしたいかで、対処法が変わってきます。
たとえば、遠く優先なら軽い老眼鏡の併用、手元作業が長いなら近方補助を重視、夜間運転が多いなら過矯正を避けた距離調整、という考え方になります。
遠方は問題ないのに、夕方のスマホや細かい文字だけ急につらいなら、老眼の関与をまず疑います。
レーシック10年後の見えにくさは、近視戻りと老眼が同時に混ざることもあるので、どちらか一方で決めつけないことが大切です。
ドライアイと見え方
視力の数字だけでは説明できない見えにくさがあります
レーシック後は角膜神経の影響で涙の反射が落ちやすく、術後しばらく乾きやすいことがあります。
多くは時間とともに落ち着きますが、10年後でも加齢、長時間の画面作業、エアコン、睡眠不足、コンタクト再装用などが重なると、乾燥が見え方を大きく揺らすことがあります。
ここで大事なのは、ドライアイは単なる不快感ではなく、視力の質そのものを落とすことです。
視力表ではそこそこ見えていても、本人としては、にじむ、かすむ、焦点が安定しない、夕方に急に落ちる、ライトがにじむと感じることがあります。
なぜ乾燥で見え方が悪くなるのかです
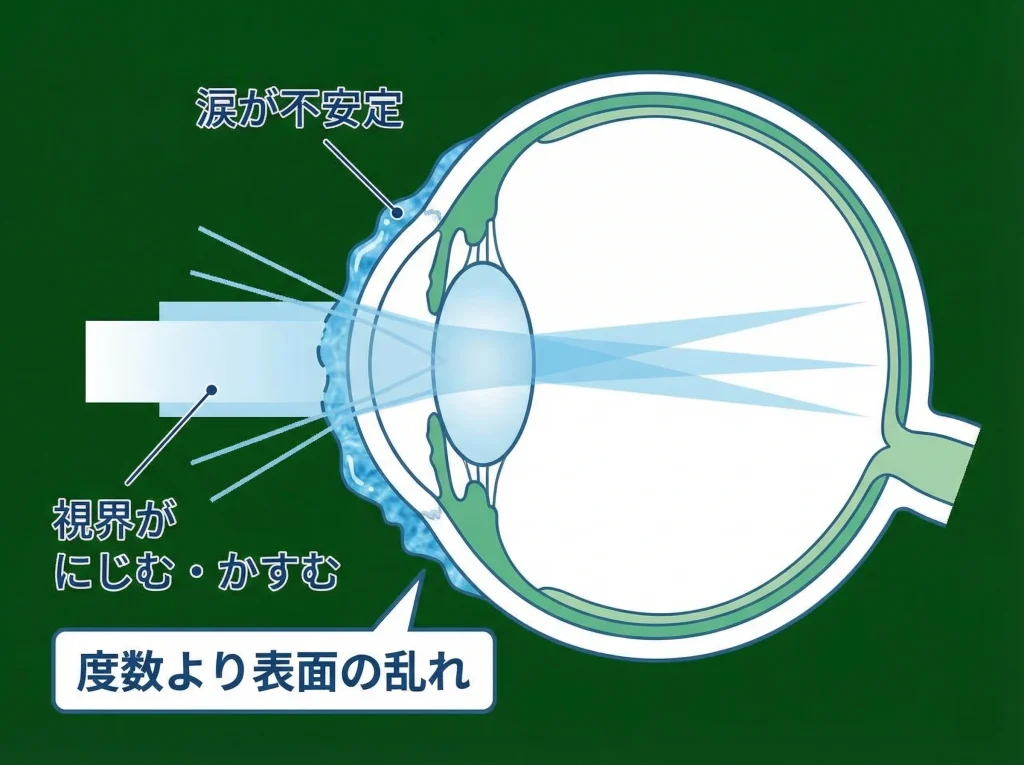
涙の膜は、目の表面をなめらかに整える透明な層のような役割を持っています。
この膜が乱れると、角膜の表面で光がきれいにまとまらず、にじみやぼやけとして感じやすくなります。
つまり、度数がぴったりでも、表面の状態が乱れていれば、見え方の満足度は上がりにくいです。
特に、コンタクトを再開したとたんにゴロゴロする、夕方にかすむ、レンズを外すと目が赤いという場合は、レンズの度数より先に乾燥やフィットの問題を疑った方がいいかなと思います。
対処は度数調整だけでは足りません
人工涙液や処方点眼、装用時間の見直し、レンズ素材の変更、部屋の湿度管理、画面を見る距離の調整など、できることは意外と多いです。
また、短時間なら平気でも、仕事終わりだけ急につらくなるなら、目の酷使が大きな引き金になっていることもあります。
その場合は、20分ごとに遠くを見る、意識的にまばたきを増やす、風が直接当たらない位置に移動するといったシンプルな工夫が効くこともあります。
ドライアイが強い状態でコンタクトの度数だけを上げると、最初は見えた気がしても、あとから疲れやすさや違和感が増えて、結局続かないことも多いです。
見え方が不安定な人ほど、目の表面を整えることが先になるケースがあります。
乾燥が強いときは、度数を合わせても視界が安定しないことがあります。
レーシック後のコンタクト再開では、見えるかどうかだけでなく、夕方のかすみ、装用感、充血、外したあとの疲れまで確認したいところです。
コンタクト再開時の違和感や乾燥の原因をもう少し詳しく整理したいなら、レーシック後にコンタクトが合いにくい理由の解説も役立ちます。
ハローグレアの原因
夜の見えにくさは別の軸で考えた方がいいです
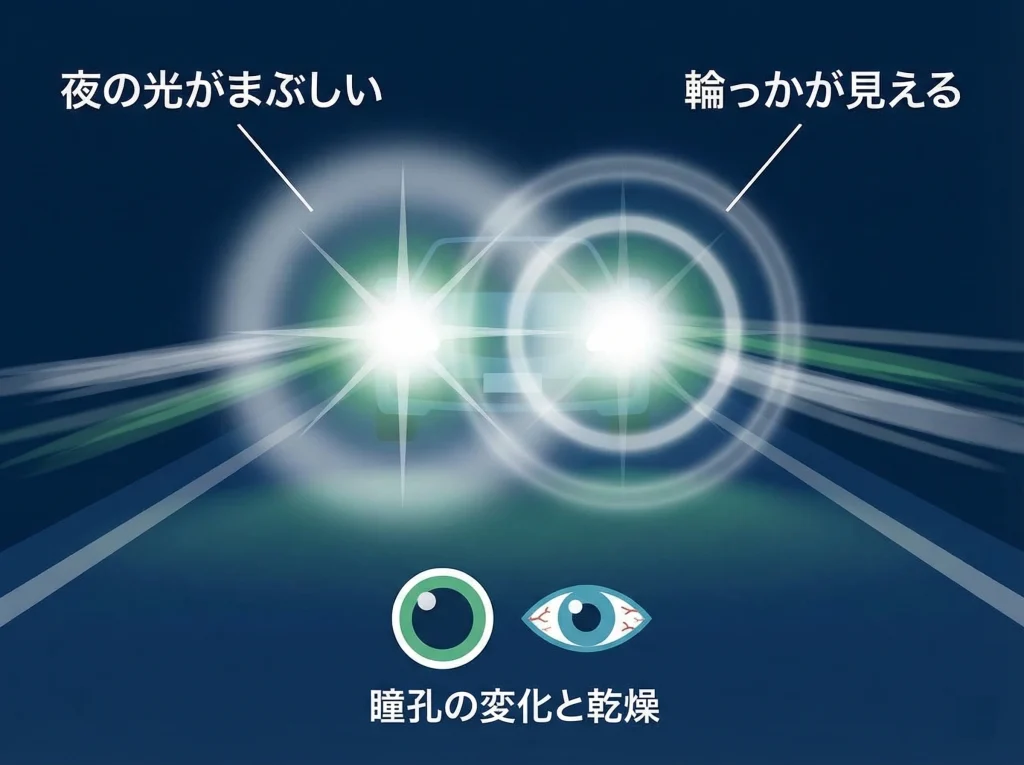
夜のライトがにじむ、まぶしい、輪っかが見えるといったハローグレアは、レーシック後に相談されやすい見え方の一つです。
この症状は、昼間の視力がそこそこでも、夜だけ運転しづらい、雨の日だけ急につらい、といった形で出ることがあります。
そのため、単純な視力低下と同じ扱いをすると、対策がずれてしまいやすいです。
夜間症状に関しては、術後に新しく見え方の症状を自覚する人がいる一方で、重さには個人差があることが報告されています(出典:FDAのLASIK Quality of Life Collaboration Project)。
原因は一つではありません
10年後にハローグレアが気になる場合は、乾燥、残存乱視、高次収差、瞳孔径との相性、白内障の初期変化など、いくつかの要素を分けて考える必要があります。
特に、昼は問題ないのに夜だけ急ににじむなら、角膜の問題だけでなく、暗い場所で瞳孔が広がることによる見え方の変化も関係しているかもしれません。
また、年齢を重ねると水晶体の透明感が少しずつ落ちて、コントラストが下がることもあります。
そのため、術後10年の夜間症状は、手術そのものの問題だけでなく、加齢変化が上乗せされていることも十分あります。
対処の方向性です
ここで大事なのは、夜だけ悪い症状を度数不足だけで片づけないことです。
無理に強い度数で合わせると、昼間に疲れやすくなったり、近くがつらくなったり、乾燥感が増えたりすることがあります。
むしろ、涙の状態を整える、乱視補正を見直す、夜間専用の眼鏡を使い分ける、白内障の有無を確認する、といった発想のほうが現実的です。
症状を伝えるときは、夜だけか、雨の日に強いか、対向車のライトがつらいか、文字の縁がにじむのか、輪っかが見えるのかまで言葉にできると、医師側も原因を絞りやすいです。
夜間の見えにくさを、度数不足だけと決めて自己調整すると、過矯正になって昼間の疲れや乾燥が強くなることがあります。
夜のまぶしさは、涙の状態、乱視、白内障の初期変化まで含めて確認したい症状です。
眼底検査が必要な症状
レーシックで消えないリスクがあります
レーシックは角膜の屈折を変える手術であって、眼球の長さそのものを短くするわけではありません。
そのため、もともと強度近視だった人は、手術後に裸眼で見えるようになっていても、網膜や視神経に関するリスクがなくなるわけではないです。
ここは見落とされやすいポイントで、見え方の変化を全部角膜の問題だと思い込むと、受診の優先順位を誤ることがあります。
特に、以前かなり近視が強かった人は、見え方が落ちたときに、角膜だけでなく眼底まで診てもらう発想がとても大事です。
早く受診したい症状です
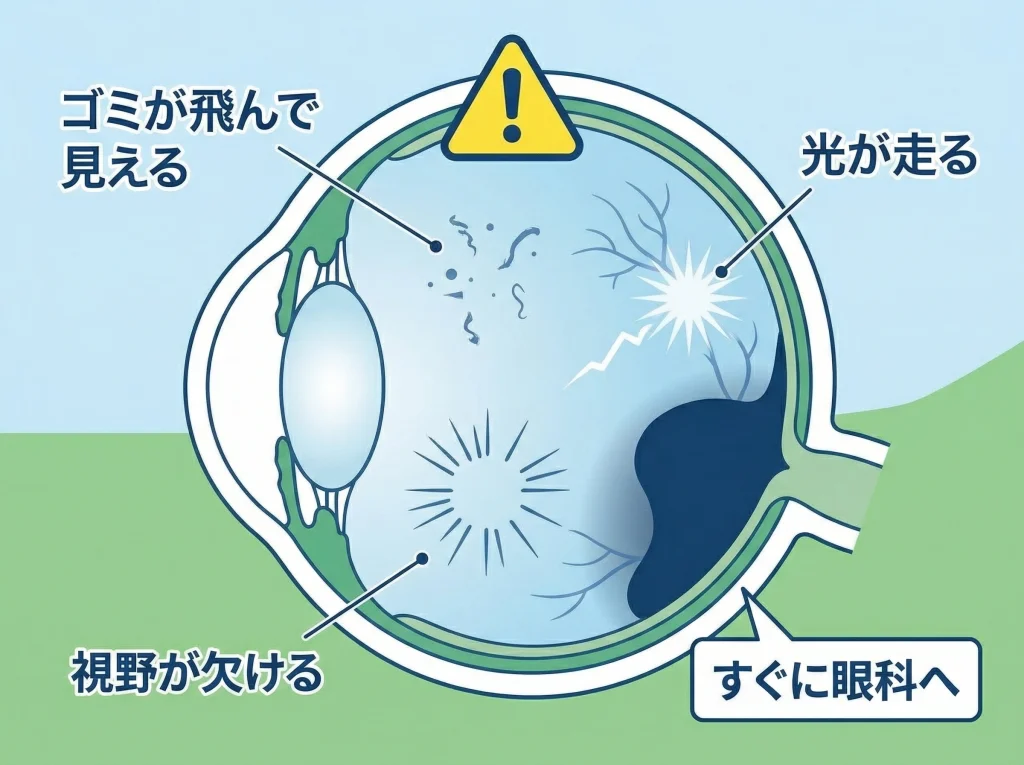
注意したいのは、急に増えた飛蚊症、ピカッと走る光、視野の端が欠ける感じ、黒いカーテンのような影、急な視力低下、ゆがみです。
こうした症状は、網膜裂孔や網膜剥離、黄斑の異常などのサインになり得ます。
コンタクトの度数が合わないだけなら数日の不便で済むこともありますが、眼底の異常は対応が遅れると視機能に影響しやすいです。
だからこそ、見えにくいという同じ言葉でも、急に起きたのか、光が見えるのか、影があるのか、片目だけなのかを丁寧に区別した方がいいです。
定期検診の意味もここにあります
自覚症状がはっきり出る前に変化を見つけるには、定期的な眼底検査が役立ちます。
強度近視だった人ほど、術後に裸眼で快適になることで受診間隔が空きやすいのですが、10年以降こそ検査の価値が上がる面があります。
視力の数字が少し落ちただけでも、実際には角膜より眼底の変化が大きいということもあり得ます。
逆に、眼底が安定していると確認できれば、コンタクトや眼鏡で落ち着いて調整しやすくなります。
飛蚊症が急に増えた、光が走る、視野の一部が欠ける、ゆがんで見えるという症状は、様子見より早めの受診を優先したいサインです。
見え方の変化をコンタクトの度数問題だけとして処理しないことが大切です。
角膜の厚みと安全性
再手術を考えるなら必ず通るポイントです
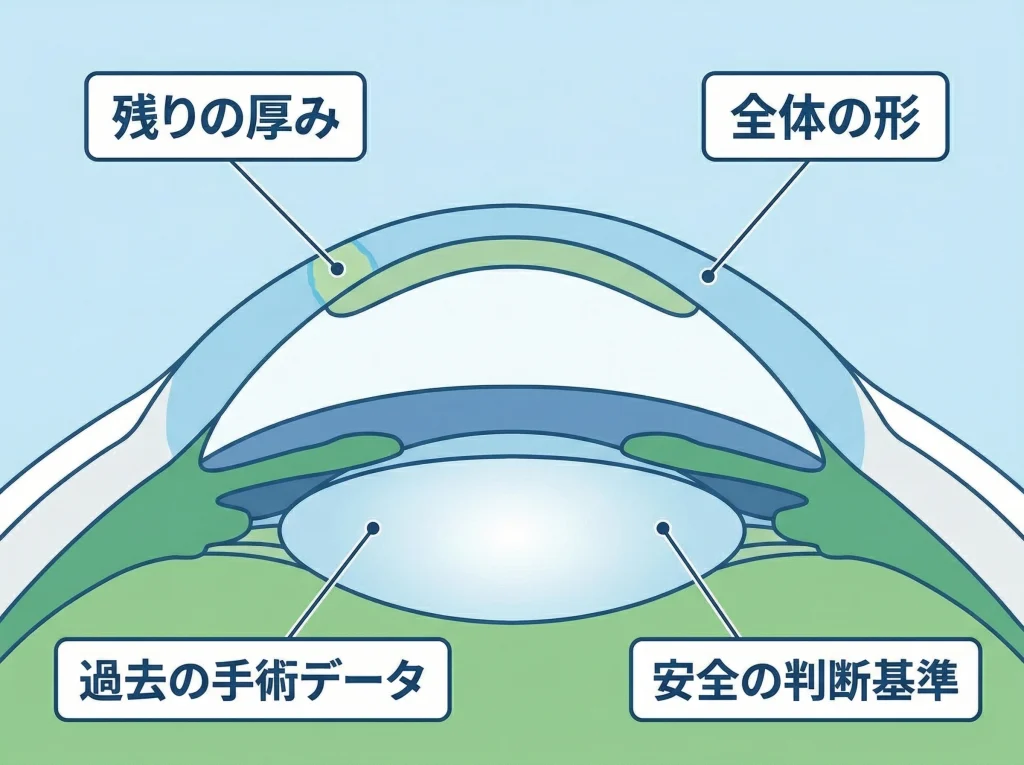
再手術や強めの追加矯正を考えるときに外せないのが、角膜の厚みと形です。
LASIK後の角膜は、見た目が落ち着いていても、どれだけ削っていて、どれだけ残っているかで安全域が変わります。
そのため、今の視力が落ちているからといって、すぐ追加レーザーに進めるわけではありません。
手術を受けるかどうかは、裸眼視力よりむしろ角膜のデータが決め手になる場面が多いです。
数字だけで決められない理由です
よく、残存実質厚はどれくらいあればいいのかという話になりますが、一般に語られる数値はあくまで目安です。
実際には、角膜の全体形状、もともとの近視の強さ、フラップの状態、乱視の有無、年齢、乾燥の程度まで含めて判断されます。
つまり、ある数字を超えていれば絶対安全、下回れば絶対不可、という単純な線引きではありません。
それでも、残る厚みが少ないほど慎重な判断になるのは確かで、ここを軽く見ると、長期的な安全性に関わってきます。
検査で見たいポイントです
相談時には、角膜厚、トポグラフィー、前眼部OCT、角膜の左右差、過去の手術データなどをまとめて見るのが理想です。
過去にどのくらい削ったか、フラップがどの程度の厚みかがわかると、今後の選択肢を考えやすくなります。
手元に手術記録があるなら、将来のためにも保管しておいた方がいいです。
データがない場合でも検査でかなり評価できますが、あると白内障手術を含めた将来設計がしやすくなります。
角膜の厚みは大事ですが、それだけで可否は決まりません。
再手術の相談では、角膜厚だけでなく、形の安定性や過去の手術情報までまとめて確認するのが基本です。
数値はあくまで一般的な目安として受け止めてください。
レーシック10年後の視力低下とコンタクト対処

原因が見えてきたら、次はどう補うかです。
レーシック10年後の視力低下とコンタクト対処では、昔と同じ感覚でレンズを選ばないことがポイントです。
角膜形状が変わっているので、見えれば何でもいいではなく、フィット、乾燥、酸素透過性、安全性まで含めて考えたいところです。
ここからは、現実的な選択肢を順番に整理していきます。
ソフトコンタクトの適応
まず試しやすい選択肢です
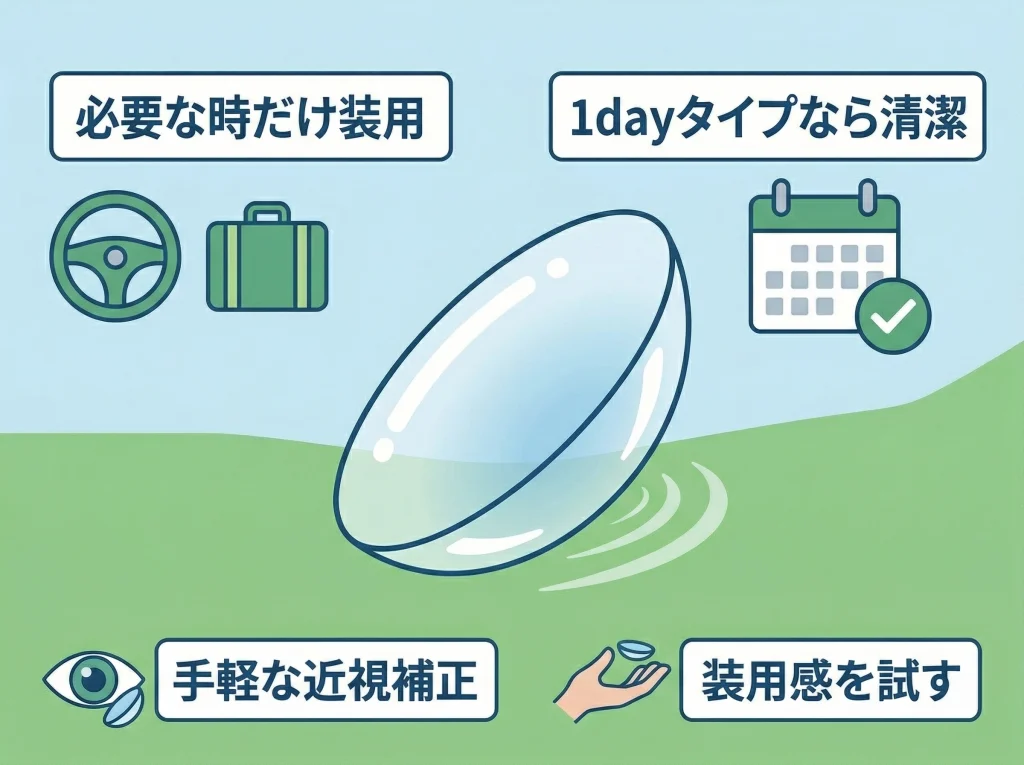
軽い近視寄りの変化を補うだけなら、ソフトコンタクトで十分な人もいます。
特に1dayタイプは衛生面で扱いやすく、短時間の運転、旅行、イベント、スポーツのときだけ使いたい人とも相性がいいです。
毎日フルタイムで使う前提ではなく、必要な場面だけ使う発想にすると、負担感がぐっと下がることもあります。
レーシック後のコンタクト再開は、まず軽く試せる方法から始めるほうが失敗しにくいかなと思います。
向いている人と注意したい人です
遠くの見えにくさが比較的シンプルで、乱視や不正乱視が強くないなら、ソフトで十分満足しやすいです。
一方で、レーシック後の角膜は通常とカーブが違うため、見え方は出てもフィットが不安定になる人はいます。
合わないまま続けると、乾燥、異物感、充血、夕方のかすみ、ズレ感が強くなりやすいです。
だから、見えたから合っていると考えず、数時間つけたあとまで含めて評価したいところです。
選ぶときの実際のポイントです
私なら、まずは装用時間を短めに試し、夕方の見え方、乾燥、ズレ感、外したあとの充血まで確認します。
また、素材の相性も意外と大きく、酸素透過性や含水率の違いで快適さが変わることがあります。
ドライアイが強い人は、度数を上げるより先に、目の表面を整える方が結果として快適に落ち着くケースも多いです。
乱視が少し残っているなら、トーリックタイプが合うこともありますが、軸ズレがあると逆に不安定さを感じることもあります。
このあたりは市販の感覚で自己判断するより、検査で微調整してもらった方が遠回りを減らせます。
| レンズの考え方 | 向きやすいケース | 注意点 |
|---|---|---|
| 1dayソフト | 軽い近視戻り、必要時のみ装用 | 夕方の乾燥やズレ感を確認したい |
| 2week・monthly | 継続装用でコストも見たい | ケア不良でトラブルが増えやすい |
| 乱視用ソフト | 残存乱視が見え方に影響する | 軸の安定性が合わないと疲れやすい |
ソフトコンタクトは試しやすい反面、レーシック後はフィットの相性差が出やすいです。
見え方だけでなく、乾燥、ズレ、夕方の快適さまで見て判断すると失敗しにくいです。
ハードコンタクトの課題
見え方の質は上げやすいです
ハードコンタクトは光学的に有利で、乱視やわずかな不正乱視があると見え方の質が上がることがあります。
ソフトでは何となくにじむ、輪郭が甘い、片目だけシャープさが足りないというときに候補に入ってきます。
特に、視力表の数字以上にくっきり感を求める人には、ハードの良さが出る場面があります。
ただし、レーシック後はここからが難しいです。
普通のハード感覚では合わせにくい理由です
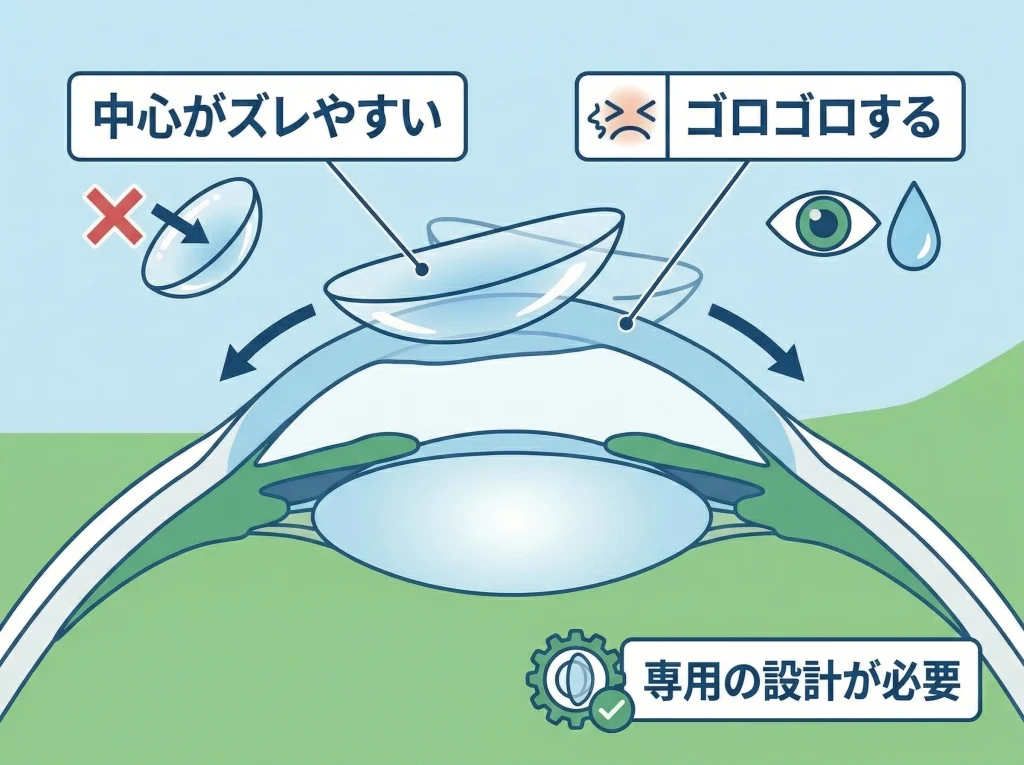
レーシック後の角膜は、中央が平たく周辺が相対的に急になる、いわゆるオブレート形状になりやすいです。
通常設計のRGPは、一般的な角膜形状を前提に作られているため、術後角膜では中央浮きやズレが起きやすくなります。
その結果、見え方は悪くないのに、レンズが安定しない、瞬きのたびに違和感がある、外れやすい、長時間もたないという問題が出やすいです。
つまり、ハードなら何でも見えるわけではなく、むしろフィッティング設計がかなり大事になります。
向いている施設選びも重要です
レーシック後のハードコンタクトでは、逆ジオメトリー設計など、通常とは少し違う考え方が必要になることがあります。
なので、近視用ハードの経験があるだけでなく、術後角膜の対応に慣れている施設かどうかも見たいところです。
私としては、ハードで失敗したという人の中には、レンズそのものが悪いというより、術後角膜に合う前提で調整されていなかったケースもあるかなと思います。
見え方だけで判断せず、動き方、センタリング、涙交換、異物感まで含めて見てもらえると安心です。
レーシック後のハードコンタクトは、度数合わせよりフィット設計の難しさが本題です。
受診時はレーシック既往ありを最初に伝えて、術後角膜として評価してもらうことが大切です。
スクレラルレンズの利点
通常レンズで難しいときの有力候補です
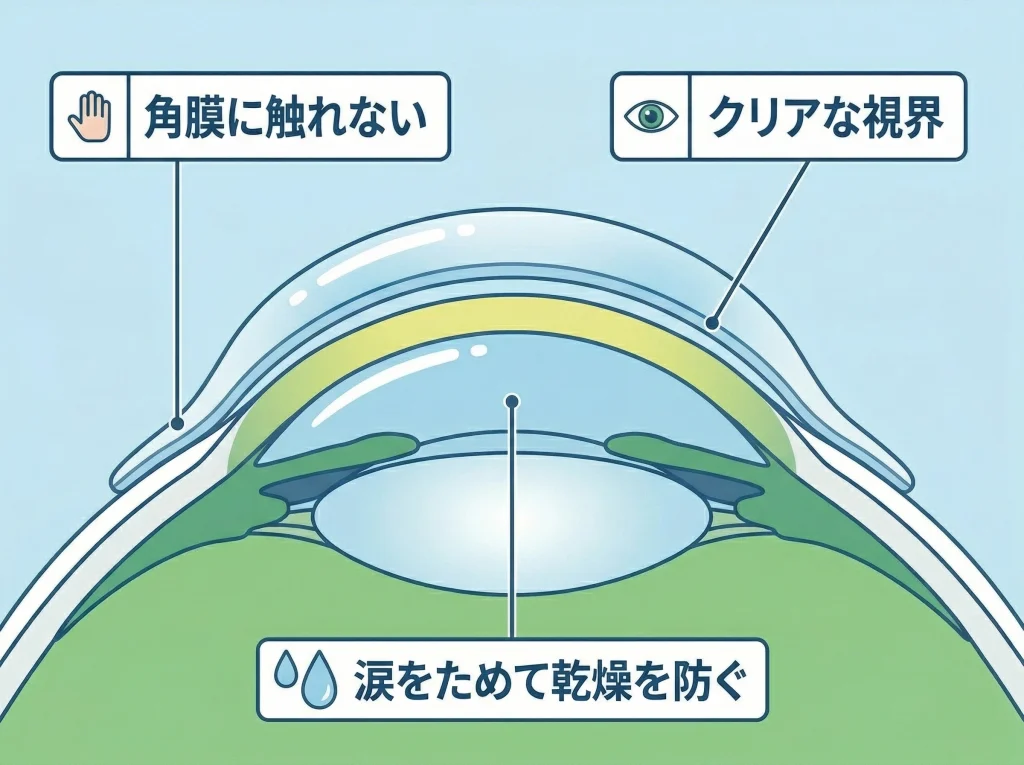
スクレラルレンズは、角膜に直接乗せるのではなく、その周囲の白目側で支えて、角膜の上に涙の層をためるタイプの大きめレンズです。
この構造のおかげで、角膜の凹凸を光学的にならしやすく、不正乱視や術後角膜の見え方の乱れに強いのが大きな利点です。
ソフトではにじみが残る、通常のハードでは安定しない、乾燥も強いという人にとって、かなり現実的な選択肢になります。
レーシック後の難しいケースほど、存在を知っているだけで選択肢が広がります。
乾燥にも強みがあります
スクレラルレンズは角膜の前に液体の層を保ちやすいので、乾燥で見え方が揺れやすい人にも向いていることがあります。
角膜そのものにレンズが触れにくいため、装用感が思ったより楽だと感じる人もいます。
特に、レーシック後にドライアイ傾向が強く、通常レンズだと夕方に一気につらくなる人には相性がいいかもしれません。
見え方と快適性を同時に狙いやすいのが、このレンズの強さです。
ただし手軽さより専門性が必要です
一方で、費用や取り扱いの手間は上がりますし、どこでもすぐ合わせられるわけではありません。
装着のコツも必要ですし、レンズの扱いに慣れるまで少し練習が必要なこともあります。
それでも、ソフトや通常のハードで満足できなかった人にとっては、視力の数値以上に生活の質を変えてくれる可能性があります。
夜間のにじみ、乾燥、長時間装用の安定感まで求めるなら、私はスクレラルレンズの価値はかなり大きいと思っています。
通常のコンタクトで見え方と快適さの両立が難しいなら、スクレラルレンズは検討する価値があります。
費用や取り扱いのハードルはありますが、術後角膜や乾燥に悩む人の突破口になることがあります。
再手術とICLの選択
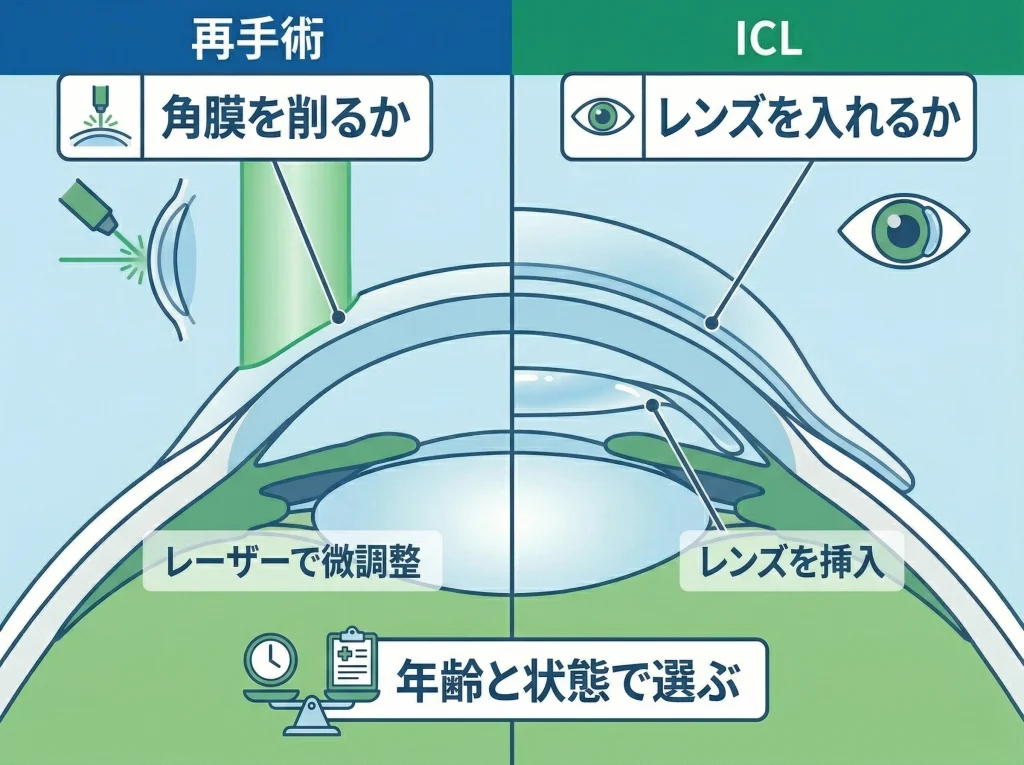
コンタクトが合わないときの次の選択肢です
コンタクトや眼鏡では不便が大きい場合、追加レーザーやICL系の選択肢が出てきます。
ただ、ここは見えにくいからすぐ再手術、という順番ではありません。
まず、近視戻りなのか、老眼なのか、乾燥なのか、角膜の形に問題がないのかを整理したうえで、今の目にとって負担が少ない方法を考えることが大切です。
再介入は有力な手段ですが、焦って選ぶより条件をそろえてから判断した方が納得しやすいです。
追加レーザーが向くケースです
追加レーザーは、角膜の厚みや形の安全域が十分で、屈折変化が比較的シンプルなときに候補になります。
うまくはまれば裸眼視力の改善を狙えますが、10年経った目では初回手術時と条件が違うことも多いです。
乾燥が強い、角膜が薄い、形が不安定、水晶体の加齢変化が始まっている、といった要素があるなら、別の方法の方が合理的な場合があります。
だから、再手術を検討する段階ほど、角膜データと年齢要素の確認が重要です。
ICL系の発想が合うケースもあります
角膜をこれ以上削りたくない、厚みの余裕が少ない、見え方の質も大切にしたいというときは、眼内レンズ系の発想が合うことがあります。
もちろん、実際の適応は前房深度や眼の状態など細かな条件がありますが、角膜に追加で触れないという意味では大きなメリットです。
また、50代以降で水晶体の濁りが出始めているなら、角膜への再介入より白内障手術で屈折もまとめて整える方が現実的なこともあります。
ここは年齢とライフスタイルで答えが変わりやすいので、あなたにとって何を優先したいかをはっきりさせると選びやすいです。
将来の白内障手術も見据えたいです
過去にLASIKを受けた目でも白内障手術は可能ですが、眼内レンズの度数計算は通常より難しくなりやすいです。
そのため、術前データが残っていると将来かなり助かります。
手術を受けた施設名、時期、度数、角膜データ、説明資料などは、今からでも整理しておくと安心です。
今の見えにくさをどうするかだけでなく、5年後、10年後の白内障まで含めて考えると、選ぶべき方法が変わることもあります。
再手術は、もう一回やれば元どおりと単純に考えない方が安全です。
角膜厚、角膜形状、ドライアイ、年齢、水晶体の状態まで含めて、今の目に合う手段を選ぶ必要があります。
正確な情報は各クリニックや学会、公的機関の案内をご確認ください。
レーシック10年後の視力低下とコンタクト総括
原因を分けるだけで選択肢はかなり整理できます
レーシック10年後の視力低下とコンタクトの悩みは、近視戻りだけでなく、老眼、ドライアイ、ハローグレア、眼底の問題まで含めて考えると整理しやすいです。
私としては、まず原因を分けることがいちばん大事かなと思います。
遠くが落ちているのか、手元がつらいのか、乾くと悪いのか、夜だけ困るのかで、必要な対処はかなり違うからです。
ここを飛ばしてコンタクトの度数だけで押し切ろうとすると、遠回りになりやすいです。
現実的な対処の順番です
そのうえで、ソフト、ハード、スクレラルレンズ、再手術、白内障手術の順に、今のあなたに合う現実的な選択肢を並べると考えやすいです。
軽い近視戻りならソフトで十分なこともありますし、にじみが強いならハードやスクレラルが候補になります。
角膜条件が厳しければ、無理に追加レーザーへ行かず、眼鏡や眼内レンズ系の考え方が合うかもしれません。
大事なのは、どの方法が一番すごいかではなく、どの方法が今の生活に無理なく合うかです。
最後に意識しておきたいことです
見えにくさを感じたら、昔の度数で自己対応するより、屈折検査、角膜形状、涙の状態、必要に応じた眼底検査をまとめて受けるのが近道です。
レーシック後の目は、見えるかどうかだけでなく、どう見えているかまで確認する価値があります。
また、今後の白内障手術も含めて考えるなら、過去の手術データを保管しておくことも大切です。
この記事の内容は一般的な情報整理であり、個別の診断ではありません。
正確な情報は受診先や公的機関の公式サイトをご確認ください。
最終的な判断は専門家にご相談ください。
迷ったときは、原因を一つに決めつけないことが重要です。
近視戻り、老眼、乾燥、夜間症状、眼底の問題を順番に整理すると、コンタクトも再手術も必要以上に怖がらずに選びやすくなります。